Micosis tiñas
- 1. LAS MICOSIS Sánchez Cardel Alfonso
- 2. Introducción Hongos Características Uni o multicelulares Micro o macroscópicos Gracias a los hongos tenemos Muerte Enfermedades Enzimas Fermentos Queso Vino Cerveza Antibióticos
- 3. Micosis 1. Micosis Superficiales Agente causal no pasa de la capa córnea Tiñas, pitriasis versicolor y candidosis. 2. Micosis Profundas Agente penetra más allá de queratina Afectan estructuras profundas Micetomas Esporotricosis Cromomicosis Paracoccidiomicosis histoplasmosis
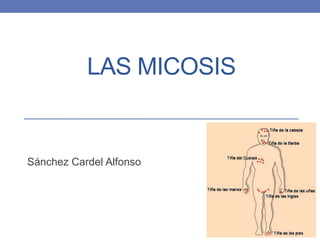
- 5. Micosis Superficiales • Padecimientos cutáneos producidos por hongos parásitos estrictos de la queratina de la piel y sus anexos que llamamos dermatofitos. Según su localización Tiña de la cabeza Piel lampiña Ingles Pies Uñas
- 6. Agentes causales • Los hongos productores de tiñas pertenecen a 3 géneros: Trichophyton Tiña de piel cabelluda y piel lampiña T. tonsuran Tiñas de los pies T. rubrum T. mentagrophytes Tiñas de los pies Microsporum M. canis Epidermophyton E. floccosum Tiña de piel cabelluda y piel lampiña Algunos de estos hongos son antropofílicos
- 8. Tiña de la cabeza • Debería ser llamada tiña de la piel cabelluda. • Parasitación del pelo de la cabeza o piel cabelluda. • Casi exclusiva de los niños. • Algunas mujeres con tiña tricofítica, pueden pasar la pubertad sin curarse y presentar la enfermedad más de los 15 años.
- 11. Patogenia Parásito llega al huésped A través de otro niño un gato o un perro Esporas caen en la piel cabelluda Inicia el crecimiento radiado del hongo Sus micelios o filamentos Invaden todo aquello que tiene queratina Pelo • Frágil • Quebradiza • Se rompe con facilidad Es invadido en su parte proximal y distal hasta que se acaba la queratina del bulbo piloso Se produce un empate Organismo produce queratina Hongo la destruye
- 13. Sintomatología 1. Placas pseudoalópecicas en la cabeza del niño, una o varias, diversos tamaños, no falta el cabello solo esta corto. 2. Pelos cortos, envainados, decolorados, deformados no mas de 2 – 3 mm. 3. Escamas más o menos abundantes: en apariencia existe pérdida del cabello, pero se observan pelos parasitados.
- 14. Morfología T. tonsurans (Tiña tricofítica) M. canis (micrósporica) • • • • Placas muy pequeñas Pelo enfermo se mezcla con el parasitado Apenas sobresale de la superficie de la piel como puntos negros Al microscopio el pelo se ve parasitado por dentro: endótrix. Pelos son regularmente afectados y rotos a un mismo nivel Se forman placas circulares, bien limitadas, más grandes y menos numerosas con el pelo afectado al mismo nivel, como segado. Al microscopio el pelo está parasitado por dentro y fuera: ectoendotrix.
- 16. Endotrix
- 17. Ectoendotrix
- 18. • En algunos casos el organismo no se ha enterado de que lleva un agente extraño y no realiza ningún esfuerzo por eliminarlo, es la pubertad o el tratamiento rompe este equilibrio. • La quinta parte de los casos el organismo detecta que existe un agente extraño.
- 19. Inmunidad celular produce Estado inflamatorio defensivo Es perjudicial al organismo Tiña inflamatoria o querion de Celso Niño Desaparecerá en 4 y 6 semanas Dejan una zona alopécica permanente Comenzó con tiña seca Se presenta tumoración muy dolorosa Presenta: Dolor Eritema Inflamación Pústulas El agente mas común es M. canis
- 22. • El diagnóstico de la tiña de la piel cabelluda es fácil y fundamentalmente clínico por el hallazgo de los pelos parasitados. • El laboratorio es útil para conocer la especie causal mediante los cultivos del hongo, de otro modo no tienen significado clínico.
- 23. Tiña de la piel lampiña • Tiña del cuerpo, de la cara, según donde estén las lesiones.
- 26. Esporas del hongo Caen en cualquier parte del cuerpo producen Pápula rojiza y pruriginosa Borde activo Lesión circular, eritematosa, fina escama Pequeñas vesículas que al romperse dejan costras melicéricas El borde activo es la clave del diagnóstico La lesión es casi un circulo completo Crece de forma excéntrica El centro se va curando espontáneamente y crece en los bordes
- 27. Tiña Inguinal o Crural • En este caso la localización en un pliegue la hace diferente ya que la maceración, la humedad y el calor predisponen a un intenso prurito que modifica el aspecto de las lesiones.
- 29. Se añade liquenificación por el rascado crónico Placas eritematosas con escamas y liquenificación y con borde activo Con pequeñas vesículas y costras hemáticas y melicéricas Formación de placas Se inician en el pliegue inguinal descienden por la región crural y periné Hasta formar las lesiones clásicas Pueden invadir el pliegue interglúteo y las nalgas hasta subir al abdomen
- 33. Tiña de los pies • Es en la actualidad la localización más frecuente de las tiñas, una de las 10 dermatosis más frecuentes de la consulta general. • No existe sintomatología de esta parasitación inocua ya que existe un empate entre la producción de queratina y el hongo que la invade.
- 34. • Las especies mas relacionadas con la patología son: 1. T. rumbrun 2. T. mentagrophytes 3. E. floccosum Estos se adquieren en sitios húmedos como albercas, clubes, baños y por tanto pueden afectar aun gran número de personas. Se ha reportado como enfermedad ocupacional en mineros, petroleros, soldados, etc.
- 35. • El cuadro clínico puede variar, pero en general se presenta en forma de escamas, maceración y vesiculación entre los dedos, bordes de los pies y plantas. • Cuando predomina entre los dedos, sobre todo en el primer espacio entre el dedo pequeño y el segundo, se habla de forma intertrigosa que es quizás la forma más común. • Separando los dedos podemos ver zonas afectadas con mucha escama.
- 37. • La forma vesiculosa se caracteriza por la presencia de pequeñas vesículas que se rompen dejando erosiones y costras melicéricas y también con mucho prurito. • Las vesículas pueden verse entre los dedos o los bordes de los pies . • Otras veces lo que predomina es la escama en extensas zonas, a veces muy extensa, a veces muy gruesa “callosa” y se llama forma hiperqueratósica.
- 41. • Los pacientes con tiña suelen tener complicaciones que en ocasiones enmascaran el cuadro clínico: 1. Dermatitis por contacto acompañado de: Edema, vesículas o ampollas, costras melicéricas. 2. Impetiginización: es la segunda complicación Se presentan pústulas y más costras melicéricas, dolor, edema, paciente no puede caminar, en ocasiones adenopatía inguinal.
- 42. • Otras veces el paciente consulta por pequeños brotes de vesículas en las manos, entre los dedos o en las palmas con intenso prurito. • Esta es la tercera dermatofitides. complicación que llamamos • Se produce por una sensibilización a distancia a los productos de los hongos.
- 43. Tina de las uñas • Estando formados estos anexos de la piel por láminas de queratina, es natural que sean foco de ataque de los dermatofitos y a partir de lesiones de la piel cabelluda, pies o ingles, las uñas de los pies y de las manos pueden ser invadidas por los hongos.
- 44. • Paciente ha padecido muchos años de tiña inguinal o de los pies • El continuo contacto de las uñas con los dermatofitos, permite su gradual y lento paso a estos anexos • Iniciándose la invasión por el borde libre poco a poco hasta completar todo el cuerpo de la uña • Pueden estar afectadas una o dos o todas las uñas de manos y pies • Se tornan amarillentas, opacas, quebradizas, estriadas y su borde se va carcomiendo hasta destruirse toda lo uñas.
- 45. Clasificación Clínica 1. Blanca superficial 2. Subungueal proximal 3. Subungueal distal 4. Subungueal uni o bilateral 5. Endonix
- 48. Diagnóstico • El diagnóstico de seguridad en estas localizaciones de los dermatofitos: 1. Piel lampiña 2. Ingles 3. Pies 4. Uñas 5. Endonix Se hace por el examen directo de escamas y uñas con un poco de postasa caústica, demostrando así los filamentos
- 49. • No existe una prueba intradérmica útil ya que la tricofitina es positiva en la mayoría de las personas y no indica enfermedad.
- 50. Tiña imbricada • Es conocida también como la tiña en encaje, tiña elegante o con el nombre de la isla Polinesia donde fue descubierta: Tokelau. • Causada por Trichophyton concentricum. • Es poco frecuente en México pero se han encontrado nuevos focos.
- 51. Morfología • Zonas eritematosas con mucha escama, la cual esta adherida por uno de sus extremos y el otro parece flotar, superponiéndose como las tejas de un tejado en forma de reja o encaje. • Los indígenas de la región de Tokelau presentan lesiones en casi todo el cuerpo y dan la impresión de estar tatuados.
- 53. Diagnóstico • Se realiza por examen directo y el cultivo. • Se piensa que puede haber factores raciales además de ambientales en la presentación de esta enfermedad.
- 54. Tiña Fávica • Producida por T. schoneilii • Sus micelios se acumulan y forman pequeñas cazoletas llamadas “godetes fávicos” que poseen un olor especial. • Pueden presentarse en piel cabelluda o lampiña. • Cabellos son largos, decolorados y deformados. • No cura con la pubertad y cuando abarca toda la piel cabelluda produce una alopecia verdadera y difusa.
- 55. Granulomas dermatofíticos • En ciertas condiciones de inmunodepresión y traumatismos como las rasuradas de las piernas, los dermatofitos sobre todo T. rubrum. • Pueden pasar la barrera de la queratina y llegar a la dermis donde tuberculoide. origina una respuesta celular tipo • Cuadro es más frecuente en mujeres y puede verse en niños y adultos
- 56. • Se localiza en piel lampiña de los miembros inferiores y superiores aunque podría verse en el tronco y cara. • Placas eritematoescamosas de bordes activos • Segunda fase con aparición de nódulos duros, bien limitados, dolorosos que se ulceran o fistulizan dejando salir exudado purulento.
- 58. • El cuadro es crónico y no tiene tendencia a la curación espontánea. • Diagnostico: examen directo y biopsia son necesarios pues el cuadro puede confundirse con esporotricosis o tuberculosis.
- 59. Tratamiento • Independientemente del agente causal, todas las tiñas tienen prácticamente el mismo tratamiento.
- 60. Griseofulvina • Antibiótico obtenido del Penicillium griseofulvum que tiene acción antimicótica, bloquea el ADN del hongo. • Es exclusivo para los dermatofitos, no tiene acción contra levaduras. • Las dosis son de 20 mg/kg, de peso, no debe pasarse en general de 1 g al día. • Sus efectos colaterales son cefaleas, fotosensibilidad, síndrome lupoide.
- 61. Imidazólicos • Vía tópica: miconazol, después aparecieron bifonazol, econazol, ketoconazol, otros. • La ventaja de estos medicamentos es que tienen un espectro más amplio. • Actúan sobre dermatofitos y levaduras, son útiles en tiñas, pitriasis versicolor y candidosis.
- 62. • Vía sistémica: miconazol apareció en 1979 siendo el primero en su clase. • Es de amplio espectro y fácil manejo. • Dosis: 200 – 300 mg al día dependiendo de la tiña puede ser el tiempo de aplicación. Tipo de tiña Duración de tratamiento Cuerpo, pies e ingles 4 semanas Cabeza 6 semanas Uñas Hasta 1 año Candidosis y pitriasis versicolor 2 – 3 semanas
- 63. • Después se integraron a la terapéutica antimicótica los derivados triazólicos: • Itraconazol: 100 – 200 mg al día después de alimentos • Fluconazol: 100 – 150 mg cada 8 horas 1. Ketoconazol efectos: hepatotoxicidad, antiandrogénico si se usa a mas de 600 mg durante varios meses. 2. Itraconazol y fluconazol: náuseas, vómitos y cefalea.
- 64. Alilaminas • 1980 inicio el uso de terbanafina. • Espectro limitado, solo actúa sobre dermatofitosis. • Dosis: 250 mg día por tiempo variable. • Actúa sobre el ergosterol y tiene pocos efectos colaterales, pero alto costo.
- 65. Tratamientos tópicos • Alcohol yodado al 1%, ácido salicílico, ácido undecilénico y el ácido benzoico que formaban la solución de Whitfield. • También son activos el tolnaftato y el tolciclato y los imidazólicos tópicos. • Amorolfina y ciclopiroxolamina, surgieron y se utilizan para el tratamiento de las tiñas en forma de lacas.
- 66. Tiña de la cabeza • El medicamento de elección es la Griseofulvina 29 mg/kg de peso por 6 – 8 semanas. • Es altamente efectiva y muy bien tolerada. • Si hay intolerancia puede usarse Ketoconazol, el Itraconazol, fluconazol o la terbinafina a las dosis señaladas.
- 67. Tratamiento de la tiña del cuerpo, pies y crural • Usar tratamientos tópicos: alcohol yodado, pomada de Whitfield, algún Imidazólico el tolnaftato o el tolciclato. • En casos que no responden al tratamiento tópico se puede utilizar: 1. Ketoconazol 200 mg día 2. Itraconazol 100 mg día 3. Fluconazol 150 mg cada 8 días 4. Terbinafina 250 mg día por 4 semanas en promedio
- 68. Tratamiento de la tiña de las uñas • Depende del tipo de parasitación, la blanca superficial puede beneficiarse con aplicación cada 3 día de algunas de las lacas que llevan Amorolfina o ciclopiroxolamina. • Igual si se trata de una uña y está parasitada menos de la mitad de su extensión.
- 69. • Tratándose de las parasitaciones laterales o proximales, siempre será necesario el tratamiento sistémico. • Lo más indicado es el Itraconazol , fluconazol o la terbinafina por tiempos que van de los 6 a los 9 meses. • El Itraconazol puede usarse de dos formas: 1. 200 mg diariamente después del desayuno por 3 – 6 meses 2. En forma de pulsos: 400 mg diarios (tabletas) por 7 días, descanso de 3 semanas, tratamiento por 3 meses.
- 70. • El fluconazol se usa dosis de 150 mg cada 8 días por 30-40 semanas la terbinafina 250 mg al día también por 3 a 6 meses. • Hay pacientes que requieren más tiempo. • Estos medicamentos tienen la ventaja que se depositan en las uñas y su concentración permanece estable aun cuando su suspenda el medicamento y baje su permanencia en el suero.
- 71. • Ya no se usan ni la Griseofulvina ni el Ketoconazol por sus efectos colaterales cuando se usan por largo tiempo. • Cuando se trata de una o dos uñas, puede extirparse la parte parasitada mediante el uso de urea al 40% y después continuar con algún Imidazólico. • El tratamiento de la tiña imbricada y la tiña fávica, raras en México sigue los mismos lineamientos que el tratamiento de la tiña del cuerpo y de la cabeza respectivamente.
- 72. Condiciones que requieren tratamiento sistémico 1. Tiña de la cabeza y uñas. 2. Tiñas muy extensas del cuerpo, pies o ingles. 3. Tiñas que no respondan a tratamientos tópicos. 4. Micosis compuestas: tiñas asociadas a candidosis. 5. Tiñas en personas inmunocomprometidas: diabetes, SIDA o bajo el uso de corticoesteroides o medicamentos inmunodepresores. 6. Tiña granulomatosa
- 73. Las tiñas – Tratamiento Tiña de la cabeza Griseofulvina, Ketoconazol, Itraconazol, fluconazol, terbinafina Tiña de piel lampiña, pliegues y pies Tópico Alcohol yodado, ácido undecilénico y benzoico, tolnaftato, tolciclato, imidazólicos Tiña de las uñas Sistémico Imidazólicos, terbinafina Tópico Lacas con Amorolfina o ciclopiroxolamina Sistémico Itraconazol, fluconazol, terbinafina No se usa la Griseofulvina ni el Ketoconazol
- 74. Bibliografía • Saúl A, Lecciones de Dermatología de Saúl, Editorial Méndez Editores, Decimo Quinta Edición, pag. 265 – 282.
- 75. Gracias por su atención
