Sistema autónomo
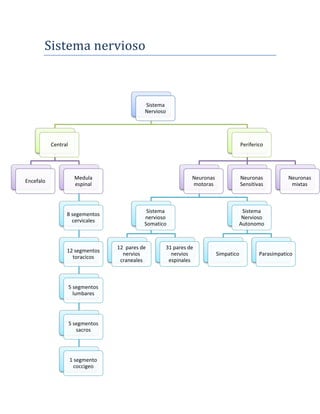
- 1. Sistema nervioso Sistema Nervioso Central Encefalo Medula espinal 8 segementos cervicales 12 segmentos toracicos 5 segmentos lumbares 5 segmentos sacros 1 segmento coccigeo Periferico Neuronas motoras Sistema nervioso Somatico 12 pares de nervios craneales 31 pares de nervios espinales Sistema Nervioso Autonomo Simpatico Parasimpatico Neuronas Sensitivas Neuronas mixtas
- 2. Sistema autonomo El sistema autónomo es la división funcional del sistema nervioso periférico que inerva a los músculos liso y cardiaco y a las glándulas del cuerpo. Aunque según su definición original, consiste únicamente de fibras motoras (eferentes viscerales generales). Las fibras sensitivas (aferentes viscerales generales) que acompañan a las fibras hasta las viseras están relacionadas de manera integral, anatómica y funcionalmente, con las fibras motoras y se deben considerar parte del Sistema Nervioso Autónomo. Bajo circunstancias ordinarias el SNA funciona a nivel subconsciente; actúa para regular la actividad continua, refleja del musculo liso cardiaco y de las glándulas, e integran los sistemas viscerales unos con otros y con la función motora somática. Es importante observar que los órganos inervados por el SNA pueden efectuar sus funciones más básicas como la contracción muscular o la perístasis sin esta regulación externa, proveniente de fibras autonómicas. Las neuronas motoras viscerales son controladas por las aferencias sensitivas somáticas y viscerales, así como por influencias integrativas a partir del tallo cerebral e hipotálamo. El sistema nervioso autónomo periférico llega a sus órganos efectores mediante una cadena de dos neuronas. Los cuerpos celulares y las fibras de esta cadena se clasifican en: La neurona preganglionar: neurona presinaptica, se localiza en el tallo cerebral (núcleos de los nervios craneales III, VII, IX, X, XI) o la medula espinal (núcleo intermediolateral) La neurona posganglionar: neurona postsinaptica, se localiza en un ganglio externo e inerva el órgano terminal DIVISIONES DEL SISTEMA NERVIOSO AUTONOMO Las fibras preganglionares tienen sus cuerpos de origen en tres regiones del tallo cerebral y de la medula espinal. La división toracolumbar consiste en fibras que se originan en la columna celular intermedio lateral de los 12 segmentos torácicos y de los 2 primeros lumbares de la medula espinal; es la división simpática del SNA. La división craneal consiste en fibras que se originan en los núcleos de los nervios craneales III, VII, IX, X, XI; estas fibras siguen las ramas de los nervios craneales hasta sus destinos. La división sacra consisten en fibras que se originan a partir de los cuerpos celulares en la columna celular intermedia de los segmentos sacros 2 a 4; estas fibras forman los nervios esplacnicos pélvicos.
- 3. La división craneal y sacra comparten características anatómicas y funcionales y juntas forman la división parasimpática del SNA Las terminales de las fibras posganglonares parasimpáticas liberan acetilcolina y por lo tanto se clasifican colinérgicas. Las terminales de las fibras simpáticas posganglionares liberan noradrenalina y se clasifican noradrenergicas. Una excepción de esta regla se encuentra en las terminales de las fibras simpáticas de las glándulas sudoríparas. Las neuronas de ambos sistemas eferentes vicerales liberan acetilcolina SISTEMA NERVIOSO SIMPATICO Las fibras preganglionares mielinicas (fibras B) del sistema simpático, las cuales se originan en las columnas celulares intermedio lateral de la medula toracolumbar, salen de la medula espinal con fibras motoras de las raíces D1 hasta D12, y forman las ramas blancas comunicantes que entran en la cadena ganglionar de troncos simpáticos. Algunas de las fibras de las ramas blancas hacen sinapsis con las neuronas posganglionares del ganglio de la cadena denominado ganglio paravertebral. Otras fibras ascienden o descienden en la cadena paravertebral para hacer sinapsis con dichos ganglios de diferentes niveles. Un tercer grupos de fibras preganglionares pasa atreves del ganglio prevertebral hasta un nervio torácico esplacnico y termina en los ganglios prevertebrales del abdomen y de la pelvis. Algunas de las fibras posganglionares amielinicas (fibras C) provenientes de las neuronas e los ganglios del tronco simpático forman las ramas comunicantes grises. Cada nervio recibe una rama gris que lleva fibras posganglionares para ser distribuidas a vasos sanguíneos, músculos pilo erectores y glándulas sudoríparas de la pared corporal a través de todo el dermatoma inervado por ese nervio. Existen 31 ramos grises en cada hemicuerpo, uno para cada nervio espinal, pero solo existen 14 ramos blancos, los ramos blancos llevan fibras preganglionares de segmentos torácicos y lumbares superiores a la cadena simpática; por lo tanto los segmentos cervicales, lumbares inferiores y sacros reciben fibras preganglionares que han viajado rostrales o caudales de los segmentos toracolumbares. La parte cervical del tronco consiste en fibras preganglionares ascendentes de los primeros 4 o 5 segmentos torácicos de la medula espinal. Estan presentes tres ganglios: cervical superior, cervical medio o ganglio de Haller y el cervical inferior o cervicotrocacico o ganglio de Newbauer. Las células del ganglio cervical superior forman el plexo carotideo, proprcionan la inervación simpática de toda la cabeza. El ojo recibe fibras simpáticas que inervan los muculos dilatadores de las pupilas y las fibras del musculo liso del musculo que eleva el parpado. Los ramos grises que nacen de los ganglios cervicales proporcionan inervación simpática para cuello y miembro superior y estos ganglios originan los nervios cardiacos para el plexo cardiaco. Las viseras de las cavidades abdominales y pélvicas tienen inervación de los nervios esplacnicos torácicos. Estos nervios (mayor, menor y mínimo) levan fibras preganglionares de niveles
- 4. medulares de D5 hasta D12, a trave del tronco simpático hasta los ganglios prevertebrales del abdomen los cuales incluyen: Celiaco Mesentérico superior Aorticorrenal Existen a su vez nervios esplacnicos lumbares que llevan fibras preganglionares a partir de los niveles medulares lumbares superiores, estos terminan en ganglios mesentérico inferior e hipogástrico y las fibras posganglionares siguen las arterias viscerales para alcanzar los distintos órganos. ASPECTOS CLINICOS DE LA FUNCION SIMPATICA La lesión en la porción cervical del sistema simpático produce sindromde de Claudio Bernard Horner. La pupila del ojo del lado lesionado se contra (miosis), debido que se paraliza su musculo dilatador, existe una ptosis palpebral, pero aun se puede elevar levemente el parpado de forma voluntaria por fibras ESG en el nervio craneal III. También se aprecia enoftalmo. La ausencia de sudoración (anhidrosis) y la vaso dilatación ipsilateral ocasionan un aspecto rubicundo en la cara y en el cuello. El síndrome de Horner puede resultar de lesiones que interrumpen las vías del SNC que descienden ipsilateralmente desde el hipotálamo a la medula espinal. También se presenta en lesiones de la medula espinal cuando destruye las neuronas preganglionares a nivel de origen de los segmentos torácicos superiores. Y finalmente se puede ocasionar en lesión de la cadena simpática cervical o en el ganglio cervical superior. INERVACION SIMPATICA DE LA GLANDULA SUPRARRENAL La estimulación del sistema nervioso simpático produce respuestas fisiológicas, los cuales se deben a los amplias dispersiones de las fibras simpáticas, pero aumenta por la liberación de
- 5. adrenalina en el torrente sanguíneo, que proviene de la glándula suprarrenal. Las fibras preganglionares de los nervios esplacnicos menor y mínimo inervan la medula de la glándula suprarrenal, terminando sobre las células sin hacer sinapsis en un ganglio interpuesto. Las células cromafines en la medula de la glándula son derivados de la cresta neural al igual que los ganglios autonómicos; por lo tanto, en efecto la medula suprarrenal constituye un ganglio simpático modificado. El dolor, exposición al frio y las emociones fuertes como la ira y el temor evocan una actividad simpática que moviliza los recursos del cuerpo para la acción violenta; cesan las funciones del aparato gastrointestinal y se desvía sangre del área esplacnica. Se incrementa la frecuencia cardiaca y la presión sanguínea, se dilatan las arterias coronarias y se contraen los bronquiolos pulmonares; el bazo libera eritrocitos extras a la sangre. SISTEMA NERVIOSO PARASIMPATICO Las fibras preganglionares del sistema parasimpático se extienden hasta los ganglios terminales localizados dentro o muy cerca de los órganos que inervan, las fibras posganglionares son muy cortas. La división craneal del sistema parasimpático se origina en los nervios craneales III, VII, IX, X, XI. La inervación parasimpática del musculo ciliar y el musculo esfínter de la pupila pasa por el nervio oculomotor (III) y el ganglio ciliar. Las fibras preganglionares secretoras a partir del nervio intermediario del VII nervio craneal hacen sinapsis en los ganglios pterigopalatino y submandibular. Las fibras posganglionares del ganglio pterigopalatino inervan las glándulas de las fosas nasales, los senos nasales, el paladar y la faringe y la glándula lagrimal; las fibras del ganglio submandibular inervan las glándulas salivales. El ganglio otico recibe fibras preganglionares del nervio craneal IX, proporcionan las fibras posganglionares para la glándula parótida. El nervio vago (X) proporciona fibras preganglionares para el corazón, los pulmones y las vísceras abdominales;
- 6. estos últimos órganos tienen neuronas posganglionares en plexos asociados adyacentes o dentro de las paredes de las vísceras. La división sacra se origina en el núcleo autónomo sacro en segmento S2, S3 y S4. Los axones de estas células forman los nervios esplacnico pélvicos proporcionan fibras para capas musculares del aparato urinario y el reproductor, el clon y el recto. En la región pélvica el sistema simpático se encarga del vaciamiento de la vejiga y recto. Las divisiones simpáticas y parasimpáticas del SNA son necesarias para la actividad sexual. En las mujees las fibras para simpáticas producen aumento de las secresiones vaginales, erección del clítoris e ingurgitación de los labios menores. En los varones las fibras parasimpáticas originan la erección del pene pero las fibras simpáticas desencadenan las contracciones del conducto deferente y las vesículas seminales para iniciar proceso de eyaculación. La enfermedad de las fibras parasimpáticas como en la neuropatía diabética causa impotencia con flata de erección y eyaculación. En las enfermedades de las fibras simpáticas o por el tratamiento farmacológico con bloqueadores adrenérgicos puede alterar la eyaculación. INERVACION DE LA VEJIGA El control motor de la vejiga se debe principalmente a la función parasimpática, que solo es refleja en lactantes, pero que esta bajo la regulación voluntaria en adultos normales. Las fibras preganglionares de los nervios parasimpáticos para la vejiga tienen sus cuerpos celulares en las regiones intermedia de la sustancia gris de los segmentos sacros 2,3 y 4, el núcleo autónomo sacros, entran en los nervios esplacnicos pélvicos y terminan en los ganglios en la pared vesical. Las fibras posganglionares cortas inervan el musculo detrusor, que forma la pared de la vejiga. La
- 7. estimulación de los nervios parasimpáticos de la vejiga contra el musculo detrusor, abre el cuello vesical hacia la uretra y hacia la vejiga. La inervación simpática de la vejiga se origina en las células de la columna intrermediolateral de los segmentos superiores de la medula lumbar cuyos axones atraviesan el tronco simpático para llegar al ganglio mesentérico inferior a través de los nervios esplacnicos lumbares. Las fibras posganglionares continúan por medio de los plexos hipogástricos y vesicales hasta la pared vesical. El esfínter externo de la uretra se compone de musculo estriado y es inervado por fibras motoras somaticas del nervio pudendo, se cierra de manera voluntaria y se relaja mediante la acción refleja tan pronto como se libera la orina hacia la uretra al inicio de la micción. El musculo liso de la vejiga responde al reflejo de estiramiento operado pos los propioceptores en su pared que envían impilsos a los segmentos de la medula espinal S2, S3 y S4. Las fibras eferentes del reflejo retornan los impulsos sobre los nervios esplacnicos pélvicos para conservar el tono del musculo detrusor mientras se llena la vejiga. La contracción refleja del musculo detrusor en
- 8. respuesta al llenado vesical se denomina reflejo vesical, el cual se valora clínicamente mediante cistometria, un procedimiento por el cual se llena la vejiga de un líquido estéril y se mide la presión resultante. La supresión voluntaria de la micción depende de las fibras que descienden en la vía corticoespinal desde la corteza de los lóbulos paracentrales de la corteza cerebral. La sensación de aumento de la tensión vesical y deseo de orinar son tranportados en las fibras aferentes de los nervios esplacnicos pélvicos y aferentes viscerales de las vías espinotalamicas laterales de la medula espinal. Las lesiones de las raíces posteriores de los segmentos sacros interrumpen las fibras aferentes del reflejo y producen vejiga atonica. Las lesiones del cono medular de la medula espinal interrumpen las conexiones centrales del mismo sistema reflejo. Las lesiones de la cola de caballo destruyen la segunda y tercera raíz sacra e interrumpen las vías aferentes y eferentes del reflejo. REFLEJOS AUTONOMICOS Muchos reflejos entre ellos el pupilar, lagrimal, salival, de la tos, vomito y los reflejos del sano carotideo son mediados por el SNA. Reflejo rectal: La distensión del recto o la estimulación de la mucosa rectal produce la contracción de la musculatura rectal; este reflejo es mediado por los segmentos sacros S2, S3 y S4 Reflejo del esfínter interno del ano: Se puede detectar la contracción del esfínter interno del ano mediante la introducción del dedo enguantado del examinador en el ano. El reflejo mediado por fibras simpáticas posganglionares a través del plexo hipogástrico. Reflejo del bulbo cavernoso: El pellizcamiento del glande del pene resulta en la contracción del musculo bulbocavernoso y del constrictor de la uretra. Se puede palpar la contracción colocando un dedo sobre el perineo por detrás del escroto, con presión sobre la porción bulbar o membranosa de la uretra. Este reflejo es mediado por el III y IV nervio sacro.
- 9. CUADRO COMPARATIVO DE LAS FUNCIONES SIMPATICAS Y PARASIMPATICAS EN EL ORGANISMO Efectos autónomos sobre los diversos órganos del cuerpo Organo Efecto de la estimulación simpática Efecto de la estimulación parasimpática Ojo Pupila Dilatación (midriasis) Contracción (miosis) Musculo ciliar Ligera relajación (visión de lejos) Contracción Glándulas, Nasales, Lagrimales, Parótida, Submandibular, Gástricas y Pancreáticas Vaso constricción y ligera secreción Secreción abundante Glándula sudorípara Sudoración abundante (colinérgico) Sudoración en palma de las manos Corazón Musculo Aumento de la frecuencia y fuerza de contracción Disminución de frecuencia y de la fuerza de contracción Coronarias Dilatación (beta); contracción (alfa) Dilatación Pulmones Bronquios Dilatación Contracción Vasos sanguíneos Leve contracción Dilatación Tubo digestivo Luz Disminución del peristaltismo Aumento del peristaltismo Esfínteres Aumento del tono Relajación Hígado Liberación de Glucosa Síntesis de glucógeno Vesícula biliares Relajación Contracción Riñón Disminución Ninguno Vejiga urinaria Detrusor Relajación Contracción Trígono Contracción Relajación Pene Eyaculación Erección Arteriolas sistémicas Vísceras abdominales Contracción Ninguno Musculo Contracción (adrenérgico alfa); Dilatación (adrenérgicos beta); Dilatación (colinérgicos) Ninguno Sangres Ninguno Coagulación Aumento Ninguno Glucosa Aumento Ninguno Lípidos Aumento Ninguno Metabolismo basal Aumento Ninguno Secreción medula suprarrenal Aumento Ninguno Músculos pilo erectores Contracción Ninguno Musculo esquelético Aumento de la glucogenolisis Ninguno Adipocitos Liposis Ninguno
