Examen del torax
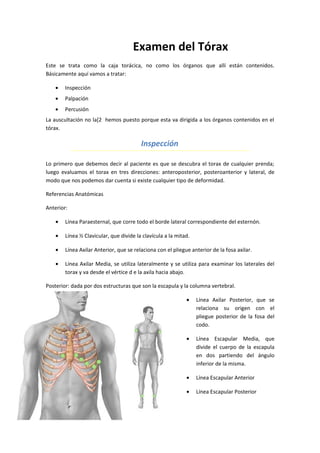
- 1. Examen del Tórax Este se trata como la caja torácica, no como los órganos que allí están contenidos. Básicamente aquí vamos a tratar: • Inspección • Palpación • Percusión La auscultación no la[2 hemos puesto porque esta va dirigida a los órganos contenidos en el tórax. Inspección Lo primero que debemos decir al paciente es que se descubra el torax de cualquier prenda; luego evaluamos el torax en tres direcciones: anteroposterior, posteroanterior y lateral, de modo que nos podemos dar cuenta si existe cualquier tipo de deformidad. Referencias Anatómicas Anterior: • Línea Paraesternal, que corre todo el borde lateral correspondiente del esternón. • Línea ½ Clavicular, que divide la clavícula a la mitad. • Línea Axilar Anterior, que se relaciona con el pliegue anterior de la fosa axilar. • Línea Axilar Media, se utiliza lateralmente y se utiliza para examinar los laterales del torax y va desde el vértice d e la axila hacia abajo. Posterior: dada por dos estructuras que son la escapula y la columna vertebral. • Línea Axilar Posterior, que se relaciona su origen con el pliegue posterior de la fosa del codo. • Línea Escapular Media, que divide el cuerpo de la escapula en dos partiendo del ángulo inferior de la misma. • Línea Escapular Anterior • Línea Escapular Posterior
- 2. • Línea Media Vertebral, que parte las vertebras a la mitad. • Línea Paravertebral, que van en los laterales de la columna vertebral. Se toma como referencia los discos que salen. En el dorso del torax se toma como referencia de comparación las vertebras correspondientes. Estos se toman como referencia relacionándolas con los espacios intercostales y marcando una referencia clara en cualquier lugar del torax que queramos inspeccionar o que se evidencie una lesión. Estas referencias también se utilizan como parámetro para la colocación de los electrodos del registro electrocardiográfico. El torax puede tener algún tipo de alteraciones y las deformidades más frecuentes las determinamos con la inspección; la lesión más frecuente que se suele ver es el Pectum Scabatum (esternón excavado o hundido, puede ser congénito o adquirido), pero también tenemos torax en paloma (lateral se ve como el pecho de una paloma; se ve en los asmáticos crónicos y en los enfisematosos, que los pulmones de tanto tener broncoespasmo o enfisemas queda expandido y casi no se intercambian los gases), en tonel (se parece mucho al torax en paloma pero el ensanchamiento no es anteroposterior sino lateral, se ve también en asmáticos crónicos y enfisematosos) y en quilla (lateralmente se ve como una quilla de un barco, causa problemas restrictivos en los órganos torácicos). Estas deformidades son importantes porque si hay una deformidad en el torax los órganos que en el habitan van a tener algún tipo de trastorno en su desarrollo en el aspecto restrictivo (problemas para la expansión de los pulmones o problemas en el llenado del corazón en diástole lo que se traduce automáticamente en una insuficiencia) Luego se buscan lesiones evidentes, como el ganglio de Virchow, se pueden ver los venas intercostales dilatadas en sus espacios intercostales que se denomina enfermedad de Mondor, signo de tirabuzón; se produce porque hay trombosis de la vena toracoespinal y las venas intercostales no tienen donde drenar y mantienen la sangre en su luz, el paciente se queja de mucho dolor (se caracteriza porque sigue todo el trayecto del nervio) por la compresión que ejerce la vena sobre el nervio intercostal. Se puede ver en los niños un hemitórax que este mas aumentado que el otro, en estos casos se sospecha si es el torax derecho el afectado un crecimiento del ventrículo derecho. Luego buscamos el ápex cardiaco, pues es la única parte del corazón que se pone en contacto con la pared torácica, la posición ideal es poner al Px en decúbito lateral izquierdo con la pierna izquierda extendida y la pierna derecha flexionada sobre la izquierda y ligeramente inclinado hacia delante, buscando que se acerque aun más el ápex a la pared torácica, esto se denomina maniobra de Pachon; el hecho de que no se sienta el ápex en la pared torácica no es sinónimo de patologías (no se ve en mujeres con las mamas muy grandes o personas con panaliculos adiposos en la región torácica).
- 3. Palpación Confirmamos lo que inspeccionamos. Si hay una masa palpamos con las yemas de los dedos para discriminar; si queremos sentir vibración con la palma de la mano y si es temperatura con el dorso de la mano o con la yema de los dedos. Sentimos la vibración del ápex, si el ápex esta en lado opuesto al lugar fisiológico pensamos en una dextrocardia que se asocia a una malformación cardiaca congénita, la dextrocardia se asocia al síndrome de Kartagener que consiste en dextrocardia, situs visceral inverso, sinusitis, bronquiectasia (destrucción y ensanchamiento de las vías respiratorias mayores), y si es en el hombre se asocia con azoospermia. Luego buscamos vibraciones, que si coinciden con el ápex cardiaco o con los focos de auscultación se llama Thrill, que son las vibraciones que se producen cuando la sangre pasa a altas velocidades por un orificio, se palpa como el ronroneo de un gato. Un Thrill traduce un soplo de alta intensidad, que por sus características sonóricas los escuchamos con la membrana del estetoscopio, son la mayoría de veces de origen sistólico. Luego buscamos áreas sensibles a la digitopresión o crepitaciones que pueden ser producidas por una fractura de las costillas, con lo que debe serse delicado pues un fragmento de esta costilla fracturada puede provocar un neumotórax. Percusión Prácticamente no genera ningún valor, solo cuando se percute pulmón. La percusión del corazón se obvia. Síntomas Más Frecuentes Que Se Producen En Pulmón Y Corazón (Tórax) • Corazón o Disnea; signo más frecuente por el que acude un paciente al médico. La disnea no es más que la sed o falta de aire. Generalmente se genera con el esfuerzo o incluso en el reposo, pero es difícil diferenciar entre una de origen pulmonar con una de origen cardiaco. Una disnea cardiaca la diferenciamos de una respiratoria, porque el paciente con una disnea pulmonar (se produce porque hay secreciones en las grandes vías aéreas) tose, expectora y se alivia la disnea por el momento por esto no hay que darle antitusivos a los pacientes a menos que sea una tos irritativa. La disnea cardiaca no mejora con la tos. La disnea cuando es de origen cardiaco traduce datos de trastornos en la función ventricular, sobre todo del ventrículo izquierdo, que se manifiesta en una
- 4. insuficiencia cardiaca. La NHA la ha clasificado la disnea de origen cardiaco en cuatro estadios: 1. Px con disnea de muy grandes esfuerzos. Asintomática en reposo. 2. Px con disnea en actividades acostumbradas. Asintomática en reposo. 3. Px con disnea a esfuerzos menores a lo normal. Asintomática en reposo. 4. Px con disnea a mínimos esfuerzos. Presenta los síntomas aun en reposo. Nota: el 50% de los pacientes en estadio 3 o 4 mueren antes de los 5 años o Disnea Paroxística Nocturna, es la disnea de aparición súbita o paroxística que aparece durante el sueño. Desaparece a los 10-15 minutos de su aparición. Indica insuficiencia cardiaca. o Ortopnea, es la disnea que aparece con el decúbito; al momento en que el paciente entra en sedestación desaparece la molestia. Esta se va a clasificar dependiendo la cantidad de almohadas que necesita para que desaparezca la disnea. Es provocada por una insuficiencia cardiaca derecha y se da porque en decúbito aumenta el retorno venoso y por tanto la precarga, al paciente ponerse en sedestación disminuye el retorno venoso y por tanto mejora la condición. Mientras más almohadas necesita para dormir mayor severidad. Nota: la principal causa de insuficiencia cardiaca derecha es la insuficiencia cardiaca izquierda. o Trepopnea, es la disnea que aparece cuando el paciente adopta un decúbito lateral en particular. Esta desaparece cuando el paciente cambia de posición. Esta traduce un derrame pleural del lado que aparece la disnea. o Dolor torácico, las principales causas de estas son: T = Tromboembolismo Pulmonar O = Oclusión Coronaria R = Ruptura Esofágica A = Aneurisma de Aorta X = Neumotórax a Tensión En si el dolor torácico lo podemos dividir en dos grupos: • Cardiaco; es el dolor que aparece cuando hay un daño en el corazón, que puede ser una angina, IAM, pericarditis o aneurisma de aorta. Tienen generalmente las mismas características, es un dolor precordial, epigástrico (cuando el dolor es epigástrico y se acompaña de bradicardia es un posible infarto de cara inferior, coronaria derecha), retroesternal, que se irradia hacia el cuello, hacia el hombro, al brazo o a la espalda. Es desencadenado por el esfuerzo. El dolor de origen cardiaco dura más de 2 minutos. Tiene una característica que es un dolor de tipo opresivo (presiona), desgarrante (rompiendo), punzante, quemante; se acompaña
- 5. de otros síntomas como disnea, nauseas, mareo, perdida de la conciencia, etc. las anginas tienen unas características especiales: a. Angina Estable; mejora con el reposo y con el uso de nitratos. Dura más de 5 y menos de 30 minutos. b. Angina Inestable, es aquella que dura más de 10 minutos pero menos de 30, aparece generalmente durante el reposo y no mejora con el uso de nitratos. 15-20% de estas evolucionan a un IAM. Esta aparece modificando el esfuerzo. También se considera inestable cuando un dolor anginoso aparece por primera vez, se denomina angina de Novo. c. IAM, a diferencia de las anginas este dura más de 30 minutos. Junto con el dolor cardiaco se trata el dolor pericárdico (pericardio protege al corazón de infecciones, de la sobre distención del musculo, de la fricción que se ejerce en la contracción lubricando su superficie) que también corresponde al corazón. El dolor de origen pericárdico tiene las mismas características del dolor de origen anginoso pero mejora cuando adopta un tipo de posición, posición de mahometano, posición mahometana o genupectoral, frecuentemente considerada signo patognomónico de pancreatitis aguda se ve en pacientes con dolor pericárdico para evitar el dolor, signo, o cuando se sienta y se echa hacia delante. Otro dolor similar es el dolor de aneurisma de aorta casi siempre su localización es posterior, en el área interescapular aunque puede ser retroesternal pero puede siempre se irradia hacia la espalda. Puede tener manifestaciones como perdida de la conciencia, perdida de la visión, hemiplejia, hemiparesia. Este tiene manifestaciones neurológicas que los otros dolores torácicos de origen cardiaco casi nunca los tienen. Se debe recordar que puede haber un infarto sin dolor, infarto silente, etc. causa de infarto sin dolor son los diabéticos (tienen neuropatías que limitan la conducción del dolor), hipertensos crónicos, personas de raza negra, personas con lesión de la medula espinal a nivel del 6to dermatoma, trastornos psiquiátricos, ancianos de más de 80 años. Se puede identificar porque el paciente va a tener una disnea o una perdida de la conciencia de causa no explicada, disnea sobre todo. Otra causa por la que va el paciente a la consulta es por las palpitaciones (es la percepción que tiene el paciente por los latidos cardiacos) que se producen.
- 6. • No Cardiaco estos duran menos de 2 minutos. Exacerban con la tos, digitopresión y con la respiración. Pueden deberse manifestaciones de otras enfermedades. Dentro de estas causas de dolor torácico de origen no cardiaco tenemos: a. Osteocondritis b. Neuritis Intercostal c. Neumonía d. Pancreatitis e. Enfermedad de Mondor (trombosis de las venas intercostales) • Pulmones a. Disnea b. Tos; esta se clasifica en productiva (produce esputo) y no productiva. La productiva es la que produce esputo, que de acuerdo al color de este damos con el diagnostico: i. Cristal de Roca, transparente, que es normal, en pocas cantidades, pero en infecciones virales esta aumenta su cantidad. ii. Esputo color Grosella, rosado, común en pacientes con infección por Klebsiella. La Klebsiella va a afectar principalmente el vértice del pulmón. iii. Esputo con sangre que en vez de esputo tira sangre se llama hemoptisis. Es común en pacientes con neumonía, cuando se rompe una caverna tuberculosa. iv. Hemoptoico, es un esputo que además del mucus tiene sangre. Es común en diferentes infecciones como estreptococo neumoniae. v. Esputo verdoso o amarillento es común en estreptococo neumoniae. Puede también presentarse en ancianos como un esputo color ciruela, en hematización roja que le da este color. Examen del Corazón En el corazón vamos a utilizar: • Inspección • Palpación
- 7. • Auscultación; es la que tiene mayor valor. • Percusión; esta brinda resultados solo en manos expertas por lo que no se agrega al examen rutinario del corazón. Inspección Lo primero que visualizamos es si la cabeza tiene un movimiento pendular sincrónico con la FC. Otro dato que debemos tener en cuenta son los pacientes con gigantismo o acromegalia que cruzan por hipertensión, pacientes con malformaciones cardiacas congénitas, síndrome de Down, síndrome de Marphan, coartación aortica, aorta bicúspide, etc. De acuerdo al facie podemos diagnosticar una patología, como en la facie pluricunda o la llamada chapela mitral, mujeres con las mejillas hiperémicas, esta traduce una valvulopatía mitral. También pacientes con rash malar en alas de mariposa común presente en lupus eritematoso sistémico en la que se encuentra la endocarditis de Libman y Sacks, también una pericarditis, etc. Luego de la inspección general nos vamos al torax a la inspección local, para inspeccionar el ápex la posición ideal es la posición de Pachon. El ápex tiene que estar en línea ½ clavicular con 5to espacio intercostal, si se encuentra del lado derecho hablamos de una dextrocardia. Luego vemos si el ápex tiene un doble levantamiento apical esto se nota porque a la palpación del vértice en la parrilla costal se sienten dos elevaciones seguidas que se presenta en aneurisma de ventrículo izquierdo. Si el ápex se desplaza hacia abajo y hacia la axila indica crecimiento del ventrículo izquierdo, mientras que si el ápex se desplaza hacia arriba y hacia la línea media se piensa en crecimiento del ventrículo derecho. Palpación En esta confirmamos lo que vimos en la inspección. Aquí palpamos la chocada del ápex sobre la parrilla costal, también se busca la presencia de Thrill. La palpación la hacemos en garra colocando el dedo índice en 2do espacio intercostal con línea Paraesternal izquierda, el dedo mayor lo colocamos en 3er espacio intercostal con línea Paraesternal izquierda, el dedo anular en 4to espacio y el dedo meñique en 5to espacio intercostal. Si percibo una pulsación entre dedo índice y mayor eso traduce hipertensión pulmonar. Si percibo una pulsación entre el dedo anular y el meñique debemos pensar en una hipertrofia del ventrículo derecho. También debemos buscar la maniobra de Hazzel o latido para esternal izquierdo; se coloca la paciente en decúbito supino con el torax descubierto a 35°, introducimos en esa posición por debajo del apéndice xifoides nuestro dedo pulgar dirigiéndolo al ápex cardiaco y lo dejamos introducido y sostenido, si el dedo es rechazado y de forma pulsatil y sincronico con los latidos del corazón indica que hay una hipertrofia de ventrículo derecho. En esta posición buscamos en el cuello ingurgitación yugular y reflujo hepatoyugular. Esto lo hacemos poniendo al paciente igual, a 35°, y lo lateralizamos. La ingurgitación es el llenado de la vena yugular y para clasificarlo le damos cruces:
- 8. • 1 cruz es cuando el llenado del la vena yugular está por debajo del musculo ECM, lado derecho. • 2 cruces cuando el llenado está por encima del borde del musculo ECM. • 3 cruces cuando el llenado esta a la mitad desde la base del cuello hasta la base de la cabeza. • 4 –cruces cuando el llenado de la ingurgitación es completa. Cuando se presentan tres o cuatro cruces indica mal digestión venosa pulmonar en si fallo cardiaco derecho. Luego buscamos el reflujo hepatoyugular en el que se refluye la sangre desde el hígado hacia la vena yugular. Hay dos maneras de buscarlo que son: 1. Comprimiendo sobre el hipocondrio derecho, lo que aumenta la presión intrabdominal y vemos que la columna de sangre refluye. Indica insuficiencia cardiaca derecha. 2. Se basa más o menos en lo mismo, etc. Auscultación Lo primero es determinar los diferentes focos de auscultación. • Foco Mitral, se encuentra en 5to espacio intercostal con línea ½ clavicular izquierda. • Foco Aórtico, se encuentra en 1er o 2do espacio intercostal con línea Paraesternal derecha. • Foco Aórtico Accesorio, se encuentra 3er o 4to espacio intercostal con línea para esternal izquierda. • Foco Tricuspídeo, se encuentra en 4to o 5to espacio intercostal con línea Paraesternal izquierda. • Foco Pulmonar, se encuentra en 2do espacio intercostal con línea paraesternal izquierda. Cuando hay un soplo en válvula mitral se puede irradiar o hacia la axila o hacia la tricúspide, cuando se irradia hacia la tricúspide hay una afección de la valva anterior y cuando se va hacia la axila hay una afección de la valva posterior. El foco aórtico se irradia hacia el cuello, hacia el foco aórtico accesorio, hacia tricúspide, y hacia mitral, por esto se infiere que cuando hay un soplo de carótida es de tercio superior del cuello pues un soplo aórtico se irradia hacia los dos tercios proximales del mismo. Un soplo se sabe su origen buscando su epicentro o sitio de mayor intensidad.
- 9. Para auscultar debemos de manejar varios aspectos: 1. Silencio. 2. Se tiene que saber que parte del estetoscopio se usa para que tipo de sonido, sabiendo que la campana (cuando se utiliza no se debe hacer mucha presión sobre el torax porque la piel del paciente se va a tensar sobre la campana y va a actuar como una membrana y no se van a escuchar los sonidos de baja intensidad) se utiliza para los sonidos de baja intensidad y para la membrana lo contrario. Los ruidos fisiológicos del corazón son dos, identificados como R1 y R2. R1 se oye por el cierre de las válvulas AV y se identifica porque R1 es sincrónico al pulso, se da en sístole, la diferencia entre R1 y sístole es de 0.6 segundos. R2 se da por el cierre de las válvulas sigmoideas, se relaciona con la sístole, cuando escuchamos el segundo ruido lo hacemos como una especie de desdoblamiento, sobre todo en los pulmones, este desdoblamiento se debe comprobar si es fisiológico o patológico haciendo que el paciente haga una apnea postinspiratoria y si desaparece el desdoblamiento e fisiológico, si sigue el desdoblamiento es patológico y traduce bloqueo de rama derecha y ese retardo en el estimulo eléctrico por el bloqueo de la rama es el que produce este estimulo. Luego buscamos el R3 que se escucha como el ritmo del galope, generalmente es patológico y traduce fallo cardiaco pero si presenta disnea y está fuera de fallo cardiaco el origen es cardiaco y se traduce en un origen izquierdo. Luego buscamos el R4 o galope de sumación traduce también un fallo cardiaco y se da por la contracción de las aurículas. Si oímos un ritmo anormalmente irregular es el ritmo de la fibrilación atrial. Se produce porque las aurículas no se contraen efectivamente y por tanto no aportan el 25-30% del gasto cardiaco. Un paciente así se puede metes mas en un fallo y caer hasta en un edema agudo de pulmón. Luego de escuchado todo esto debemos notar la presencia de ruidos agregados: • Frote Pericárdico, ruido como un chasquido o como el rasgado de las uñas en una pizarra (un frote pericárdico se diferencia de uno pleural provocándole al paciente una inspiración profunda y luego la paramos al final, si el frote es pericárdico se seguirá escuchando el frote) que traduce una pericarditis. Este lo podemos buscar en pacientes que adoptan la posición de mahometano o se inclinan hacia delante dando el signo de pericarditis. El frote pericárdico se da cuando no hay colección de liquido en el espacio pericárdico cuando lo normal es que allí se encuentre 130cc de liquido para lubricar, cuando hay menos de 100cc se escucha el frote. • Soplos, es un fenómeno que se produce cuando la sangre pasa por un orificio y produce vibraciones. Los soplos lo dividimos dependiendo de la fase del ciclo cardiaco afecte dividiéndose en soplos diastólicos y sistólicos. La válvula mitral en sístole se encuentra cerrada y si se escucha el soplo indica que aún queda un remanente sanguíneo que atraviesa la válvula que indica que la válvula ya no se cierra lo que traduce una insuficiencia mitral, lo mismo a nivel tricuspídeo, pero es diferente cuando
- 10. sucede en las válvulas sigmoideas pues en sístole estas válvulas están abiertas y si se escuchan es porque las válvulas están estenóticas lo que traduce estenosis de la válvula sigmoidea correspondiente. Un soplo puede ser Pansistólico u Orosistólico (que coge toda la sístole), Presistólico (antes de la sístole), Mesosistólico (a la mitad) o Telesistólico (después de la sístole) de la sístole y lo mismo para las aurículas. También se pueden clasificar de acuerdo a la intensidad del soplo en: Grado I (se ausculta en oídos muy educados, personas de oído fino), Grado II, Grado II (II y III se pueden escuchar sin mucha dificultad), Grado IV (se oye por encima de la mano, colocando la mano en el foco de auscultación correspondiente), Grado V (se oye aun cuando ausculto la muñeca) y Grado VI (es tan intenso que se escucha aun cuando no tenemos el estetoscopio). Dependiendo el sonido que produzcan se pueden presentar varios tipos como: - Soplo en maquinaria, que se ve en la persistencia del conducto arterioso. - Soplo de Gaviota, que se da por una insuficiencia mitral por ruptura de los músculos papilares. Una nemotecnia que se utiliza para distinguir los focos de auscultación es trazar una Z en el torax. Luego de esto como es el aparato cardiovascular debemos buscar en el abdomen si hay un hígado congestivo por falla cardiaca, este es un hígado aumentado de tamaño (hepatomegalia) y tienen las siguientes características: • Normalmente el hígado no se puede palpar por debajo de los rebordes costales, en este caso se palpa. • Es doloroso a la palpación. • Tiene consistencia blanda y de bordes irregulares. • Puede pulsar. En el abdomen puede haber ascitis por lo que se llama cirrosis cardiaca. Esta se examina con tres signos: la sucución hipocrática, la onda ascítica y matidez cambiante. Luego auscultamos los flancos para buscar soplos que si es sistólico nos hace pensar en una estenosis de arteria renal que puede ser congénita o por placa ateromatosa. Auscultamos en la línea media y buscamos soplos que pueden ser por aneurisma de aorta, o auscultamos un frote en el bazo que puede ser por un infarto esplénico que se ve en los pacientes falsémicos o los pacientes con endocarditis infecciosa. Auscultamos también la arteria femoral en la ingle porque aquí podríamos encontrar el pistoletazo femoral o soplo en martillo de agua que indica insuficiencia aortica.
- 11. Debemos también palpar los diferentes pulsos: carotideo, humeral, radial, femoral, poplíteo, pedio y tibial anterior, lo palpamos con la yema de los dedos, para estar seguro de que no se está palpando usted mismo antes debemos tomarnos la frecuencia. En las extremidades también debemos buscar el llamado hipocratismo digital o también llamados dedos en palillos de tambor, es cuando se deforma la falange distal de los dedos por hipoxemia crónica generalmente, aparece en pacientes con malformaciones cardiacas congénitas de tipo cianógeno y bronconeumopatías. Esto puede darse por una no saturación de oxigeno por una bronconeumopatía crónica o por un corto circuito del circuito mayor y menor y produce una hipoxemia, si no aparecen rasgos de cianosis o hipoxemia crónica se debe pensar en una manifestación paraneoplásica, de los que más se relaciona con esto son el cáncer de pulmón o cáncer gástrico.
