Bitacora2
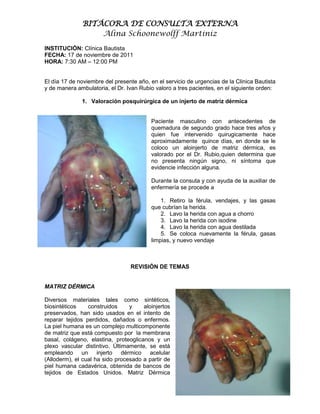
- 1. BITÁCORA DE CONSULTA EXTERNA Alina Schoonewolff Martiniz INSTITUCIÓN: Clínica Bautista FECHA: 17 de noviembre de 2011 HORA: 7:30 AM – 12:00 PM El día 17 de noviembre del presente año, en el servicio de urgencias de la Clinica Bautista y de manera ambulatoria, el Dr. Ivan Rubio valoro a tres pacientes, en el siguiente orden: 1. Valoración posquirúrgica de un injerto de matriz dérmica Paciente masculino con antecedentes de quemadura de segundo grado hace tres años y quien fue intervenido quirugicamente hace aproximadamente quince días, en donde se le coloco un aloinjerto de matriz dérmica, es valorado por el Dr. Rubio,quien determina que no presenta ningún signo, ni síntoma que evidencie infección alguna. Durante la consuta y con ayuda de la auxiliar de enfermería se procede a 1. Retiro la férula, vendajes, y las gasas que cubrían la herida. 2. Lavo la herida con agua a chorro 3. Lavo la herida con isodine 4. Lavo la herida con agua destilada 5. Se coloca nuevamente la férula, gasas limpias, y nuevo vendaje REVISIÓN DE TEMAS MATRIZ DÉRMICA Diversos materiales tales como sintéticos, biosintéticos construidos y aloinjertos preservados, han sido usados en el intento de reparar tejidos perdidos, dañados o enfermos. La piel humana es un complejo multicomponente de matriz que está compuesto por la membrana basal, colágeno, elastina, proteoglicanos y un plexo vascular distintivo. Últimamente, se está empleando un injerto dérmico acelular (Alloderm), el cual ha sido procesado a partir de piel humana cadavérica, obtenida de bancos de tejidos de Estados Unidos. Matriz Dérmica
- 2. BITÁCORA DE CONSULTA EXTERNA Alina Schoonewolff Martiniz Acelular (MDA) Tejido humano obtenido bajo estricto control y seguimiento. Químicamente tratado con solución buffer salina hasta eliminar la epidermis y el componente celular de la dermis, preservando solo el tejido conectivo que actuará como matriz dérmica bioactiva, que será completamente revascularizada y repoblada por las células del sitio receptor. Al eliminar los componentes celulares (antígenos) se elimina toda fuente de transmisión y reacción inmunológica. El tejido donante, inicialmente, está compuesto por epidermis y dermis. La dermis, por tejido conectivo que contiene a su vez colágeno, proteínas, elastina y está cubierto por la membrana basal. El tejido donante es procesado para remover la epidermis y las células vivas del tejido dermal. De esta manera, los componentes celulares se eliminan, los cuales constituyen focos de reacción inmunológica. El injerto que se obtiene es un tejido conectivo inmunológicamente inerte, acelular y avascular, que actuará como matriz dérmica bioactiva, que será completamente revascularizada y repoblada por las células del receptor Para inmovilizar el material, se emplean suturas degradables y no degradables para el colgajo parcial que cubre el injerto, buscando un cierre por primera intención. Como control químico, se indica buches de clorhexidina por dos semanas y antibióticos en dosis profilácticas. Estudios utilizando este material demostraron que el espesor del injerto llega a ser el mismo de los tejidos adyacentes a las seis semanas. En la mayoría de los casos, fue difícil diferenciar entre el área injertada y los tejidos subyacentes. El injerto se incorporó completa y permanentemente con los tejidos del hospedero. El ancho de la nueva inserción, parece depender del tamaño del material y el promedio encontrado fue entre 4- 8 mm En 1990 este tipo de injertos se uso por primera vez en el tratamiento de pacientes con quemaduras corporales y en diferentes reconstrucciones de cirugía plástica y uso hasta el día de hoy ha venido en aumento. 1. Valoración posquirúrgica de una amputación de dedo. Paciente masculino con atencedentes de trauma en dedo índice de mano derecha, secundario a accidente con maquina rebanadora el día 4 de noviembre, quien fue sometido a cirugía hace aproximadamente 8 días, es valorado por el Dr. Rubio, quien examina la herida y determina que la herida se encuentra en muy buen estado y que no presenta ningún signo, o síntoma que evidencie infección del sitio de operación, no obstante el paciente manifiesta al Dr presentar dolor su mano.
- 3. BITÁCORA DE CONSULTA EXTERNA Alina Schoonewolff Martiniz Durante la consulta y con ayuda de la auxiliar de enfermería se procede a 1. Retiro los vendajes, y las gasas que cubrían la herida. 2. Lavo la herida con agua a chorro 3. Lavo la herida con isodine 4. Lavo la herida con agua destilada 5. Se coloca férula en dedo medio 6. Se coloca nuevamente gasas limpias, y nuevo vendaje 2. Valoración posquirugica cirgia reconstructiva de mano. Paciente masculino, con atensedentes de trauma de mano hace aproximadamente 20 dias, quien sufrió fractura y herida y fue intervenido quirúrgicamente el día 5 de noviembre del presente año, fue valorado y examinado por el Dr Rubio quien detecta epidermólisis difusa en mano y maceración en región hitopenar de mano izquierda, pero sin evidencia de infección alguna. Durante la consuta y con ayuda de la auxiliar de enfermería se procede a 1. Retiro la férula, vendajes, y las gasas que cubrían la herida. 2. Lavo la herida con agua a chorro 3. Lavo la herida con jabón quirúrgico 4. Se coloca nuevamente la férula, gasas limpias, y nuevo vendaje
- 4. BITÁCORA DE CONSULTA EXTERNA Alina Schoonewolff Martiniz REVISIÓN DE TEMAS MACERACION: Ablandamiento, pérdida de color y aspecto arrugado que adopta la piel cuando ha permanecido mucho tiempo en contacto con agua o con un objeto húmedo, como un vendaje. EPIDERMÓLISIS AMPOLLOSA NOMBRES ALTERNATIVOS Epidermólisis ampollosa juntural (de la unión); Epidermólisis ampollosa distrófica; Síndrome de Weber-Cockayne; Epidermólisis ampollosa hemidesmosómica; Epidermólisis ampollar DEFINICIÓN: Es un grupo de trastornos hereditarios en los que se desarrollan ampollas en la piel como respuesta a una lesión menor. CAUSAS, INCIDENCIA Y FACTORES DE RIESGO: Existen cuatro tipos de principales de epidermólisis ampollosa: Epidermólisis ampollosa distrófica. Epidermólisis ampollosa simple. Epidermólisis ampollosa hemidesmosómica. Epidermólisis ampollosa de la unión.} Otro tipo poco común de epidermólisis ampollosa, llamado epidermólisis ampollosa adquirida, es un trastorno autoinmunitario. Puede ser difícil diferenciar esta afección de otro trastorno cutáneo autoinmunitario llamado penfigoide de la membrana mucosa. La identificación del tipo exacto de epidermólisis ampollosa es complicada e incluso dentro de los tipos principales mencionados, hay muchos subtipos. Por ejemplo, Weber- Cockayne es la forma más común de epidermólisis ampollosa simple. Este tipo involucra formación de ampollas en las palmas de las manos y las plantas de los pies y puede incluir igualmente sudoración excesiva. La epidermólisis ampollosa puede variar desde una formación menor de ampollas en la piel hasta una forma letal que compromete otros órganos. La afección generalmente comienza al momento de nacer o poco después. La epidermólisis ampollosa adquirida usualmente aparece en adultos de más de 50 años, aunque puede ocurrir en niños. Está ligada a la enfermedad de Crohn (una enfermedad intestinal inflamatoria) y posiblemente lupus. Los adultos con este tipo de epidermólisis también pueden tener síntomas de estas otras afecciones. Los casos leves de epidermólisis ampollosa simple pueden permanecer sin diagnosticar hasta la edad adulta. Todos los tipos de epidermólisis ampollosa generalmente son hereditarios. Tener antecedentes familiares de esta enfermedad, especialmente uno de los padres afectado, es un factor de riesgo.