Anafilaxia version final
- 1. ANAFILAXIA EN ANESTESIA ALVARO JOSE ROLDAN RESIDENTE DE ANESTESIOLOGIA UNIVALLE
- 2. CONTENIDO • FISIOPATOLOGIA DE LA ANAFILAXIA • EPIDEMIOLOGIA • ETIOLOGIA = AGENTES ESPECIFICOS • FACTORES DE RIESGO • EVALUACION PREANESTESICA • PRESENTACION CLINICA • DIAGNOSTICO • TRATAMIENTO • CASO CLINICO
- 3. FISIOPATOLOGIA DE LA ANAFILAXIA • Tipos de reacciones hipersensibilidad Gell y Coombs: • Tipo I (inmediata) – Unión del alérgeno a Ac IgE específicos en superficie de mastocitos y basófilos • Atopia, urticaria, anafilaxia – Tipo II ( citotoxica ) – Tipo III ( inmunocomplejos ) – Tipo IV ( mediada por celullas ) – Tipo V ( Idiopatica )
- 4. FISIOPATOLOGIA DE LA ANAFILAXIA
- 5. FISIOPATOLOGIA • Activacion de la membrana: – Degranulacion y liberacion de mediadores bcos – Sintesis de mediadores: • Adenililciclasa AMPc • Canales de Ca++ AMPc = proteincinasas = proteinas citoplasmaticas = microtubulos = exocitosis Ca ++ Fosfolipasa A2 = A.A = COX/ lipooxigenasa = PGs y leucotrienos. Nucleo = Genes = Citoquinas, FNT alfa
- 6. Fisiopatologia • Mediadores Bioquimicos – Preformados y lipidicos neoformados. • R – H1 y H2 = piel, vasos, vias resp, miocardio, TGI. • L arginina = NO = vasodilatacion Retorno venoso y RVP Histamina • degranulacion de mastocitos • Participa en el catabolismo de C3.Triptasa
- 7. EPIDEMIOLOGIA • Subregistro = 1: 3000 a 1: 20000 • Múltiples causas variaciones estacionales, codificación heterogeneidad en definición. Variable medida UK US Francia incidencia 7.9 x 100.000 8.4 x 100.000 10.6 x 100000 Mortalidad 1.25 – 3.73 x 10 millones 2 – 11 x 10 millones
- 9. EPIDEMIOLOGIA • Anafilaxia en anestesia: – 2 años de seguimiento = 70.000 – Sospecha = triptasa, histamina, y pruebas cutáneas – 22 : rx hipersensibilidad inmediata 15 reacciones de hipersensibilidad y 7 no explicadas 1: 4667 a 1:3180 triptasa 50% VPP y VPN: 100 y 60% 1 – látex 2 – relajantes 3 - antibióticos
- 10. GERAP y Centro nal de salud de francia HSI mediadas por IgE y no mediadas por IgE Pruebas cutaneas y cruzadas entre relajantes Histamina 9 mol y triptasa 25 mg.L 1997 - 2004 2516 ptes 1816 vs 700
- 11. Etiologia = agente especificos • Adultos : > mujeres que hombres • Niños: 122 casos ( 45.9% ) – Latex 41% – Relajantes 31% – antibioticos: 9% – NO PREDOMINO EN MUJERES.
- 12. ETIOLOGIA – AGENTES ESPECIFICOS • RELAJANTES MUSCULARES: – Casi exclusivos por IgE = sin exposición previa…??? Reacción cruzada con otros químicos Grupo amonio terciario/cuaternario= determinante alergénico TEORIA DE FOLCODINA: Incidencia en noruega asociada a uso de esta sustancia amina cuaternaria.
- 13. ETIOLOGIA – AGENTES ESPECIFICOS • RELAJANTES MUSCULARES – Cambios en la incidencia mediados por el uso controlado. – Incidencias variables • Estadísticos • Uso • genotipo Rocuronio USA = 1/445000 Rocuronio Noruega = 1 / 3500
- 14. ETIOLOGIA- AGENTES ESPECIFICOS • LATEX • ANTIBIOTICOS Niños: múltiples procedimiento ( Espina bífida ), y trabajadores de salud, Sd de fruta látex SOSPECHA: Ensayos in vitro para determinar IgE contra látex natural son de elección = Si (-) en presencia de historia clínica sugestiva = Pruebas cutáneas Vs prueba de activación de basófilos / provocación Mecanismo: reacciones no alérgicas Penicilina 0.004 – 0.015% Cefalosporinas 0.0001 – 0.1%. Vancomicina = Sd hombre rojo = inyección rápida. Quinolonas, rifampicina, bacitracina. 70%
- 15. ETIOLOGIA – AGENTES ESPECIFICOS Tiopental 1/30000 Cremofol EL Ketamina activación mastocitos Opioides histamina piel no en pulmon/corazon. No cruzada entre opioides, Codeina < = > morfina < = > BNM. Pruebas cutaneas, no IgE. Anestesicos locales 1% esteres Rx tipo IV Mas por eventos adversos de la droga. Solventes: metilparabeno, parabeno metabisulfito. Pruebas de provocacion
- 16. • Emulsión lipídica • Alergia Albumina/lecitina • Cadena diisopropil y fenol (productos dermatológicos/ reexposicion ) • Test para descartar solventes: intralipid 10%. Es la Alergia al huevo una contraindicación para administrar el Propofol??? lecitina de huevo glicerol Haba de soya + hidróxido de sodio EDTA y bisulfitos = 12 horas.
- 17. ETIOLOGIA – AGENTES ESPECIFICOS Coloides: 0,033% y 0,22%. Gelatinas y dextranos Vs albumina y hetastarch = liberacion directa de histamina. Pruebas cutaneas/ensayos con IgE/activacion de basofilos. Colorantes: subregistro Isosulfan azul, azul patente, azul de metileno.. Activacion directa de mastocitos / basófilos y reacción cruzadas por IgE. Azul de metileno: no unión a proteínas.. Dx pruebas cutaneas / intradermicas y test de activación de basófilos. AINES: Reacciones de tipo inmune y no inmune. Multiples = no inmune monoalergia: IgE. Dx : pruebas de provocación.
- 18. Factores de riesgo • Jovenes. • Embarazadas • Coomorbilidades: Asma, Enf cardiovasculares, mastocitosis, BetaBloq, IECA, antihistaminicos • Jovenes = niños y adolescentes • Enfermedades que dificultan el reconocimiento de alergenos. • Otros: ejercicio, temperatura, ansiedad, infecciones, Aines, etanol
- 19. EVALUACION PREANESTESICA • Historia clínica OJO: testigos, registros, resultados de exámenes. Consulta preanestésica con alergólogo Síntomas gastrointestinales, cutáneos, respiratorios, o sincope. Test cutáneos: medicamentos??? In vivo mejor que in vitro. In vivo: extractos estandarizados, personal entrenado.
- 20. PRESENTACION CLINICA • Inicio rápido, y relación con alérgeno • Progresión: severidad • Síntomas: No piel…. Desaturación, ausencia de pulso, dificultad para la ventilación
- 21. PRESENTACION CLINICA Aparición: inducción Medicamentos Mantenimiento látex, coloides, o colorantes. OJO: Látex y procedimientos ginecológicos. Antibióticos: Cx ortopedica
- 23. DIAGNOSTICO • Biomarcadores: – Triptasa: Elevada en otras patologías Mediciones seriadas mejor que una sola Niveles elevados = Medicamentos, e hipotensión No descarta anafilaxia. Pico = 30 minutos Vida media = 90 min Detectable hasta 6 horas. Mastocito = 12 – 35 Pg/cel Basofilo = < 0.05 pg/cel 25 mg/l = Activación. Debe medirse 2 – 3 días después S y E: 64 y 89%/ VPP y VPN: 92 y 54%
- 24. DIAGNOSTICO – Histamina • 20 min de vida media • Embarazada / altas dosis de heparina= Falsos negativos • S/ VPP y E VPN: 75 - 51% – PAF • Correlación con severidad • acetilhidrolasa
- 25. DIAGNOSTICO • Test de IgE especifico • Blado y fisher: – BNM acoplados a epoxi sefarosa en RIE • IgE se absorbe primero en una fase reactiva y despues cuantificada con anti IgE trazador. • Ojo: reacciones cruzadas, diferentes epitopes. • S: 88%. • Ppalmente: BNM, tiopental semanas despues
- 26. DIAGNOSTICO • PRUEBAS CUTANEAS – 4 – 6 semanas después – BNM / Blactámicos – Personal entrenado – Pruebas: concentraciones, controles negativos y positivos, sitio , lectura. • PRUEBAS CUTANEAS – Positiva: ½ y > 3 mm TID: 2x – BNM: S : 94 a 97% ( SPT vs TID ?? ) – Blactamicos: S: 50 – 70% y E: 97 – 99% – Gelatinas colorantes y latex – BZD, opioides y barbituricos.
- 28. DIAGNOSTICO • TEST DE LIBERACION DE MEDIADORES – Ensayos de activación de basófilos – Test de provocación Estimulacion y cuantificacion Histamina Sulfidoleucotrieno ( CAST ) AL, Blactamicos, latex Prueba cutanea AL = 0.5 a 2 ml = 30 min. Blactamicos: oral.
- 29. TRATAMIENTO • ABCD => Alteración del estado de conciencia • Epinefrina : efectos alfa, y beta, y sobre mediadores. – Tiempo = Administración tardía = 14% antes de paro = 5 min – Titulación. – dosis = severidad de los síntomas. – Vía administración: IM vs Sc = 8 vs 34 min.
- 30. Revisión sistematica No estudios aleatorizados Tradición = muertos no recibieron adrenalina Frecuencia, imprevisibilidad, y velocidad. “…. En ausencia de ensayos apropiados, se recomienda, aunque sobre la base de la evidencia menos que óptima, que la la administración de adrenalina intramuscular (im) todavía debe ser considerado como tratamiento de primera línea para el tratamiento de la anafilaxia. Beneficios y daños del uso de adrenalina en anafilaxia
- 31. TRATAMIENTO • ANTIHISTAMINICOS – Estado inactivo – Mediadores químicos = > regulación histamina. – Reacciones alérgicas leve vs moderadas/severas. – Absorción oral lenta parenteral 1ra G
- 32. Beneficios y daños del uso de antihistaminicos en anafilaxia Revisión sistematica No estudios aleatorizados “…. No se ha encontrado suficiente evidencia que permita hacer recomendaciones sobre el uso de los antihistaminicos para el tratamiento de anafilaxis, y las guias de manejo necesitan ser mas explicitas con respecto a las bases de uso…”
- 33. TRATAMIENTO • GLUCOCORTICOIDES – Dosis = hidrocortisona – Administración – Efecto deseado: fase tardia eosinofilica. Hidorcortisona: 12 años = 200 mg 6 – 12 años = 100 mg 6 meses y 6 años = 50 mg < 6 meses 25 mg Metilprednisolona: 1 -2 mg/kg
- 34. Beneficios y daños del uso de antihistaminicos en anafilaxia Revisión sistematica No estudios aleatorizados “…. No se ha encontrado suficiente evidencia que permita hacer recomendaciones sobre el uso de los glucocorticoides para el tratamiento de anafilaxis…”
- 37. 56 años = Masa Renal = nefrectomia laparoscopica No historia de Alergias Cefoperazona+sulbactam , amikacina, Fentanil, propofol, vecuronio. LEV + efedrina 3 mg x 2. Epinefrina 0.2 mg IV + cristaloides 2 – 2.5 L hidrocortisona 200 mg Epinefrina 0.05 mcg/kg/min Extubacion, toma de muestras para IgE, y pruebas cutaneas 3 Ss despues. Test con intralipid: negativo. Pruebas cutáneas / intradérmicas positivas Ausencia de hipersensibilidad en QX
- 38. GRACIAS !!!!!!
Notas del editor
- Tipo II (citotóxica) Mediada por IgG e IgM, se unen a Ag en la superficie celular activando el complemento y lisando las células Reacciones transfusionales Trombopenia por heparina Tipo III (complejos Inmunes) Mediada por IgG e IgM que forman complejos con Ag solubles, fijan el complemento y atraen PMN, que liberan enzimas y producen daño tisular Enfermedad del suero Algunas GN Tipo IV (hipersensibilidad mediada por células) Linfocitos T sensibilizados a un Ag Prueba de la tuberculina Tipo V (Idiopática) Eosinofilia. Síndrome Stevens Jhonson
- Las reacciones anafilacticas se producen por liberacion de mediadores qcos y sustancias quimiotaticas durante la degranulacion de basofilos y mastocitos. Estos mediadores son sustancias preformadas almacenadas en gránulos ( histamina, triptasa, heparina, kinasa, citoquinas ) y tambn se originan en la sintesis de moleculas derivadas de lipidos (prostaglandinas, leucotrienos, factor activador de plaquetas ) En la Tipo I se requiere una sensibilizacion = contacto con sustancia exógena ( alergeno – Antigeno ) = formacion de Acs = no st = estos se unen a la porcion Fc de Receptor de alta afinidad de dichas celulas lo cual ocasiona una activacion de la membrana = y liberacion de los mediadorres. En las Reacciones anafilactoides ( aunque el termino viene en desuso ) = no contacto previo = no Acs = Gralmente no sintesis de mediadores = los medicamentos involucrados son compuestos basicos que se unen al Receptor de poliaminas de los mastocitos = la liberacion de mediadores depende de dosis y osmolaridad del mismo. La intensidad de las manifestaciones clinicas depende de la velocidad de inyeccion, de las interacciones medicamentosas. Adicionalmente otra via de activacion para liberacion de dichos mediadores, es en la cual se activa el complemento ya sea porque la sustancia se une a las IgM e IgG, formando un complejo antigeno anticuerpo ( via clasica ) o bn por la union de ciertas moleculas como polisacáridos, polianiones, endotoxinas bacterianas, ( via alterna ) finalizando en la produccion de anafilotoxinas ( C3a y c5a ) las cuales estimulan la degranulacion demastocitos y basofilos.
- Se dividen en mediadores preformados = Preformados: histamina, triptasa, heparina, kinasa, citoquinas y Lipidicos Neoformados: PGs, Leucotrienos, FAPlt. La histamina produce efecto sobre receptores H1 y H2 presentes esencialmente en los órganos blanco de la reacción alérgica: piel, vías respiratorias, miocardio, pared vascular, tubo digestivo. El prurito, la rinorrea, taquicardia y broncoespasmo están causados por la activación de receptores H1, ambos receptores son responsables de la cefalea, rubor e hipotensión. La histamina estimula el paso de L arginia en endotelio a oxido nitrico produciendo vasodilatación con lo cual se produce la hipotension por caida de retorno venoso, y RVP. Triptasa: liberada en el momento de la degranulación de los mastocitos; ésta es incluso específica de la degranulación y su dosificación permite afirmar el origen de un estado de choque. Su rol fisiológico exacto es mal conocido. Participa en el catabolismo del componente C3 del complemento.
- A nivel internacional se sabe que aproximadamente por cada millón de hospitalizaciones ocurren 154 decesos. Es dificil valorar la incidencia por subregistro, por la variabilidad entre estaciones ( componentes ambientales ) falta de homogeneidad en la definicion del diagnostico, y la codificacion de este para los registros la cual fue heterogenea.
- Se hizo seguimiento de 70000 anestesias en las que cuando se sospechaban reacciones de hipersensibilidad o eventos adversos no explicados durante anestesia. El 50% de los pacientes tuvo elevacion significativa de la triptasa VPP y VPN: 100 y 60%. el diagnóstico clínico de una reacción hipersensibilidad durante la anestesia puede ser difícil. Por ejemplo, muchos de los síntomas pueden estar malinterpretarse como un resultado de una interacción entre el estado clínico del paciente y los medicamentos administrado durante el procedimiento, relacionada con la dosis efectos secundarios de los medicamentos, o una anestesia demasiado superficial, o simplemente se mantuvo sin explicación. otro dificultad para el diagnóstico positivo de hipersensibilidad IgE es el hecho de que los síntomas cutáneos están ausentes en un tercio de los casos y los síntomas clínicos, tales como hipotensión o broncoespasmo, puede ocurrir como una condición aislada (2-4). Sin embargo, el diagnóstico de reacciones de hipersensibilidad y su mecanismo es de importancia crucial para evitar cualquier reexposición inadecuado de un paciente a un sustancia a la que es efectivamente sensibilizado Triptasa: una enzima colocalizada con la histamina en los mastocitos. Mortalidad en otros estudios: 4%.
- Estudio en el cual el grupo GERAP ( grupo de estudio de reacciones anafilácticas perianestésicas ) hace un reporte sistematicos de las reacciones anafilácticas durante anestesia desde 1985. Los pacientes con sospecha de HSI ( reaccion de hipersensibilidad inmediata ) fueron incluidos y seguidos por el grupo para determinar si fueron mediadas por IgE o no mediadas por IgE. El diagnostico fue sospechado con una encuesta estándar, y fueron clasificadas de acuerdo al grado de severidad de I a IV ver la clasificacion adelante. Se realizaron pruebas cutaneas, pruebas cruzadas entre RMND, histamina plasmatica, triptasa serica seriada, durante las reacciones se hicieron pruebas contra amonio cuaternario, latex, o antibiotico. Los valores superiores a 9 nmol /L de la histamina y 25 mg/L de triptasa se consideraron positivos. Ojo: En francia no se reporta el uso de latex en la base de datos de cirugía francesa, y además los anestesiólogo no reportan en el registro el uso de antibioticos, por lo que para este estudio tomaron la incidencia de solo la GERAP para latex, y antibioticos. Se incluyeron un total de 2.516 pacientes. Un dx de hipersensibilidad inmediata mediada por IgE reacción fue establecido en 1816 casos (72,18%), mientras que el restantes 700 casos (27,82%) se consideraron no mediada por IgE reacciones de hipersensibilidad. El mayor desencadenante los relajantes fue succinilcolina, seguido por rocuronio, y en la investigacion enlos ultimos anos los colorantes tuvieron un incremento marcado.
- Las Rx de hipersensibilidad a los relajantes son casi exclusivas mediadas IgE, y como se explico previamente, estas reacciones requieren una exposicion inicial para la creación de anticuerpos y en dicha exposicion inicial no hay manifestaciones clinicas, por lo que esto hace suponer que existen reacciones cruzadas con sustancias ambientales, cosmeticos, desinfectantes, elementos industriales y comidas, las cuales comparten dentro de su estructura un amonio terciario o cuaternario que estaria implicado con la reaccion cruzada a los relajantes musculares, sin embargo aun no esta probada. Jarmus 1967 describio la primeraccion de hipersensibilidad mediada por IgE al suxametonio.
- Son de 2 tipos: las mediadas x IgE: asociadas con el amonio cuaternario, y las no inmunológicas relacionadas con el grupo de las bencilisoquinolinas, producto de la estimulacion no especifica de mastocitos y basofilos. Su incidencia a disminuido por su uso mas selectivo, y la tendencia a la presentacion dentro del mismo grupo a cambiado asi las incidencias son variables con tendencia a disminuir la de suxametonio, succinilcolina, y vecuronio, y a aumentar la de otros como rocuronio, por lo tanto se clasifican de acuerdo a la frecuencia con que se usan y la incidencia de casos de anafilaxia en alto riesgo: succinilcolina y rocuronio, intermedio: vecuronio y pancuronio, y bajo riesgo: atracurio, mivacurio, y cisatracurio. Rocuronio USA : 1/445000 anestesias = alli se usa el 80% del rocuronio del mundo, mientras en noruega 1/3500 anestesias = 55 reacciones y 4 muertes en 4 años = ft múltiples = estadísticos ( muestras pequeñas x baja incidencia del evento, sesgos ) falsos positivos, aumento en el uso, y diferencia de genotipos. ( Rev chilena ).
- Latex: a mayor exposicion mayor incidencia, por los que tanto niños como adultos tienen una mayor incidencia, dentro de estos particularmente los de espina bifida, asi como los trabajadores de la salud, y ademas se ha documentado una relación de reacciones cruzadas en los pacientes con alergias a multiples frutas como aguacate, plátano, kiwi, castaña, entre otras. En ensayos in vitro para IgE a látex de caucho natural (NRL) se recomiendan típicamente como un primer paso en la evaluación de la sensibilidad al látex. Sin embargo, debido a su valor de diagnóstico predictivo subóptima, los resultados positivos y negativos deben ser interpretados sobre la base de la historia. Si la prueba es positiva, con una alta probabilidad clínica, la sensibilidad al látex sería razonable seguir, y por lo tanto si la prueba sale negativa, pero se tiene una alta sospecha debería seguirse considerando las pruebas cutaneas VS la prueba de activacion de basofilos o de prueba ( en la que se le pide al paciente que vista por 15 minutos guantes de latex = menos aconsejados. Antibioticos: las reacciones a antibioticos son primordialmente a penicilinas y cefalosporinas ( 70% ). Reacciones cruzadas entre penicilinas y cefalosporinas son comunes en las de primera generalcion, sin embargo no asi con las de siguientes generaciones. Vancomicina: sd de hombro rojo, caracterizado por eritema, urticaria ( cara, cuello, nuca ) e hipotension = mediadores quimicos de basofilos y mastocitos = administracion rapida. Pruebas cutaneas la confirman a concentraciones menores de 10 mcg/ml. Las quinolonas son el 3er grupo de antibioticos vinculados con anafilaxis, ademas los otros 2 citados pueden desencadenar anafilaxia cuando se aplican de forma topica sobre las heridas quirurgicas.
- Tiopental= 1/ 30000 La primera fue descrita en la segunda guerra mundial = dependiente de IgE comprobado por pruebas cutaneas, y ensayos de IgE Cremofol EL = solvente de no barbituricos Las reacciones con ketamina son extremadamente raras, y parecen estar vinculadas como efecto secundario la activacon de mastocitos. Opioides: Son raras y parecen estar relacionadas con la secrecion de histamina …. Estudio frances solo 7 casos entre 2000 y 2002. . Sin embargo la liberacion de histamina de forma indirecta de los mastocitos en piel, pero se ha observado que no sucede en corazon y pulmones, ni de los basofilos. Esto no sucede con el fentanil y sus derivados. No hay evidencia de reacciones cruzadas entre los diferentes crupos quimicos de los opioides. = fenantrenos, fenilpiperidinas, y difenilheptanos. Excepto para morfina y codeina, hay rx cruzadas cuando el paciente tiene alergia a BNM. El dx es un reto, pero se deben usar las dosis maximas para las pruebas cutaneas, la medicion de IgE es cuestionable. No hay reportes de anafilaxia a anestesicos volatiles. AL: raras… 1% de todas las reacciones a anafilaxia, mas comun con los derivados de esteres por el acido amino parabenzoico de las reacciones producidas por estos lo mas comun es una reaccion de tipo IV manifestada como una dermatitis de contacto. Se producen mas comunmente los eventos adversos asociados a la droga por la inyeccion intravascular, absorcion sistemica de epinefrina, o sincope vasovagal. Los solventes son tambn causa de la alergia como son el metilparabeno, parabeno metabisulfito
- EL hidroxido de sodio se añade para mantener el pH. Es blanco por la haba de soya. Los bisulfitos que no están incluidos en la marca comercial DIPRIVAN dan vida media mas larga al ser antimicrobianos. Sin embargo el DIPRIVAN tiene EDTA ( edetato disodico ) para evitar dicho proceso 12 horas tras destapar. OJO: No hay acuerdo con la alergia al huevo = alergia a propofol, ya que las personas que presentan alergia al huevo, lo hacen al componente proteico que es la albumina, y el propofol contiene la lecitina, y por tanto no estaría contraindicación. La cadena lateral de diisopropil se ha involucrado en las alergias a propofol luego de descartar los disolventes, ya que se encuentra en muchos de los productos dermatologicos. La alergia a propofol por reexposicion se ha asociado al phenol. Ya que el propofol cuando se da en emulsion de aceite y agua contiene los lipidos equivalentes del intralipid al 10%, se hace un test con este para descartar que el origen de la alergia en los disolventes.
- Todos los coloides pueden producir anafilaxia, la citada es la incidencia. Las gelatinas y dextranos son mas comunmente causantes de anafilaxia comparados con la albumina y hetastarch, siendo el dextrano de mayor incidencia. Mcnmo = liberacion directa de histamina, para los dextranos esta mediado por la presencia de IgG reactivos a dextranos. El diagnostico se hace mas con pruebas cutaneas y test de activacion de basofilos, sobretodo para los dextranos en los que los resultados para pruebas cutaneas no esta bien establecida. Colorantes: se cree que los colorantes son ampliamente usaados con pocos incidencia de anafilaxia, sin embargoe sto es por su cmplicada nomenclatura, pero estudios recientes en los cuales se han reunido en klos grupos citados las cifras de anafilaxia son importantes, y siendo el de menor incidencia el azul de metileno por no presentar union a proteinas, sin formar complejos hapto proteicos, que desencadenen alergias. Los mecanismos pueden ser cualquiera de los citados y entre ellos pueden generarse reacciones cruzadas. El diagnostico es con lo citado, teniendo en cuenta que las pruebas cutaneas pueden asociarse con mchos falsos negativos, por lo que se debe complementar con prueba intradermica. AINES: por el amplio uso que se viene haciendo para analgesia multimodal, los aines son probablemente la causa mas probable de anafilaxia, y lo hacen por mecanismos no inmunologicos. Al inhibirse la isoenzima COX-1 se produce depleción de las PGE2 y sintesis no controlada de cisteinil leucotrienos, mas liberacion de productos de mastocitos y eosinofilos = por esto inhibidores débiles ( acetaminofen ) y parciales ( nimesulide meloxicam ) pueden desencadenar sintomas de reacciones de hipersensibilidad. Sin embargo el diclofenac y derivados de la pirazolona ( dipirona ) pueden producir reacciones de hipersensibilidad mediadas por IgE. Asi una historia de reacciones cruzadas a varios aines sugieren reacciones no inmunes, mientras una monoalergia sugiere que sea por IgE. Las pruebas cutaneas no son confiables cuando se trata de multiples alergias a los aines, por lo que en tal caso se deben hacer test de provocacion. Los ultimos estudios con tests de liberacion de leucotrienos y activacion de basofilos, han demostrado sensibilidad del 70 – 75% y especificidad mayor del 85% pero requieren de mas estudio por lo que en la actualidad se consideran los test de provocacion el gold standard.
- Las dos primeras décadas son el punto de mas alta incidencia siendo el mas del doble a los 15 años en donde predomina en varones, sin embargo mas alaa de esta edad es mas marcado en mujeres, al parecer siendo influenciado por los estados hormonales. En los infantes es difícil el reconocimiento ya que no logran expresar los sintomas, y el llanto puede enmascarar el flushing y disfonia por ejemplo En adolescentes ademas la incidencia es mas alta por comida, y este grupo etareo presenta dificultades para la comunicación. En cuanto a enfermedades: alteraciones de la vision, hipoacusia, desordenes neurologicos y psiquiatricos, autismo, entre otros todos ellos no permiten el reconocimiento oportuno de alergenos. En embarazadas es poco comun, per si se presenta las complicaciones y ortalidad son mas altas, y el bebe tiene alta probabilidad de presentar complicaciones en sistema nervioso central. No hay diferencias para alergenso en los trimestres, y la causa mas comun son los Blactamicos. Estos son los ft para desarrollar anafilaxia fatal.
- EVALUACIÓN - La evaluación de un paciente que ha sufrido anafilaxia perioperatoria o perianestésico incluye una historia clínica, el examen de los registros de eventos, análisis de pruebas de laboratorio obtenidos en el tiempo y, posiblemente, las pruebas cutáneas si la reacción se sospecha que es mediada por IgE. Historia clinica: debe ser muy cuidadosa, orientandose en las preguntas citadas, y ademas indagando cronologicamente sobre los posibles disparadores, y ademas preguntando a los testigos del evento, y los registros medicos de su atención si la hubo.. mx cut: angioedemas, prurito, flushing. TGI: diarrea, nauseas o vomito. La ausencia de los sintomas en piel pone en duda el diagnostico cuando se ha presentado fuera del quirófano. ( 90% de las veces ) La consulta con el alergologo se hace con el fin de confirmar diagnosticos, proponer tratamiento a largo plazo, y evaluacion con los test diagnosticos. Los tests in vitro/ in vivo son utiles para alergias a penicilina, comidas, e insectos, pero no están disponibles para la mayoría de medicamentos. Y en general los test en piel son mas sensibles que los in vitro, y de ser posibles con extractos estandarizados, ya que en los realizados con otros, su relevancia clínica es incierta, al hacerlo debe hacerse con personla entrenado y con equipo de rescate si se desencadena una crisis.
- El inicio es muy rápido, y la vida puede comprometerse en pocos minutos, esto relacionado con la exposicion con un alergeno. A menudo una rápida progresión debe hacer preveer al clinico que el compromiso será mayor En el pte anestesiado no se presentan los sintomas usuales como son el malestar, mareo, prurito, angioedema, y disnea, los signos cutaneos ademas pueden ser dificil de ver en el paciente cubierto, sino mas bn puede observarse desaturación ausencia de pulso, y dificultad para la ventilación, que puede manifestarse entre otros con un ETCO2 disminuido. Ademas signos como la hipotension, taquicardia, y obstruccion de la via aerea pueden ser manifestaciones confundidas con el estado clinico del paciente, la interaccion con la medicacion usada, o anestesia muy superficial.
- Las reacciones mas severas suelen ser reacciones no inmunes. Aunque las reacciones anafilácticas pueden aparecer en cualquier momento, cerca del 90% de estas aparecen en la inducción en minutos o segundos tras la aplicación de relajantes o antibióticos. Cuando esta aparece durante el mantenimiento puede relacionarse mas con el látex. La anafilaxia al látex debe sospecharse en procedimientos ginecológicos en los cuales las maniobras de manipulación del utero por parte del ginecologo pueden dejar particulas de latex, que luego pueden viajar a circulación sistémica. Y Rx anafilacticas en cirugias ortopedicas tras la liberacion de torniquetes.
- Triptasa: Se eleva en otras patologias como en IAM, y mastocitos, etc Las mediciones seriadas son mejor que una sola ya que permite a partir de una linea de base ( post evento ) identificar correlacion con signos y sintomas clinicos. Rara vez se eleva en anafilaxia secundaria a alimentos, o en pacientes que desarrollan anafilaxia y que se presentan normotensos. Se describe el perfil bioqco, y los valores se dan para anotar que las grandes diferencias en el contenido del mastocito vs el basofilo, por lo que a 25 mg/l debe considerarse una activación de mastocitos, que puede corresponder a anafilaxia, y para descartar una mastocitosis traslapada deben tomarse nuevos niveles, en cuyo caso seguiran aumentando.
- La histamina al ser liberada tiene una vida media de 20 minutos, por lo tanto los niveles sanguineos deben ser medidos dentro de la primera hora tras iniciar el evento, y en casos leves solo lecturas iniciales pueden estar elevadas. En ptes embarazadas y quienes reciben Heparina debe ser evitado el uso de pruebas de histamina ya que se presentan muchos falsos negativos, por el alto metabolismo de la histamina en este tipo de ptes. Cuando los niveles de histamina están elevados estos confirmar la activacion y degranulacion de basofilos que puede ser resultado de IgE o por estimulacion directa. No se recomienda los test de metilhistamina en orina dada la baja sensibilidad respecto de test de histamina y tripstasa. EL Ft activador de plaquetas es un marcador importante en casos fatales de anafilaxia, y se ha encontrado que en estos pacientes la acetilhidrolasa estaba disminuida, lo cual indica una dificultad para inactivacion de las plt
- Los citados hicieron el primer radioinmunoensayo: en la fase reactiiva se produce un acople de un derivado de la droga ( BNM ) en una base solida como es una membrana de nitrocelulosa, o un polímero y después se cuantifica al agregar un Acs anti IgE que es un trazador. Se debe tener en cuenta que esto se hace con IgE que se producen usualmente contra el epitope de el amonio cuaternario, sin embargo hay reacciones cruzadas con otras sustancias como morfina, y que además hay Acs que no se unen solo al amonio cuaternario. Existen test de IgE contra rocuronio, tiopental, morfina, fenopiridinas, y propofol, latex ( aunque este ultimo menos sensible que las pruebas cutaneas ) lo mismo que para los antibioticos. Se realizan generalmente semanas despues del evento, aunque pueden hacerse al tiempo de la reaccion.
- Las pruebas cutáneas junto a una historia clínica sugestiva siguen siendo el pilar del diagnostico de una reacción por IgE. Se realizan tanto las pruebas cutaneas como las intradermicas 4 a 6 ss despues ya que tras una reaccion cutaneas, este tiempo es prudente para que las reservas intracelulares de mediadores qcos ( histamina ) esten en niveles adecuados. Las pruebas contra BNM pueden ser positivas hasta 1 año y ser cruzadas para varios BNM por lo que se deben hacer pruebas para todos, y las de Blactamicos van disminuyendo progresivamente. Se busca que la realización e interpretación la haga personal entrenado para agentes anestesicos con las {} comerciales validadas. Se debe hacer control con ssn y codeina ( neg y positiva ) para determinar que la piel si respondera liberando histamina, se realiza en la parte anterior del antebrazo, o sobre dorso, y la lectura se realiza 15 min despues, considerandos positiva cuando la roncha es al menos la mitad del control positivo, y mayor a 3 mm del control negativo., y para la prueba intradermica que la roncha sea al menos 2 x o mas que la roncha de inyeccion. Las pruebas cutaneas tienene la sensibilidad descrita, y compradas con la pruebas intradermicas no hay diferencias significativas, pero se prefiere si se busca positividad realizar prueba cutanea de pinchazo, y si es para reacciones cruzadas con otros BNM realizar intradermica. En antibioticos se prefiere iniciar con la prueba cutanea de pinchazo y si negativa y fuerte sospecha realizar intradermica. Son buenos ademas para gelatinas, colorantes, y latex pero pobres para benzodiacepinas, barbituricos, y opioides.
- Consiste en la liberacion de mediadores inducida por alergenos, y la cuantificacion de dichos mediadores de basofilos de sangre periferica. Hay dos tipos de ensayos liberacion de histamina y liberacion de sulfidoleucotrieno ( CAST = celular allergen stimulation test ) Los test de provocacion: uso limitados, restringido a AL, Blactamicos, latex, y solo cuando se tiene una prueba cutanea, ante una fuerte sospecha clinica. La de AL se hace con dichas cantidades, y verificando la respuesta con evento adverso hasta en 30 min. Sin epinefrina.
- Suspender todas las medicaciones y la cirugia a menos que sea imposible. Realizar inicialmente evaluacion de via aerea, ventilacion circulacion, y prestar atencion al estado de conciencia que puede indicar presencia de hipoxia. Oxigeno al 100% Las piedras angulares son: oxigeno, fluidos, y epinefrina. La epinefrina es la droga de eleccion ya que sus efectos alfa + vasoconstriccion B1+ efecto inotropico y B2: broncodilatacion. Ademas de inhibir la liberacion de mediadores quimicos por basofilos y mastocitos disminuyendo los edemas de las mucosas . Los resultados adversos como muerte estan dados por la deteccion tardia e inicio tardio de la epinefrina, asi como de su titulacion inadecuada ( demasiado o muy poco ) Luego epinefrina= 1 : 100000 ( 1 mg/ml ) 0.2 a 0.5 ml ( 0.01 mmg/kg en nños max 0.3 mg dosis ) en cara lateral del muslo. No hay estudios clinicos para determinar la dosis adecuada, y la biodisponibilidad tras la admin de esta intramuscularmente o evaluando eventos adversos, los repotrtes de casos de mortalidad indican efectos adversos sobre miocardio dados por sobredosis, una inadecuada dilucion de la dosis ev, o una tasa de infusion demasiado rapida, pero tambn es ahora reconocido que el miocardio es uno de los organos diana, y que isquemia y arritmias aparecen cuando la adrenalina no es administrada. Epinefrina es el mejor tratamiento en la etapa inicial ya que por sus efectos sobre el Alfa – 1 = vasoconstriccion = evita edema laringeo, hipotension, y shock = sino se admin = aumenta riesgo de hipoxia, encefalopatia y muerte. En estudios solo el 14% recibio andrenalina antes del paro, y estos ocurrieron 5 min tras admin EV del alergeno. En una revision de cochrane en niños el pico de niveles de epinefrina tras admin subcutanea: 34 min vs 8 min IM. Las inyecciones en comunidad: solo disponible en 60% del mundo, mas costosas ( 98 US )
- Se realizo una revision sistematica buscando estudios clinicos aleatorizados, o cuasi aleatorizados con adrenalina vs no intervencion, placebo, u otros alfa agonistas, esto con el fin de determinar los beneficios o daños del uso de epinefrina en el manejo de anafilaxia, sin embargo no se encontraron estudios según los criterios de inclusion, y se concluye que las conclusiones que determinan el uso de epinefrina provienen de estudios de casos en los que al evaluar mortalidad se encontro que estos pacientes no recibieron adrenalina, ademas concluyen que dadas la frecuencia, imprevisibilidad y velocidad de aparicion de la anafilaxia es dificil la realización metodologica adecuada de dichos estudios, y por lo tanto dan la conclusion citada. Primary outcomes Death Secondary outcomes 1. Resolution of upper airway obstruction 2. Resolution of lower airway obstruction (symptomatic bronchospasm) 3. Improvement in arterial blood pressure (greater than 50 mm Hg systolic) 4. Resolution of urticaria 5. Requirement for second dose of adrenaline 6. Admission to hospital 7. Length of emergency department stay 8. Length of hospital stay 9. Re-presentation for therapy within 24 hours 10. Adverse events due to therapy, in either treatment arm
- Se unen al receptor y logran un estado de equilibrio inactivandolo. Los H1 logran producir sedacion que en este tipo de pacientes puede ser perjucial. En la anafilaxia parte de la fisiopatologia es la liberacion de mediadores quimicos como prostaciclinas y prostaglandinas, leucotrienos, factor activador de plaquetas histamina, trisptasa entre otros, estos medicamentos buscan al inactivar el receptor detener la liberacion produciendo un down regulation. Los antihistaminicos han demostrado utilidad en reacciones alergicas localizadas tipo rinitis alergica, conjuntivitis, sin embargo otras condiciones mas severas.como asma y dermatitis atopica no han logrado demostrar utilidad. Tras la admin vo de estos antihistaminicos, la absorcion es a 1 o 2 horas y solo existen antihistaminicos de 1 G como la hidroxicina, difenhidramina, clorfeniramina, pormetazina = sedacion, mareo, confusion, alteracion del estado cognitivo. Y convulsiones.
- Se realizo una revision sistematica buscando estudios clinicos aleatorizados, o cuasi aleatorizados con antihistaminicos vs no intervención, o placebo y esto con el fin de determinar los beneficios o daños del uso de antihistaminicos en el manejo de anafilaxia, sin embargo no se encontraron estudios según los criterios de inclusion, y se concluye que se requieren estudios aleatorizados y que no existe en la actualidad suficiente evidencia que apoye el uso de antihistaminicos para el manejo anafilaxia.
- Hay esquemas con hidrocortisona 200 mg en adultos y mayores de 12 años 100 entre 6 y 12, 50 mg entre 6 meses y 6 años y 25 mg para menores de 6 años o puede ser metilprednisolona a 1 o 2 mg/kg, triamcinolona, o dosis orales de prednisona. Otra via de admin es im. La dosis usualmente es una dosis unica en el momento del evento, o con dosis adicionales diariamente tras el día del evento. Modo de accion: se indican para el control de la fase tardia inflamatoria eosinofilica.
- Se realizo una revisión sistemática buscando estudios clinicos aleatorizados, o cuasi aleatorizados con glucocorticoides vs placebo, epinefrina, antihistminicos o combinaciones entre ellos y esto con el fin de determinar los beneficios o daños del uso deglucocorticoides en el manejo de anafilaxia, sin embargo no se encontraron estudios según los criterios de inclusion, y se concluye que no existe en la actualidad suficiente evidencia que apoye o desapruebe el uso de glucocorticoides para el manejo de anafilaxia. La evidencia de su uso se basa en estudios retrospectivos, descriptivos y casos reporte, pero tampoco hay evidencia fuerte para impedir su uso.
- Epinefrina: no deberia administrarse en reacciones de severidad tipo I. en las tipo II debe ser rapidamente administrada y titulada arrancando con dosis de 10 a 20 mcg, 100 a 200 mcg tipo III repetidas cada 2 o 3 minutos si es necesario y en las tipo IV con arresto cardiaco dosis de 1 mg cada 2 o 3 minutos. Los pacientes que requieren soporte inotropico prolongado, deben recibir infusiones empezando con 0.05 mcg a 1.0 mcg /kg /min. Si es refractario a epinefrina puede requerir vasoactivo a las dosis citadas teniendo en cuenta que pacientes que reciben previamente b bloqueadores pueden ser estos ptes sin presentar taquicardia ni recuperar hipotension por lo que en estos pacientes es de elección el glucagon. El azul de metileno se ha observado puede ser util ya que este bloquea la produccion de oxido nitrico que media la relacion del musculo liso y asi la hipotension. La fluidoterapia es importante para mantener el vol intravascular disminuido por la gran vasodilatacion y fuga capilar. Se debe hacer por objetivos como se describe en la grafica y los coloides deben sustituir los cristaloides cuando el volumen supera los 30 ml/kg. Ojo evitar si se sospecha que esa sea la cuasa de la reaccion.
- En los pacientes con broncoespasmo se administran B2 inhalados 4 puff cada 15 min. Antihistaminicos y esteroides como segunda linea, y cuidados intensivos ya que puede haber recaidas has 24 horas despues del evento.
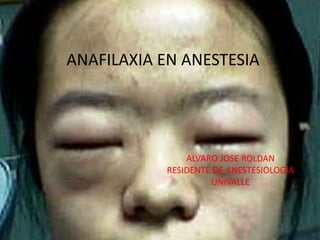
- Caso: 1 gr de cefo/sulbactam, 500 de amikacina, fentanil 100 mcg, propofol 80 mg, vecuronio 6 mg. Posteriormente hipotensión 60/30, le dieron lev y epinefrina en 2 ocasiones, se observo rash cutaneos, labios, orejas, ojos y manos con edemas = bolos de adrenalina sin mejorias PAS 40 – 60 mmhg y PAD 25 – 40 mmhg, por lo que inician Glc e infusion de epinefrina, con lo que en 1.5 h logran estabilidad hemodinamica, retiran gradualmente el goteo, durante el episodio no se presento nunca broncoespasmo, y presiones pico inspiratorias normales. Tras verificar que no habia edema en via aerea con laringoscopia, y a la 3 hr, con paciente despierto extuban con intercambiador cook. Tomaron muestras de sangre para IgE con valores de 350 ng/ml ( VR hasta 50 ) a las 3 semanas se realizaron pruebas cutaneas e intradermicas que confirmaron alergia al propofol. El paciente no fue expuesto a latex.
