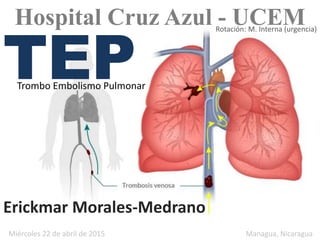
Trombo Embolismo Pulmonar
- 1. TEPTrombo Embolismo Pulmonar Erickmar Morales-Medrano Miércoles 22 de abril de 2015 Managua, Nicaragua Hospital Cruz Azul - UCEMRotación: M. Interna (urgencia)
- 2. Definiciones Un trombo es un coágulo de sangre que no se disuelve y permanece dentro del vaso sanguíneo en el que se ha formado. Embolo es un trombo o parte del mismo que puede desprenderse del vaso y viajar a través del torrente sanguíneo. Cuando un embolo obstruye un vaso pulmonar se denomina TEP Trombo Embolismo Pulmonar
- 3. Tipos De Émbolos Sanguíneos: • generalmente procedentes de la vena cava inferior Grasos: • traumatismos óseos Sépticos: • flebitis y endocarditis Líquido amniótico: • roturas del saco vitelino. Aéreos: • colocación de catéteres venosos y roturas venosas. Neoplásicos: • tumores intracardiacos Cuerpo extraño: • polvo, drogas Parasitarios: • esquistosomiasis Trombo Embolismo Pulmonar
- 4. Epidemiologia El Registro Internacional Cooperativo sobre Embolismo Pulmonar ha demostrado una mortalidad en el TEV del 17,5 % La tasa de mortalidad en el mes siguiente del episodio agudo 12% destacando como factores de mal pronostico la existencia de Ca, edad avanzada o las enfermedades cardiovasculares asociada. Más del 90% de los TEP tienen su origen en el sistema venoso profundo de las piernas. Otros posibles orígenes son la vena cava inferior, las venas renales. Trombo Embolismo Pulmonar
- 5. Factores de Riesgo •Trombosis venosa profunda. •Cirugías (remplazo de cadera o rodilla…). •Fractura de fémur. •Obesidad. •Sedentarismo. •Encamamiento mayor de 3 días. Trombo Embolismo Pulmonar
- 6. Factores de Riesgo Trombo Embolismo Pulmonar
- 7. En el desarrollo del TEP se consideran dos etapas diferenciadas: la formación del trombo y la migración y oclusión embólica de la circulación pulmonar. Etiopatogenia Trombo Embolismo Pulmonar
- 8. Triada de Virchow Estasis. Provocado por reposo con ausencia de utilización de la bomba muscular. Al circular lentamente la sangre, finalmente coagula. Daño a la pared del vaso. Ocurre en relación a trauma del endotelio, exponiendo las capas profundas de la pared del vaso y gatillando la cascada de la coagulación. Hipercoagulabilidad. Ya sea congénita o adquirida. Trombo Embolismo Pulmonar
- 9. Fisiopatología Respiratorios y Hemodinámicos Efectos respiratorios aumento del espacio muerto alveolar: continúan ventilándose alvéolos sin perfusión, desequilibrio entre la ventilación y perfusión (V/Q) Bronco constricción: dada por plaquetas y serotonina, reducirían la ventilación del territorio no perfundido. taquipnea: efecto compensatorio para producir hiperventilación. hipoxemia Más tardíamente puede haber pérdida regional del surfactante e infarto pulmonar. Trombo Embolismo Pulmonar
- 10. Fisiopatología Hipoxemia exceso de perfusión de los territorios alveolares no afectados por derivación de la sangre desde las áreas ocluidas. Este mecanismo determina la aparición de zonas con relaciones V/Q bajas reducción del gasto cardíaco. debido a insuficiencia cardíaca derecha, que aumenta la extracción periférica de oxígeno, disminuye el contenido de O2 de la sangre venosa que retorna al pulmón y magnifica el efecto de las zonas con relaciones V/Q bajas; cortocircuito intra o extrapulmonar. frecuentemente observado y debido a edema, colapso alveolar o a apertura del foramen oval, por aumento de la presión de la aurícula derecha, con cortocircuito anatómico de derecha a izquierda. Este último fenómeno sólo opera cuando existe gran hipertensión pulmonar. Trombo Embolismo Pulmonar
- 11. Fisiopatología Efectos hemodinámicos. cuando excede un 50% de obstrucción produce un incremento brusco de resistencia y presión. Al factor mecánico del émbolo se suma el efecto vasoconstrictor de las aminas liberadas por las plaquetas del trombo. Si la obstrucción supera el 60 a 75% de la circulación pulmonar se desencadena un cor pulmonale agudo, con disminución brusca del gasto cardíaco. si se reduce el gasto sistémico, puede producirse isquemia ventricular derecha, mayor caída del gasto y arritmias. Trombo Embolismo Pulmonar
- 13. Es la insuficiencia del lado derecho del corazón provocada por una hipertensión arterial prolongada en las arterias pulmonares y en el ventrículo derecho del corazón. Síntomas La dificultad para respirar o el mareo durante la actividad con frecuencia es el primer síntoma. Usted puede tener un latido cardíaco rápido y sentir como que su corazón está golpeteando. Con el tiempo, los síntomas ocurren con la actividad más suave o incluso mientras está en reposo. Ellos pueden abarcar: Episodios de desmayo con la actividad. Molestia en el pecho, generalmente en la parte frontal. Dolor torácico. Hinchazón de los pies o los tobillos. Síntomas de trastornos subyacentes (sibilancias, tos). Cor pulmonale Trombo Embolismo Pulmonar
- 14. Cuadro Clínico • El tamaño y localización del émbolo. • La edad y la condición cardiorrespiratoria previa del paciente. El cuadro clínico del TEP varía ampliamente y depende de: • disnea súbita o de evolución rápida (horas) • dolor torácico pleurítico u opresivo. • tos. Los síntomas más frecuentes son: • Hemoptisis. • edema con o sin dolor en una pierna (TVP). • Síncope. • palpitaciones. Menos frecuentes son: • Taquipnea. • Taquicardia. • galope y el reforzamiento del segundo ruido pulmonar. Los signos más frecuentes son: •aparición de sibilancias o estertores localizados. •disminución de los ruidos respiratorios. •Cianosis. •Hipotensión. •signos clínicos de TVP. Menos frecuentes son: Trombo Embolismo Pulmonar
- 15. Síndromes Clínicos Disnea súbita o de rápida evolución (horas) y causa poco aparente (embolismo pulmonar submasivo agudo). En un paciente con enfermedad cardiorrespiratoria previa severa como ICC o EPOC, un embolismo pequeño puede tener una expresión clínica grave. Dolor pleurítico, acompañado o no de hemoptisis o disnea súbita (embolismo pulmonar periférico). Se relaciona anátomo- patológicamente con el infarto pulmonar. Colapso circulatorio (embolismo pulmonar masivo). Hipotensión persistente con choque por obstrucción de más del 30% de la circulación o de menor magnitud en un paciente con enfermedad cardiorrespiratoria previa grave Trombo Embolismo Pulmonar
- 17. Puntaje De Wells Para Probabilidad Clínica De TEP Probabilidad Trombo Embolismo Pulmonar
- 20. Diagnóstico Cuadro hemático, BUN, creatinina Rx de Tórax PA y lateral. Gases arteriales Electrocardiograma Dímero D Gammagrafía pulmonar de perfusión y de ventilación-perfusión AngioTAC Angiografía pulmonar Ultrasonido Doppler venoso de miembros inferiores Ecocardiograma Troponinas Trombo Embolismo Pulmonar
- 21. RX de Tórax Si hay infarto pulmonar pueden aparecer infiltrados en cuña que demoran aproximadamente 12-36 hrs. en hacerse evidentes. La oligohemia regional con amputación de una rama lobar o segmentaria es poco frecuente (“Signo de Westermark”). La anormalidad más sugestiva, aunque poco frecuente, es una consolidación basal de base pleural sin broncograma aéreo, con pérdida de volumen, elevación diafragmática y derrame pleural (“Joroba de Hampton”). pequeño derrame pleural (uni o bilateral). Las anormalidades más frecuentes son atelectasias planas en las bases con elevación diafragmática (corazón sumergido) • Debe tomarse al ingreso a todo paciente con sospecha de TEP. Trombo Embolismo Pulmonar
- 22. Rx De Tórax TEP sin infarto Oligohemia (signo de westermark) Agrandamiento de la arteria pulmonar (signo de fleischner) Cor pulmonale Pérdida de volumen pulmonar TEP con infarto Consolidación parenquimatosa (joroba der Hampton) Derrame pleural Hemidiafragma elevado Aumento de tamaño de las arterias Trombo Embolismo Pulmonar
- 23. Prominencia de la arteria pulmonar Signo de westermark
- 25. Gases Arteriales Deben tomarse al ingreso Los gases arteriales pueden ser normales La hipoxemia con hipocapnia (PaCO2 < 28 mmHg) (alcalosis o alcalemia respiratoria) y aumento de la PO2 es un hallazgo sugestivo pero no específico de TEP. La hipercapnia (hipoventilación) (PaCO2 > 34 mmHg) es un hallazgo sugestivo de TEP grave. Trombo Embolismo Pulmonar
- 26. Electrocardiograma Puede ser normal 70% taquicardia sinusal (es inespecífico) S1Q3T3 (signo de McGinn White): S en D1, Q alta en D3, T(-) en D3 = (más específico, pero poco sensible) Sobrecarga derecha aguda Bloqueo de rama derecha reciente también es sugerente. Trombo Embolismo Pulmonar
- 27. Dímero D Producto de la degradación de fibrina (aumenta en coagulación) Poco sensible: Puede ser (+) en infecciones, cáncer, traumas, embarazo y otros procesos inflamatorios, por lo tanto hay que correlacionarlo con la clínica. Tiene más valor cuando es negativo (VPN alto). Trombo Embolismo Pulmonar
- 28. Son productos de degradación de la fibrina detectados cuando el trombo, en un proceso de coagulación, es proteolizado por la plasmina .Es llamado así porque contiene dos fragmentos D entrecruzados de proteína Fibrina. Dímeros-D •La sensibilidad :95%. •El índice normal de dímeros-D en la sangre es inferior a 500 microgramos/litro. • El resultado de un análisis de dímeros-D es negativo cuando muestra un índice inferior a 500 microgramos/litro. Este resultado negativo permite descartar por completo una embolia pulmonar y/o una flebitis. Trombo Embolismo Pulmonar
- 30. Algunas condiciones fisiológicas provocan la formación de pequeñas cantidades de fibrina: •Después de una intervención quirúrgica. •Durante un embarazo. •Patologías inflamatorias. •Reabsorción de un hematoma. •Hemorragias •El índice sanguíneo de dímeros-D aumenta con la edad.. Factores que provocan el aumento de dímeros-D Trombo Embolismo Pulmonar
- 31. Gammagrafía Pulmonar De Perfusión Y De Ventilación-perfusión Se le da a inhalar a paciente xenón radioactivo. Si el paciente tiene su vía bronquial despejada (ventilación adecuada) como es en el caso del TEP, el xenón se distribuye en todo el espacio pulmonar. Después, con albúmina marcada, se hace un estudio con gama cámara para evaluar la perfusión pulmonar. Es altamente sugerente de TEP si las zonas pulmonares que están ventiladas no están perfundidas, se produce una incongruencia. debe leerse como normal (prácticamente descarta TEP), anormal diagnóstica (prácticamente confirma TEP) o anormal no diagnóstica (no confirma, ni descarta TEP)
- 32. Angio TAC Indicada cuando existe sospecha clínica de TEP y se considera que la gammagrafía tendrá una posibilidad alta de no confirmar el diagnóstico. En presencia de una probabilidad clínica alta, una angioTAC normal no descarta TEP. Tiene sensibilidad y especificidad de 94% en trombos en arterias centrales, principales y segmentarias, pero tiene mal rendimiento en ramas subsegmentarias (30%), por ello no se puede tomar como examen independiente para descartar un TEP Trombo Embolismo Pulmonar
- 33. Signos Tomográficos Defecto de repleción visible dentro de una arteria pulmonar EP aguda: se centra en la luz de la arteria y se perfila por el medio de contraste Signo de la rosquilla (vaso en sección transversal) Signo de riel de tren ( vaso en corte longitudinal) EP crónica: esta adherida a la pared vascular y se localiza en la periferia con contraste en el centro de la luz vascular Presencia de redes en la arteria pulmonar indica embolias previas Dilatación de la arteria pulmonar por hipertensión pulmonar Trombo: tiene una atenuación de 60 UH o menos, la sangre opacificada que lo rodea mide 200 UH Lo émbolos suelen ser largos o vermiformes se ven en varios cortes Trombo Embolismo Pulmonar
- 35. Angio TAC que revela un trombo oclusivo en el tronco de la arteria pulmonar derecha y trombos menores en la arteria pulmonar izquierda (flechas).
- 36. Signo de rieles de tren
- 37. Signo de la rosquilla
- 38. Embolia pulmonar crónica, trombo adherido a a pared
- 39. Angiografía Pulmonar Único que asegura diagnóstico (gold Santandar). Tiene alta sensibilidad y especificidad en vasos grandes. A través de la vena femoral se realiza la cateterización por la aurícula y ventrículo derechos de las arterias pulmonares. inyectando medio de contraste en la raíz de la arteria pulmonar Si es negativo habiendo TEP es de mejor pronóstico. Trombo Embolismo Pulmonar
- 40. obliteración masiva de la arteria pulmonar izquierda. A la derecha, después del tratamiento con Urokinasa y fragmentación mecánica del trombo hay reperfusión total y caída de la presión media de arteria pulmonar de 43 a 22 mmHg. (Gentileza Dr Mario Fava, Radiología, U. Católica) •Defecto de repleción intraluminal en el interior del árbol arterial opacificado •Oclusión completa de una rama de la arteria pulmonar (puede darse por un trombo in situ) •Retraso en la opacificación de las ramas arteriales pulmonares Signos angiográficos de EP
- 41. Doppler Venoso de MMII Está indicado siempre que exista clínica de TVP Está indicado si la gammagrafía no es diagnóstica y/o la angioTAC es normal en presencia de una probabilidad clínica alta. Un examen positivo con una probabilidad clínica alta puede considerarse diagnóstico de TEP Un examen negativo no descarta TEP Signos de TVP Ausencia de coaptabilidad de la vena Visualización del trombo intraluminal con obstrucción parcial o completa de la luz venosa. Dilatación de la vena comparada con la arteria adyacente. Señales de Doppler venoso anormales Trombo Embolismo Pulmonar
- 42. La primera opción terapéutica de la enfermedad tromboembólica venosa son las heparinas de bajo peso molecular. En caso de insuficiencia renal, se podrían utilizar heparinas no fraccionadas. Ante un primer episodio de tromboembolismo idiopático no grave, sin marcadores de recidiva durante el seguimiento, la anticoagulación debe ser mantenida durante seis meses. Tratamiento Trombo Embolismo Pulmonar
- 43. Tratamiento Disminución del crecimiento del trombo. Promover su lisis. Evitar recurrencia. Evitar complicaciones (muerte, hipertensión arterial pulmonar). Heparina no fraccionada cataliza la inactivación de la trombina por el factor Xa y la antitrombina dosis de carga de 80U/Kg de peso, seguido de una infusión de 18U kg/hora Trombo Embolismo Pulmonar
- 44. Tratamiento Heparina de bajo peso molecular Inhiben principalmente al factor Xa. no requiere monitorización, alcanza niveles estables y se asocia a menos episodios de trombocitopenia y osteoporosis que la HNF. Enoxaparina 1mg/kg s.c. cada 12 horas Anticoagulantes orales Actúan interfiriendo la conversión de vit K a vit K etopóxido, produciendo reducción de los factores de coagulación dependientes de vitamina K (II, VII, IX, X). Warfarina dosis 5-7.5 mg Trombo Embolismo Pulmonar
- 45. Tratamiento Trombolíticos Indicado en TEP graves, con compromiso hemodinámico y sin contraindicaciones para su uso Actúan activando el plasminógeno en plasmina, que degrada la fibrina de un trombo en péptidos solubles. Complicaciones: hemorragias cerebrales, HTA Estreptokinasa: “Bolo” inicial de 250.000 UI administrado en 30 minutos, seguido de una infusión de 100.000 UI/hora por 24 horas. Manejo quirúrgico Filtro de vena cava superior Embolectomía quirúrgica Embolectomía pulmonar percutánea
- 46. Heparinas de bajo peso molecular Fármaco Dosis Enoxaparina 1 mg/kg s.c. c/12 hrs tinzarapina 175 UI/ kg s.c. c/24 hrs Dalterapina 200 UI/kg s.c. c/24 hrs Warfarina: 5 mg vía oral. Trombo Embolismo Pulmonar
- 47. • TROMBOLISIS: Estreptoquinasa: 250 000 UI en 30 minutos seguido de 100 000 UI/hora/24 hrs. Uroquinasa: 4400 UI/Kg seguido de 4400U/Kg/12 o 24 hrs. Activador del plasminogeno tisular recombinante (rt-PA), 100 mg administrados en 2 hrs. Trombo Embolismo Pulmonar
Notas del editor
- estasia venosa: producida por insuficiencia cardíaca congestiva, insuficiencia venosa, inmovilización de extremidades, reposo en cama, obesidad, embarazo; daño de la íntima por traumatismos, quemaduras, cirugía local, infecciones; aumento de la coagulabilidad: puerperio, cirugía mayor, cáncer, uso de anticonceptivos, policitemia vera, síndromes de hipercoagulabilidad (deficiencia de proteína C y S, y de antitrombina III, resistencia a la proteína C activada, sindrome antifosfolípido e hiperhomocisteinemia).
- La consecuencia inmediata de la oclusión arterial es un aumento del espacio muerto alveolar, ya que continúan ventilándose alvéolos sin perfusión. Si la oclusión no es completa, habrá perfusión insuficiente para el grado de ventilación, creándose un área en que las relaciones V/Q son elevadas. Ninguna de las dos alteraciones causa hipoxemia. Experimentalmente se ha demostrado, además, que la hipocarbia local resultante induce una contracción del músculo liso de los ductus alveolares, con disminución del volumen del área hipoperfundida. Además, las plaquetas del trombo liberan mediadores que pueden producir una broncoconstricción localizada. Estos fenómenos podrían interpretarse como una tentativa compensatoria, ya que reducirían la ventilación del territorio no perfundido. Otra alteración muy constante es la taquipnea, con un leve aumento del volumen corriente, probablemente debido a estimulación de receptores J del territorio alterado, produciendo hiperventilación, con caída leve o moderada de la PaCO2. La producción de surfactante por los neumocitos puede disminuir, conduciendo a diferentes grados de atelectasia del territorio comprometido, colaborando a los signos radiográficos de disminución de volumen, evidentes a las 24 horas de isquemia. Al contrario que otros territorios vasculares (coronario, cerebral), el infarto pulmonar es una consecuencia muy infrecuente de la obstrucción vascular. Esto se debe a que el pulmón recibe tres fuentes de oxígeno: las vías aéreas, la arteria pulmonar y la circulación bronquial.
- La reducción mecánica leve o moderada del lecho vascular no modifica significativamente la resistencia del circuito pulmonar, pero cuando excede un 50% se produce un incremento brusco de resistencia y presión. Al factor mecánico del émbolo se suma el efecto vasoconstrictor de las aminas liberadas por las plaquetas del trombo. Si la obstrucción supera el 60 a 75% de la circulación pulmonar, se desencadena un cor pulmonale agudo, con disminución brusca del gasto cardíaco. En este caso la presión del circuito pulmonar deja de reflejar la magnitud del evento embólico, debido a que la caída del gasto cardíaco se acompaña de una reducción de la presión de arteria pulmonar. El aumento de la post-carga del ventrículo derecho incrementa su requerimiento de O2, que se hace críticamente dependiente de la perfusión coronaria. Por lo tanto, si se reduce el gasto sistémico, puede producirse isquemia ventricular derecha, mayor caída del gasto y arritmias.
- Deben tomarse al ingreso Los gases arteriales pueden ser normales, hecho que no descarta el diagnóstico de TEP. La hipoxemia con hipocapnia (PaCO2 < 28 mmHg) (alcalosis o alcalemia respiratoria) y aumento de la PO2 es un hallazgo sugestivo pero no específico de TEP. La hipercapnia (hipoventilación) (PaCO2 > 34 mmHg) en ausencia de condiciones asociadas que la expliquen es un hallazgo sugestivo de TEP grave.
- Puede ser normal 70% taquicardia sinusal (es inespecífico) S1Q3T3 (signo de McGinn White): S en D1, Q alta en D3, T(-) en D3 = (más específico, pero poco sensible) Sobrecarga derecha aguda: alteraciones de ST y T por dilatación e isquemia del VD de D1 a D3 Eje eléctrico QRS puede estar desviado a la derecha y dependiendo del tiempo transcurrido, puede encontrarse P pulmonares altas y picudas Bloqueo de rama derecha reciente también es sugerente.
- examen inicial en todo paciente con sospecha clínica intermedia o alta de TEP si la radiografía de tórax es normal o tiene anormalidades menores y si no existe enfermedad pulmonar obstructiva severa concomitante, especialmente EPOC severa. debe leerse como normal (prácticamente descarta TEP), anormal diagnóstica (prácticamente confirma TEP) o anormal no diagnóstica (no confirma, ni descarta TEP) Consiste fundamentalmente en dos procedimientos: uno por perfusión y otro por inhalación. Se le da a inhalar a paciente xenón radioactivo. Si el paciente tiene su vía bronquial despejada (ventilación adecuada) como es en el caso del TEP, el xenón se distribuye en todo el espacio pulmonar. Después, con albúmina marcada, se hace un estudio con gama cámara para evaluar la perfusión pulmonar. Es altamente sugerente de TEP si las zonas pulmonares que están ventiladas no están perfundidas, se produce una incongruencia.
