Clase enf-del-ojo
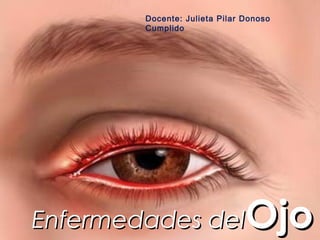
- 1. Docente: Julieta Pilar Donoso Cumplido Enfermedades del Ojo
- 3. El sentido de la vista está integrado por: El ojo (órgano receptor). Las vías ópticas. El área de procesamiento de la corteza cerebral.
- 4. EL OJO El ojo es el órgano que detecta la luz, siendo la base del sentido de la vista. Está constituido por paredes y por el contenido del globo ocular.
- 5. EL OJO | PAREDES CAPA EXTERNA: Fibrosa, formada por la esclerótica y la córnea. CAPA MEDIA: Rica en vasos sanguíneos, formada por el iris , coroides, y cuerpo ciliar. CAPA INTERNA: Con terminaciones nerviosas, formada por la retina.
- 6. EL OJO | PAREDES ESCLERÓTICA: membrana externa del ojo en la que se insertan los músculos motores. Protegida por la conjuntiva. CÓRNEA: Membrana transparente anterior a la esclerótica. Muy inervada y muy sensible. COROIDES: Detrás de la esclerótica. Rica en vasos sanguíneos. CUERPO CILIAR: Se presenta como un anillo en torno al iris. Es una formación de la coroides. IRIS: Detrás de la córnea. Con forma de un anillo de variados colores, en el centro del iris está la pupila. RETINA: Detrás de la coroides. Recepta los estímulos luminosos, para ello cuenta con 7 tipos de células: receptoras de la visión, las 2 primeras neuronas de la vía visual, 2 interneuronas, células de sostén y células epiteliales pigmentarias.
- 7. EL OJO | GLOBO OCULAR Comprende los órganos y medios transparentes que la luz atraviesa para llegar a la retina. Son: LENTE O CRISTALINO: Detrás del iris, forma de lente biconvexa, transparente y elástica. CUERPO VÍTREO: Detrás del lente, lleno de un líquido gelatinoso llamado humor vítreo. CÁMARAS DEL GLOBO OCULAR: Llenas de humor acuoso. Ocupan el espacio entre la córnea y la lente.
- 8. EL OJO | ESTRUCTURAS ACCESORIAS MÚSCULOS EXTRÍNSECOS: Sujetan al ojo y dan movilidad. Son 6: rectos superior, inferior, medial y lateral, y oblicuos superior e inferior. NERVIOS OCULOMOTORES: Nervios oculomotor, troclear y abducens. APARATO DE PROTECCIÓN: Formado por cejas, párpados y conjuntiva. APARATO LAGRIMAL: comprende la glándula lagrimal.
- 9. VÍA VISUAL FUNCIONAMIENTO DEL OJO: La luz reflejada por los objetos atraviesa la córnea, el humor acuoso y penetra a la pupila. Aquí el iris ajusta la abertura de la pupila de acuerdo a la cantidad de luz. La luz continúa por el lente y llega a la retina donde los fotorreceptores convierten la energía luminosa en impulso eléctrico que es enviado al cerebro por medio del nervio óptico.
- 10. ANORMALIDADES Acromatismo Daltonismo Astigmatismo AFECCIONES Orzuelo Miopía Hipermetropía Chalizón Presbicia Conjuntivitis Estrabismo Catarata Glaucoma Gota serena
- 11. SINDROME DE OJO ROJO En el ojo rojo superficial , que caracteriza a las conjuntivitis y también se le llama inyección conjuntival, el enrojecimiento predomina en los fondos de saco, es de color escarlata o rojo ladrillo y disminuye notablemente al instilar vasoconstrictores locales. El ojo rojo profundo o ciliar caracteriza a las uveítis, lesiones corneales, glaucoma agudo y escleritis, predomina en la región perilimbar, tiene un color rojo violáceo y no desaparece al instilar vasoconstrictores como fenilefrina (mydfrin ® )
- 12. CONJUNTIVITIS Definición y causas : La conjuntivitis se define como la inflamación de la conjuntiva. Con frecuencia se asocia a queratitis y blefaritis. Sus causas son múltiples e incluyen: - Infecciosas - Alérgicas - Irritativas y tóxicas. - Asociadas a enfermedades de la piel.
- 13. CONJUNTIVITIS Síntomas: - Ardor. - Prurito, se presenta en las conjuntivitis alérgicas. - Sensación de cuerpo extraño. - Ojo rojo superficial. - Lagrimeo. - Secreción. Puede ser purulenta, mucopurulenta, serosa o mucosa, dependiendo de la causa. .
- 14. CONJUNTIVITIS
- 15. Tipos de secreción en las conjuntivitis Secreción mucopurulenta y purulenta Sus causas son conjuntivitis bacterinas, incluyendo clamidias. Secreción serosa Sus causas pueden ser: - Conjuntivitis virales. - Conjuntivitis por clamidia Secreción mucosa Sus causas pueden ser: - Queratoconjuntivitis seca. - Conjuntivitis alérgica.
- 16. Conjuntivitis bacterianas Causas más frecuentes - Staphylococcus aureus - Streptococcus pneumoniae (neumococo). - Streptococcus pyogenes - Haemophylus influenzae - Haemophylus influenzae biotipo III (antes conocido como Haemophylus aegyptious o bacilo de Koch-Weeks).
- 17. Conjuntivitis bacterianas Cuadro clínico general - Habitualmente bilateral, pero puede comenzar primero por un ojo, para luego afectar al otro. - Hay descarga mucopurulenta. - Reacción conjuntival papilar. - Sin nódulo linfático. - Autolimitada, dura sólo 1 a 2 semanas. - En el estudio citológico se encuentran polimorfonucleares neutrófilos
- 18. Clasificación Hiperaguda - Gonocócica - Meningocócica. Catarral o aguda (menos de 2 semanas) - Neumococo - Estafilococo - Haemophylus aegyptious Subaguda (2 a 4 semanas) - Haemophylus influenzae. Crónica (más de 4 semanas) - Estafilococo. - Moraxella. - Pseudomonas - Proteus - Escherichia coli
- 21. Conjuntivitis gonocócica del recién nacido
- 22. Conjuntivitis bacteriana aguda La conjuntivitis bacteriana simple, también llamada aguda, mucopurulenta o catarral es muy frecuente. Está causada principalmente por Sthaphilococo aureus, Sthaphilococo epidermidis, Streptococcus pneumoniae, Haemophilus influenzae y Moraxella lacunata. Clínica: - Cursa con sensación de cuerpo extraño en el ojo, con eritema y secreción normalmente mucopurulenta que adhiere los párpados por las mañanas. Los síntomas son más leves y de evolución más lenta que en la conjuntivitis hiperaguda. - Normalmente, no se palpan adenopatías preauriculares. - La agudeza visual debe estar conservada, salvo si existe epiteliopatía.
- 25. Dgco: cultivo en niños y en inmunodeprimidos. Tratamiento: - Evolución favorable y cura en 10-14 días incluso sin tratamiento. Sin embargo, es aconsejable tratarla de forma empírica con un antibiótico tópico de amplio espectro, porque disminuye los días necesarios para su curación clínica y bacteriológica. - Pueden utilizarse: eritromicina, polimixina B (que asociada a neomicina presenta acción sinérgica), gentamicina, tobramicina, ciprofloxacino. El cloranfenicol debido al riesgo de anemia aplásica, se recomienda sólo en caso de resistencia a otros antibióticos y una vez descartada la existencia de toxicidad hematológica en familiares. - Utilizar el colirio antibiótico 1 gota cada 2-4 horas durante los dos primeros días, respetando las horas de sueño ( en la que se empleara una pomada) Posteriormente espaciar su aplicación cada 6 horas. A las 48 horas suele apreciarse mejoría significativa y cura 3-5 días
- 26. Si existen secreciones matutinas se deben lavar con suero fisiológico. En general, la utilización de un corticoide tópico está contraindicada en atención primaria ( por que sería perjudicial en el caso de que existiera perforación corneal, más en hiperagudas) No se debe ocluir el ojo debido a que aumenta la proliferación bacteriana. Tampoco es recomendable la utilización de anestésicos locales. Para prevenir el contagio al otro ojo y a familiares se recomendarán medidas higiénicas: lavado de manos antes y después de la aplicación del tratamiento, el no compartir toalla, el lavado diario de la almohada… En portadores de lentes de contacto sospecharemos la existencia de pseudomonas, por lo que son de elección los aminoglucósidos (sobre todo gentamicina o tobramicina) o las quinolonas (ciprofloxacino o norfloxacino). Se debe abandonar el uso de lentillas durante al menos dos semanas tras la desaparición de hiperemia conjuntival
- 27. Conjuntivitis bacteriana crónica Producida por gran variedad de gérmenes (estafilococo, pseudomonas, Moraxella lacunata, proteus, coliformes...) y facilitada por mala higiene, patología ocular (infecciones parcialmente resueltas, blefaritis crónica, dacriocistitis crónica, alergia, agentes irritantes, defectos oculomotores...) y enfermedades metabólicas. Clínica y exploración: Similar a la conjuntivitis bacteriana aguda con una duración más prolongada de los síntomas (mayor de cuatro semanas). Evolución: Tórpida, pudiendo reagudizarse. Tratamiento: Igual que la conjuntivitis bacteriana aguda. Identificar y tratar el o los factores condicionantes( higiene, blefaritis, dacriocistitis)
- 28. Conjuntivitis por chlamydias Conjuntivitis de inclusión del adulto: Aparece en adultos jóvenes sexualmente activos, producido por los serotipos D a K de Clamydia Trachomatis. Se transmite por contacto directo con secreciones de uretritis o cervicitis por clamidias. Aunque más rara, también se postula la transmisión indirecta a través agua de piscinas insuficientemente cloradas. Clínica: Las lesiones oculares aparecen una semana después del contacto sexual y pueden asociarse a uretritis o cervicitis. Presenta secreción mucopurulenta escasa y crónica, generalmente bilateral.
- 29. Conjuntivitis de inclusión del adulto
- 30. Tracoma Es una enfermedad endémica en países subdesarrollados que afecta a poblaciones con malas condiciones higiénicas. Es la causa más frecuente de ceguera evitable en el mundo. Es una enfermedad crónica en la que se repiten los ciclos de infección- reinfección. El vector más importante es la mosca común. Clínica: Suele comenzar durante la infancia. A la exploración se aprecian folículos en la conjuntiva palpebral y bulbar e infiltrado difuso con papilas. Evoluciona produciendo cicatrices corneales, entropión, sobreinfección bacteriana, ceguera. Tratamiento: Se previene con medidas de higiene en el seno familiar, sobre todo lavado de la cara de los niños. Una vez establecido se trata de la misma forma que la conjuntivitis de inclusión del adulto
- 33. CONJUNTIVITIS VIRALES La secreción acuosa-serosa se asocia a etiología viral. Producen reacción folicular tarsal. La etiología más frecuente son los adenovirus (muy contagiosos). Puede haber adenopatía preauricular. Deben ser tratadas por oftalmólogos ya que pueden confundirse con herpes.
- 35. Conjuntivitis epidémica por adenovirus
- 36. Afecciones oculares alérgicas Clasificación de las alergias oculares : 1) Conjuntivitis alérgica Aguda Crónica 2) Conjuntivitis papilar gigante 3) Queratoconjuntivitis vernal o primaveral 4) Queratoconjuntivitis atópica
- 37. Conjuntivitis alérgica La presencia de Ojo Rojo y Prurito como síntoma predominante es la clave para el diagnóstico. La exacerbación estacional es otro elemento orientador en algunos casos (sobretodo en primavera). Con frecuencia afecta a pacientes que sufren de otros tipos de alergias.
- 38. Conjuntivitis alérgica Síntomas - Prurito. Es el síntoma predominante y sin él no se puede formular el diagnóstico de conjuntivitis alérgica. - Otros Ardor Lagrimeo Manifestaciones no oculares - Con frecuencia la conjuntivitis alérgica se acompaña de síntomas de rinitis alérgica : rinorrea estornudos obstrucción nasal prurito nasal
- 39. Conjuntivitis alérgica Signos - Ausencia de compromiso corneal. La visión es normal. - Ojo rojo superficial - Quemosis. El edema de la conjuntiva inferior tiene una apariencia lechosa. - Mucus. Puede estar presente, pero en pequeñas cantidades. - Edema palpebral. Leve a moderado. Se acompaña de congestión venosa que le da un aspecto algo oscuro y se conoce como ojeras alérgicas. - Puede haber un pliegue del párpado inferior conocido como línea de Dennie.
- 40. Quemosis en conjuntivitis alérgica
- 44. Tratamiento Medidas físicas: Se usan para disminuir la exposición a los alérgenos: - Evitar, en lo posible, salir fuera de la casa en los meses más conflictivos. - Uso de filtros de aire y aire acondicionado. - Mantener la casa muy limpia. - Evitar tener mascotas. - No fumar ni exponerse a humo del cigarrillo. - Lágrimas artificiales sin preservantes ayudan a mantener un buen film lagrimal, remover y diluir alérgenos conjuntivales. - Higiene palpebral adecuada en casos de blefaritis concomitante. Uso de lentes protectores.
- 45. Conjuntivitis por alergia de contacto Muy frecuentes. Asociadas a blefaritis y a dermatitis palpebral(eczema) Alergia de tipo IV retardada Reacción folicular más secrección serosa Principales alérgenos: medicamentos, lentillas y otros alérgenos Diagn: pruebas epicutáneas Tratamiento: supresión de la causa.
- 46. Conjuntivitis por alergia de contacto
- 47. Por alergia a cosmético
- 48. Pinguécula y Pterigion Pinguécula Es un cambio degenerativo de la conjuntiva. Histológicamente corresponde a una degeneración elástica del colágeno. Etiopatogenia Se cree que el principal factor etiopatogénico es la radiación ultravioleta
- 49. Clínica del pinguécula Clínicamente se manifiesta como un depósito amorfo de color blanco amarillento subepitelial en la conjuntiva interpalpebral adyacente al limbo, más frecuente y desarrollado a nasal. En ocasiones se inflaman, produciendo la pingueculitis, que debe ser diferenciada de la epiescleritis nodular.
- 50. Pinguécula
- 51. Tratamiento de la pinguécula En la gran mayoría de los pacientes no requieren tratamiento, porque no son sintomáticas ni constituyen problema estético. En algunos casos se pueden indicar lubricantes oculares y lentes protectores con filtro UV para evitar su crecimiento. En muy rara ocasión está indicado su tratamiento quirúrgico por motivos estéticos o por interferir con una buena adaptación de lentes de contacto.
- 52. Pterigion Es la activación y desarrollo de tejido fibrovascular metaplásico a nivel limbar, generalmente nasal, que se adhiere íntimamente e invade la córnea. Su incidencia está íntimamente relacionada a la exposición acumulativa de luz ultravioleta. En ciertos lugares desérticos de Australia la prevalencia llega a 80 %, en cambio en mujeres anglosajonas es de sólo 2 %. Estas diferencias son proporcionales a la diferencia en la irradiación ultravioleta ocular
- 53. Factores predisponentes Edad. A menor edad, mayor agresividad del pterigion, por eso jamás se debe operar un pterigion en paciente menor de 20 años y ojalá hacerlo sólo después de los 35 a 40 años. La edad es el factor de riesgo de recidiva más importante. Luz ultravioleta Conjuntivitis crónica alérgica, química o sicca.
- 54. Pterigium
- 55. Manejo de pterigiumm Requisitos prequirúrgicos. - Paciente mayor de 40 años. - Pterigion estacionario por un año. - Tamaño mediano a grande. - Factores de riesgo tratados
- 56. Blefaritis 1) Blefaritis marginal estafilocócica Epidemiología - Historia breve de síntomas oculares (promedio 1.8 años). - Frecuentemente mujeres (80 %). - Jóvenes (edad promedio 42 años). Patogenia La patogenia no está aclarada. Se cree que influyen: - Infección directa del párpado por estafilococo. - Reacción a exotoxina de estafilococo. - Respuesta de hipersensibilidad a los antígenos del estafilococo.
- 57. Síntomas: - Irritación crónica. - Fotofobia. - Dolor. - Lagrimeo. - Enrojecimiento ocular. - Visión borrosa. - Secrección
- 58. Signos: - Inflamación del borde palpebral. - Rosetas. - Úlceras en la base de las pestañas. - Collaretes. - Alteraciones de las pestañas: triquiasis, poliosis, madarosis. - Quistes palpebrales: chalazion, orzuelo. - Hiperemia conjuntival leve a moderada. - Conjuntivitis papilar. - Queratoconjuntivitis seca (50 % de asociación). - Queratitis epitelial punctata fina. - Infiltrados y úlceras corneales catarrales. - Queratitis flictenular y pannus
- 59. Blefaritis 2)Blefaritis seborreica Epidemiología - Pacientes algo mayores que los pacientes con blefaritis estafilocócica. - La duración de la enfermedad, en promedio, va de 6.5 a 11.5 años. - Los síntomas son de naturaleza crónica con raras exacerbaciones.
- 60. Síntomas - Los casos moderados son asintomáticos. - Fotofobia moderada, mayor durante la mañana. - Irritación ocular crónica, escozor y sensación de pesadez en los párpados. - Es usual el compromiso asociado del cuero cabelludo, cejas y piel de la cara (piel oleosa). Signos Están limitados a la porción anterior de los párpados: - Inflamación mínima a moderada. - Secreción seborreica en las pestañas o márgenes palpebrales. - Pestañas grasosas y adheridas. - Escamas blandas localizadas en cualquier parte del borde palpebral, al arrancarlas no dejan úlceras sangrantes. - La conjuntivitis y queratitis punctata poco frecuentes (15 %). - Queratoconjuntivitis sicca en el 33 % de los casos.
- 61. Blefaritis
- 62. Tratamiento de blefaritis 1) Fase aguda Son las primeras 2 a 8 semanas. La frecuencia de aplicación del tratamiento es 2 a 4 veces al día. Compresas tibias. Aseo del margen palpebral con champú neutro ( 4 o 5 gotas en agua tibia ) con una gasa o cotonito, o preparados comerciales como lephagel. Ungüento antibiótico como en conjuntivitis. Corticoides tópicos, en general no se usan, salvo en úlcera gris y flictenulosis. Las lágrimas artificiales se usan en caso de queratoconjuntivitis
- 63. Tratamiento de la blefaritis 2) fase crónica El tratamiento se usa a permanencia. La frecuencia de aplicación es 1 a 2 veces al día, preferentemente matinal. La terapia se reduce al mínimo: compresas tibias, aseo del margen palpebral, lágrimas artificiales si corresponde.
- 64. Orzuelo Definición - Inflamación aguda supurativa de las glándulas de Zeiss o de los folículos pilosos. También se le conoce como orzuelo externo. Su principal agente etiológico es Staphylococcus aureus. Manifestaciones clínicas - Aumento de volumen doloroso, eritematoso, localizado en el borde palpebral. - Habitualmente en el vértice de la lesión se ve un punto blanquecino o amarillento. - Su resolución espontánea ocurre en pocos días, cuando drena su contenido purulento.
- 65. Orzuelo
- 66. Orzuelo Tratamiento - En la mayoría de los casos la lesión desaparece espontáneamente, su resolución puede ser acelerada con el uso de compresas tibias. - Los antibióticos tópicos no son útiles, a menos que exista una blefaroconjuntivitis estafilocócica asociada. Los antibióticos sistémicos se usan sólo en celulitis preseptal secundaria
- 67. Chalazion Lesión palpebral quística, muy común, consistente en inflamación granulomatosa de las glándulas de Meibomio y, más rara vez, de las glándulas de Zeiss, que aparece cuando sus conductos de secrección se obstruyen Fisiopatología - La obstrucción del conducto de salida de las glándulas de Meibomio o de Zeiss hace que inicialmente se acumule material sebáceo, que luego se extruye a los tejidos vecinos causando inflamación granulomatosa crónica alrededor. La regresión espontánea ocurre cuando la inflamación granulomatosa elimina el material sebáceo
- 68. Clínica del chalazion Quiste subcutáneo ubicado en cualquier porción del tarso, redondeado, no asociado a signos inflamatorios agudos (salvo en su fase inicial), la mayoría se resuelve espontáneamente, con drenaje de material sebáceo al borde palpebral o a la conjuntiva tarsal o por absorción del material sebáceo, aunque puede tardar meses, es acelerada por el uso de compresas tibias. El nódulo a veces se hace más prominente hacia la conjuntiva, otras veces hacia la piel. Puede provocar astigmatismo corneal secundario y, en el caso de lesiones grandes del párpado superior, ptosis palpebral. Cuando drena a la conjuntiva tarsal se forma un lipogranuloma, lesión tarsal polipoidea de color rojizo. Factor riesgo: Rosácea ocular y dermatitis seborreica
- 69. Chalazion
- 70. Tratamiento Chalazion Tratamiento médico - Compresas tibias por 5 a 10 minutos 3 a 4 veces al día. - Masaje palpebral. - El tratamiento antibiótico no tiene indicación, pues el chalazion es una lesión estéril. - Observación y espera de la resolución espontánea. Corticoides intralesionales Tratamiento quirúrgico - En los pacientes que no están dispuestos a esperar la resolución espontánea del chalazión por motivos personales, habitualmente estéticos, se puede optar por el drenaje quirúrgico.
- 71. Dacriocistitis Aguda En la mayoría de los casos corresponde a una infección de origen bacteriano que se produce en pacientes con obstrucción sub sacular de la vía lagrimal. Habitualmente tienen historia de epífora de larga evolucion en el ojo comprometido. Requiere tratamiento antibiótico sistémico y posterior tratamiento quirúrgico por cirujano oculoplástico. Al comprimir la región del saco lagrimal se produce salida de material purulento a través del punto lagrimal inferior
- 75. Hemorragia subconjuntival Son indoloras y con AV conservada, producen un ojo rojo de tono rutilante que con el pasar de los días toma una tono cafesoso amarillento hasta desparecer espontáneamente en 2-3 semanas. Pueden estar asociadas con HTA mal controlada, maniobras de Valsalva (levantar peso o constipación), traumas. La mayoría de las veces no se encuentra una etiología asociada. No requiere tratamiento tópico ni derivación a especialista
- 77. Ojo rojo profundo Todo paciente con ojo rojo profundo debe ser derivado inmediatamente a oftalmólogo ya que siempre implica gravedad Causas: - Glaucoma agudo - Iridociclitis aguda - Ulcera corneal infecciosa - Escleritis
- 78. Glaucoma agudo Síntomas iniciales - Dolor ocular o frontal intenso, de inicio brusco. - Visión borrosa y halos de colores. - Naúseas y vómitos Signos iniciales - Midriasis media fija. - Reducción de la agudeza visual. - Fotofobia. - Ojo rojo profundo (inyección periquerática). - PIO muy elevada (más de 40 mmHg). - Iris periférico abombado y casi adosado al endotelio corneal. - Edema de córnea. - Cámara anterior estrecha, con tyndall celular, proteico y pigmentaria - Isquemia en el sector del iris
- 79. Glaucoma agudo
- 80. Ulcera corneal infecciosa Se diferencia de una erosión por la presencia de infiltración corneal inflamatoria, lo que le da un aspecto blanquecino. Puede haber un nivel de pus y fibrina en la cámara anterior (hipopion)
- 82. Cataratas Se trata de la opacificación del cristalino por cualquiera de estos 3 mecanismos: - Traumática - No traumática - Senil
- 83. Traumática Siempre que un traumatismo rompe la capsula penetra humor acuoso y se produce una opacidad del cristalino
- 84. Catarata senil A partir de los 60 años existe una cierta opacificación fisiológica del cristalino, llamada esclerosis del cristalino
- 85. Catarata La catarata senil es aquella opacificación del cristalino que se produce en los ancianos sin que se pueda determinar su causa. Se trata pues de una catarata relacionada con la edad Es una patología muy frecuente. La mitad de las personas de 70 años y dos tercios de las de 80 se hallan afectos de cataratas en los paises occidentales.
- 86. Síntomas de la catarata senil 1. Pérdida progresiva de visión al lejos no acompañada de dolor. 2. Cambio de refracción : miopía tardía mejora visión al cerca. 3. Visión como a través de una neblina. 4. Deslumbramiento : pérdida del contraste de las cosas por luz parásita. 5. Fotofobia : reflejo defensivo de origen retiniano. 6. Disminución coordinada de todas las sensibilidades. 7. Termina en la ceguera : percepción de luz coloreada.
- 87. Tratamiento general de las cataratas El tratamiento médico es inoperante hasta ahora El tratamiento quirúrgico exerético- sustitutivo
- 88. HIGIENE DEL SENTIDO DE LA VISTA Evitar frotar los ojos con los dedos. Leer con suficiente luz. Evitar mirar directamente al sol y a objetos incandescentes. Ubicar la televisión a por lo menos 3 metros de distancia. Acudir al oculista una vez al año como mínimo. Consumir alimentos ricos en vitamina A.
- 89. ESTRABISMO ¿A qué nos referimos cuando hablamos de estrabismo? El estrabismo es una pérdida de paralelismo entre ambos ojos. El estrabismo afecta por tanto a los dos ojos: sin embargo, es frecuente que un ojo sea dominante. Hay tres tipos de estrabismo: Si el ojo no dominante se encuentra en una posición interna al centro óptico se denomina estrabismo convergente, externa a este centro estrabismo divergente y superior o inferior estrabismo vertical.
- 90. ESTRABISMO ¿Por qué se produce el estrabismo? -Parálisis musculares: En la edad adulta provocan visión doble. -Esenciales o idiopáticos: Son los más frecuentes. Es una afectación del sistema motor ocular de origen desconocido. -Refraccionales: Provocados por una alteración de la relación acomodación- convergencia. -Interferencia sensorial: Cualquier lesión que impida una correcta agudeza visual puede interferir el correcto desarrollo del equilibrio oculomotor, produciéndose un estrabismo - Mecánicos: Por anomalías en los músculos. Son raros.
- 91. ESTRABISMO ¿Cómo se trata el estrabismo? ¿Todos los estrabismos deben operarse? En cuanto al tratamiento del estrabismo, hay que diferenciar el tratamiento sensorial y el tratamiento de la desviación El tratamiento sensorial va dirigido a corregir los defectos de refracción, y conseguir un desarrollo visual equilibrado y correcto en ambos ojos así como tratar o evitar el desarrollo de ambliopía. El tratamiento del ángulo de desviación, dependerá del tipo de estrabismo. Los estrabismos que se denominan acomodativos o refraccionales, se corrigen con las gafas, en este caso no será necesario operar. Únicamente se operaran aquellos estrabismos que no se corrigen con las gafas, y sean significativos.
- 92. MIOPÍA Definición Error en el enfoque visual que causa dificultad de ver los objetos distantes. Causas, incidencia y factores de riesgo Con este problema visual los objetos cercanos se ven claramente, pero los lejanos se ven borrosos. Esto es el resultado de que la imagen visual se enfoca delante de la retina, y no directamente sobre ella. Puede estar causada porque el globo del ojo es excesivamente alargado o porque el cristalino (la lente que se encuentra en el ojo) tiene una distancia focal demasiado corta. La miopía, generalmente, se desarrolla en la época escolar y se suele estabilizar hacia los 20 años. Hasta entonces puede desarrollarse muy rápidamente y requerir frecuentes cambios de graduación de las gafas o lentillas. Afecta por igual a los hombres y a las mujeres y hay una clara predisposición familiar.
- 93. MIOPÍA Prevención No existe prevención conocida. Síntomas Visión borrosa de los objetos distantes. Bizqueo. Dolor de cabeza. Tensión ocular. Tratamiento Se compensan muy fácilmente con el uso de gafas o lentillas, dependiendo cada caso y problema de refracción. Las gafas: - Ventajas. No tienen ningún efecto sobre el ojo. - Desventajas. Estética, deportes, profesión, baños, etc... Las lentillas de contacto: Ventajas. Mejor corrección visual que las gafas, estética, actividades. Desventajas. Intolerancia a las mismas, úlceras corneales e infecciones a veces graves, es imprescindible una higiene adecuada. La cirugía esta indicada en ciertos casos de miopía.
- 94. HIPERMETROPÍA Definición Es la dificultad para ver objetos que están cerca. ¿Quiénes se ven afectados con mayor frecuencia? Ya que la hipermetropía es debida a un ojo mas corto de lo normal, generalmente los niños son quienes mas presentan hipermetropía. La hipermetropía no corregida también puede producir desviación de los ojos. A medida que el niño crece (y sus ojos) se reduce el grado de hipermetropía. Al llegar a la adolescencia se detiene el crecimiento. La cantidad de adultos hipermétropes es menor que la cantidad de niños con esta condición, pero es en todo caso considerable.
- 95. BAJA VISIÓN ¿Qué es la Baja Visión? Se considera que una persona tiene baja visión cuando tiene una limitación visual que le dificulta o impide la realización de una o varias tareas de la vida cotidiana. La Baja Visión no es una enfermedad, sino que es la denominación genérica empleada para referirse a la limitación visual señalada. Esta limitación puede tener muchos orígenes distintos, aunque principalmente está causada por distintas patologías, habitualmente asociadas a la edad, como pueden ser las Cataratas, Degeneración Macular, Retinopatía Diabética, Retinosis Pigmentaria, Aniridia, Glaucoma, etc. Hay ocasiones en las que una intervención quirúrgica sería posible, sin embargo, otra serie de parámetros médicos desaconsejan la operación, por lo que, aun sin ser crónico, el problema subsiste en el tiempo.
- 96. BAJA VISIÓN ¿Quién puede padecerla? Todos podemos padecer Baja Visión, y de hecho, con el avanzar de la edad, tarde o temprano, en mayor o menor medida, todos la padeceremos. La Baja Visión afecta con particular incidencia a las personas de edad avanzada, ya que muchas de las patologías que la causan vienen en nuestra etapa de madure ¿Tiene cura? La Baja Visión no es una enfermedad, por lo que no tiene cura. Sin embargo esto no quiere decir que haya que hundirse en la resignación, sino al contrario, hay que actuar lo antes posible.