Signaler
Partager
Télécharger pour lire hors ligne
Recommandé
Mutations, évolutions, comment se préparer aux changements ? - Présentation d...

Mutations, évolutions, comment se préparer aux changements ? - Présentation d...Association des Bibliothécaires de France
Contenu connexe
En vedette
Mutations, évolutions, comment se préparer aux changements ? - Présentation d...

Mutations, évolutions, comment se préparer aux changements ? - Présentation d...Association des Bibliothécaires de France
En vedette (20)
Desigualdad social, diversidad cultural y educacion

Desigualdad social, diversidad cultural y educacion
Morin mentiradelamentiraedgarmorin 091020175040-phpapp01

Morin mentiradelamentiraedgarmorin 091020175040-phpapp01
Drug Resistant Tuberculosis (French) - The CRUDEM Foundation

Drug Resistant Tuberculosis (French) - The CRUDEM Foundation
Mutations, évolutions, comment se préparer aux changements ? - Présentation d...

Mutations, évolutions, comment se préparer aux changements ? - Présentation d...
Mécanismes d’embauche de l’ANEM - 14 Décembre 2010 - Le Rustique ...

Mécanismes d’embauche de l’ANEM - 14 Décembre 2010 - Le Rustique ...
Act mayo arte, deporte, ciudadanía ed par la vida. margarita

Act mayo arte, deporte, ciudadanía ed par la vida. margarita
Maestria Psicologia De La Educacion Goleman Daniel Inteligencia Emocional

Maestria Psicologia De La Educacion Goleman Daniel Inteligencia Emocional
Plus de sfnv
Plus de sfnv (12)
19èmes journées de la SFNV - Communications paramédicales libres 2 - E. HONAR...

19èmes journées de la SFNV - Communications paramédicales libres 2 - E. HONAR...
19èmes journées de la SFNV - Communications paramédicales libres 2 - V. COTE ...

19èmes journées de la SFNV - Communications paramédicales libres 2 - V. COTE ...
19èmes journées de la SFNV - Communications paramédicales libres 2 - S. VIAUD...

19èmes journées de la SFNV - Communications paramédicales libres 2 - S. VIAUD...
19èmes journées de la SFNV - Communications paramédicales libres 2 - C. DEMAZ...

19èmes journées de la SFNV - Communications paramédicales libres 2 - C. DEMAZ...
19èmes journées de la SFNV - Communications paramédicales libres 1 - G. RODIE...

19èmes journées de la SFNV - Communications paramédicales libres 1 - G. RODIE...
19èmes journées de la SFNV - Communications paramédicales libres 1 - D. BENIC...

19èmes journées de la SFNV - Communications paramédicales libres 1 - D. BENIC...
19èmes journées de la SFNV - Communications paramédicales libres - A; LAUDOUA...

19èmes journées de la SFNV - Communications paramédicales libres - A; LAUDOUA...
Module 4 i elalamy acteurs thrombose paris neuro bichat décembre 2012

Module 4 i elalamy acteurs thrombose paris neuro bichat décembre 2012
Dernier
Dernier (9)
cardiac manifestations in auto-immune diseases by Dr Silini.pptx

cardiac manifestations in auto-immune diseases by Dr Silini.pptx
CAT devant une Thrombose veineuse superficielle .pptx

CAT devant une Thrombose veineuse superficielle .pptx
Les-articulateurs-en-prothèse-totale-adjointe-A.Hamizi.pdf

Les-articulateurs-en-prothèse-totale-adjointe-A.Hamizi.pdf
traitement orthopédique des fractures de la face.pptx

traitement orthopédique des fractures de la face.pptx
Phytochemical profile and antioxidant activity of two varieties of dates (Pho...

Phytochemical profile and antioxidant activity of two varieties of dates (Pho...
Sémiologie des AIT (3)
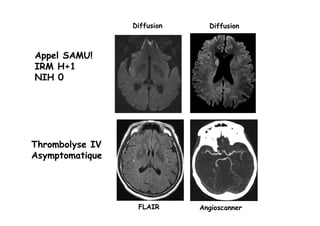
- 1. Diffusion FLAIR Angioscanner Appel SAMU! IRM H+1 NIH 0 Diffusion Thrombolyse IV Asymptomatique
- 2. Cas 3 l’IRM c’est bien, mais connaître les syndromes topographiques c’est indispensable Où faut-il regarder?
- 3. F de 40 ans, paresthésies hémicorps G 3 étages, tremblements, pleurs à plusieurs reprises….IRM H2 NIH à 0, Conduite à tenir? Neuro-végétatif, AIT? pas de thrombolyse
- 4. Evolution à H24 : hémiplégie D (NIH 11)
- 5. Territoire de l’artère choroïdienne antérieure IRM1
- 6. Cas 4: malaise vagal = le diagnostic de facilité
- 7. F de 63 ans • Sportive, aucun antécédent • Marche de 2 heures • S’arrête pour le repas de midi • Pâleur, sueurs, nausées, vomissements, malaise d’allure lypothymique • Allo le 15 • Arrivée des pompiers: asymétrie faciale gauche (supérieur et inférieur) • A l’arrivée: asymptomatique (NIH 0) • Malaise vagal? • IRM H+2
- 9. ARM TOF
- 10. FLAIR A la sortie de l’IRM: quadranopsie lat homonyme > G : Décision thrombolyse
- 12. Les aires primaires, motrices, sensitives ou sensorielles n’occupent qu’une portion limitée du néo-cortex AVC n’est pas forcément synonyme d’hémiplégie ou d’aphasie+++ Les aires associatives (sous-tendant les fonctions cognitives) représentent la majeure partie du néo-cortex Déficit neurologique brutal Ecouter patient, famille, proches Entourage…
- 13. Conclusions Pas de diagnostic d’AIT sans IRM AIT = urgence absolue = AVC en évolution Avant de conclure à un diagnostic différentiel se rappeler que la symptomatologie neurologique ne se résume pas à la motricité, sensibilité… Urgence d’une cécité monoculaire transitoire AIT = syndrome de menace Thrombolyse devant un déficit transitoire ou mineur?
