Algoritmos 2012 def
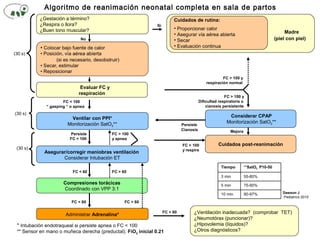
- 1. Algoritmo de reanimación neonatal completa en sala de partos ¿Gestación a término? ¿Respira o llora? ¿Buen tono muscular? Evaluar FC y respiración Compresiones torácicas Coordinado con VPP 3:1 Ventilar con PPI* Monitorización SatO2** Administrar Adrenalina* FC < 100 “ gasping “ o apnea Sí No (30 s) Madre (piel con piel) Considerar CPAP Monitorización SatO2** Cuidados post-reanimación (30 s) (30 s) ¿Ventilación inadecuada? (comprobar TET) ¿Neumotórax (puncionar)? ¿Hipovolemia (líquidos)? ¿Otros diagnósticos? FC < 60 Cuidados de rutina: • Proporcionar calor • Asegurar vía aérea abierta • Secar • Evaluación continua Asegurar/corregir maniobras ventilación Considerar Intubación ET Mejora FC < 60 Persiste Cianosis Persiste FC < 100 FC > 100 y respira FC > 100 y apnea * Intubación endotraqueal si persiste apnea o FC < 100 ** Sensor en mano o muñeca derecha (preductal). FiO2 inicial 0.21 Dawson J Pediatrics 2010 FC > 60 FC > 60FC < 60 FC > 100 y respiración normal FC > 100 y Dificultad respiratoria o cianosis persistente Tiempo **SatO2 P10-50 3 min 55-80% 5 min 75-90% 10 min 90-97%
- 2. Estabilizacion inicial y manejo respiratorio del prematuro < 32s en sala de partos (60 s) Tiempo desde nacimiento *Objetivo SatO2 3 min 55-80 5 min 75-85 10 min 85-90 Evaluación + •FC > 100 lpm y •Respiración espontánea •SatO2 >55% y aumentando* > 29 s< 28 s Evaluación + O2 21% Evaluación - Surfactante profiláctico CPAP (5-7 cmH20) VPPI mascarilla (PIP20-25/PEEP5-6, 30% O2) Evaluación + Evaluación - Intubación Surfactante si O2>30% Evaluación + Evaluación + Evaluación - CPAP (5-7 cmH20) Traslado a la UCIN Incubadora / cuna térmica / control SatO2 VPPI mascarilla (PIP20-25/PEEP5-6, 30% O2) Evaluación + Evaluación - Intubación Surfactante precoz Evaluación + Evaluar FC y respiración Respiración espontánea -- Evitar hipotermia (fuente de calor/plástico/gorro) - Colocar sensor SatO2 preductal - Posicionar cabeza - Vía aérea abierta (aspirar sólo si es necesario) - Estimular suavemente y reposicionar
- 3. • Ajuste parámetros ventilador transporte • Comprobar adecuada ventilación en incubadora • Ver tª incubadora • Identificación RN • Avisar UCIN •Comprobar equipo (cuna térmica y material) •Antecedentes perinatales Reanimador 1 Reanimador 2 • Envolver en plástico cuerpo sin secar y cubrir cabeza con gorrito (1º) • Posicionar cabeza (2º) • Aspiración suave de secreciones (3º) sólo si necesario • Reposicionar (4º) • Sensor SatO2 preductal (1º) al poner bolsa • Estímulos suaves (2º) (al posicionar cabeza) RNAntes de nacer Evaluar FC, respiración, SatO2 Asistente •Sala a 26ºC •Cuna térmica (calor máximo) •Preparar material* •Comunicar con UCIN • Poner pinza plástico al cordón umbilical (cortarlo y retirar pinza metálica) (1º) • Cierre bolsa (zip) o envoltorio (esparadrapo)(2º) • Pulsoxímetro (3º) 1º encender pulsoximetro, 2º poner sensor, 3º conectar Estabilización inicial RN Iniciar Reloj Apgar 60 segundos ≤28 semanas: • CPAP con mascarilla ≥29 semanas: • Esperar evaluación FC: • auscultación, palpación CU, o pulsoxímetro SatO2: • Leer • Asegurar sellado bolsa (*) No olvidar Incubadora de transporte precalentada (+) evaluación positiva (FC > 100 lpm, respiración efectiva, Sat02 en aumento) ; (-) evaluación negativa. Evaluación ≤28 semanas: (+):CPAP con mascarilla (-): VPPI mascarilla (control PIP/PEEP) ≥29 semanas: (+):estabilización y traslado a UCIN (-): Respiración eficaz: • Si: CPAP • No: VPPI • Comprobar ventilación por auscultación • Seguir vigilando FC/ SatO2 • Ajustar FiO2 y presiones según reanimador Reevaluación situación cada 30 seg. Incubadora o cuna de transporte • Valorar Intubación orotraqueal (IOT) • Surfactante si IOT: ≤28 s: en todos ≥29 s: si Fi02>0,3 • Ajustar según pulsoximetria (ver algoritmo) • Fijación TET/CPAP • Seguir vigilando FC / SatO2 Información a la familia (con madre si es posible) HACER INGRESO ADMINISTRATIVO- 1º,2º,3º…Orden cronológico estabilización Apgar 1 Apgar 5,10 R1 A R2 Reanimación del prematuro. Funciones de cada reanimador
- 4. Recién nacido deprim ido Recién nacido vigoroso Intubación orotraqueal Considerarm idazolam intranasal 0,2 m g/kg Ventilarcon PPI (Inicio:PIP 25 cm H20;PEEP 5 cm H2O ;FR:40-60) FiO 2 inicial:0,30-0,5 Evitarestím ulos cutáneos C olocarbajo fuente de calorradiante N o ventilarcon bolsa y m ascarilla ColocarPulsioxím etro (preductal) Posicionarcabeza Abrirvía aérea Visualizarcuerdas vocales (laringoscopio) D esobstruirvía aérea sies necesario Tiempo aproximado 30-60 s EvaluarFrecuencia Cardiaca Colocarsonda gástrica abierta (8-10 Fr) Asegurary corregirm aniobras de ventilación Increm entarFR (hasta 80)y PIP (m áx 30) FiO 2 1 (siSatO 2 < 80% ) Traslado a UCIneonatal FC <100 Seguirpauta Reanim ación neonatalavanzada FiO2 1 CO NSIDER AR : Ventilación inadecuada (Neum otórax ,com probarTET) HTP,Hipovolem ia (desequilibrio V/P) O tros FC > 100 SatO 2 < 80% FC <60 M om ento delnacim iento recom endado:a térm ino según indicación obstétrica* Seguirventilación controlada, FiO 2:1 Traslado precoz AjustarFio2 según SatO 2 diana Tiempo * SatO2 P3-P25 3 min 40-70 % 5 min 60-80 % 10 min 80-90 % * Dawson J Pediatrics 2010 Asistencia en partos del RN con hernia diafragmática congénita Seguirventilación controlada ReducirPIP<25 siestable FC > 100 SatO 2 >80% ~10 min •Controversia en el momento del parto a término. Hay datos que apoyan el parto a las 37-38 SG •aunque aún no se puede hacer una recomendación firme al respecto
Notas del editor
- Explicar el algoritmo de forma resumida
