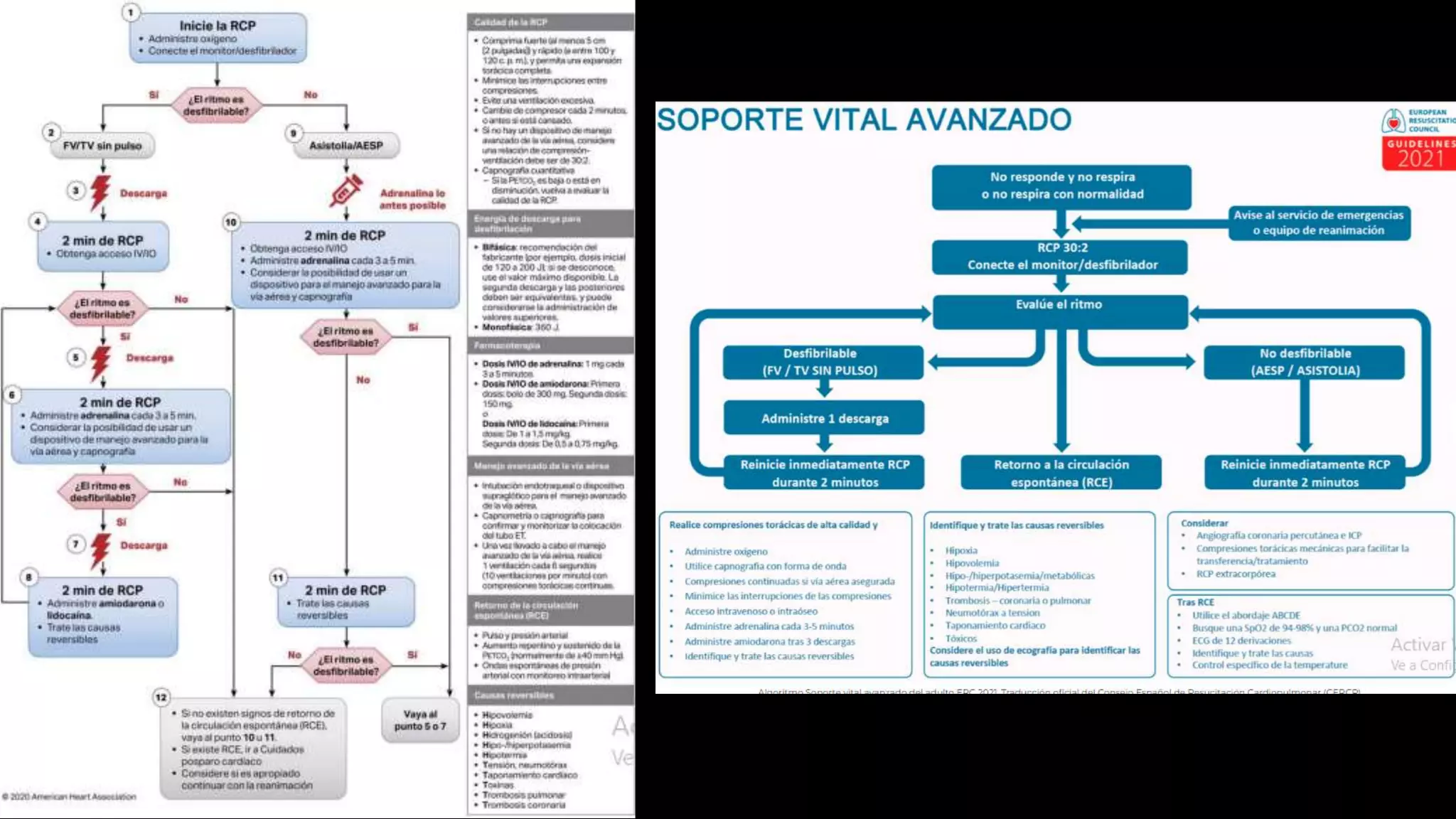
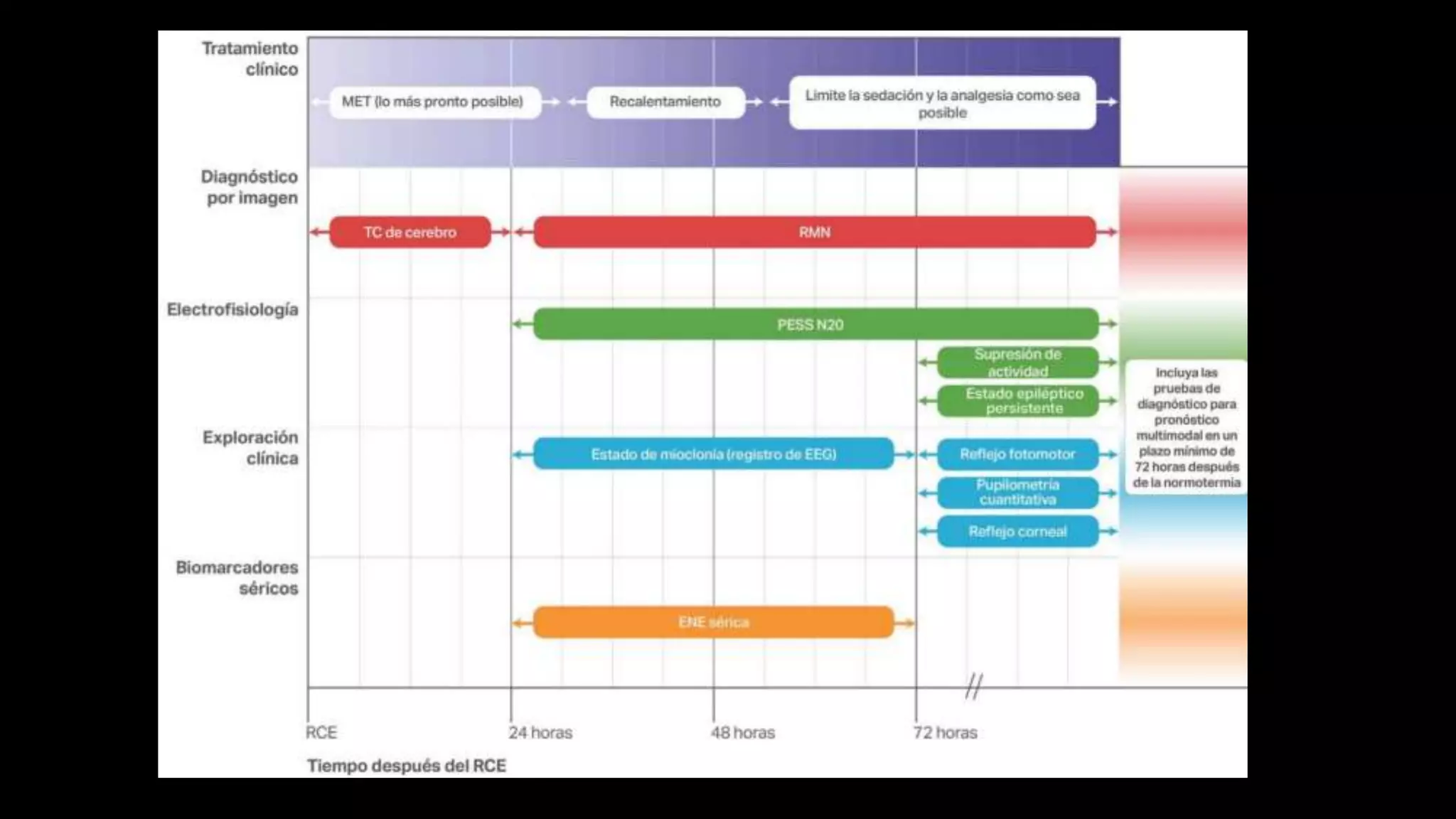
Este documento resume las principales actualizaciones en las recomendaciones de RCP de 2020. Algunas de las actualizaciones clave incluyen iniciar RCP de inmediato sin verificar el pulso, administrar adrenalina lo antes posible para paros no desfibrilables, y monitorear parámetros fisiológicos como presión arterial y ETCO2 para optimizar la RCP. También se enfatizó la atención posparo y el apoyo a largo plazo para sobrevivientes y proveedores.