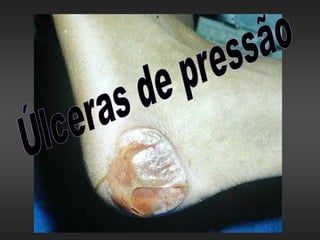
úLceras de pressão
- 2. As úlceras de pressão são definidas como áreas de ulceração e necrose da pele e tecidos moles de qualquer parte do corpo, usualmente sobre uma proeminência óssea, que seja submetida a uma pressão prolongada. Úlceras de pressão também chamada de úlceras de decúbito, envolve também as úlceras de pacientes em cadeiras de rodas e todas aquelas decorrentes de qualquer pressão externa, como nas imobilizações gessadas.
- 3. São mais comuns em áreas em que a pressão comprime os tecidos moles sobre uma proeminência óssea no corpo – o tecido é pinçado entre a pressão externa e a superfície dura subjacente.
- 4. Uma pressão externa que supere a pressão de perfusão capilar comprime os vasos sangüíneos e causa isquemia nos tecidos supridos por esses vasos. Se a pressão continuar por um período suficientemente longo, os capilares colabam e apresentam trombose, acumulam-se subprodutos tóxicos do metabolismo, e as células nos tecidos musculares e subcutâneos vizinhos começam a morrer, aparecendo na pele a sinais de necrose.
- 5. Historicamente, três fatores são relatados como sendo os responsáveis pelo desenvolvimento das úlceras: causa neuropática, força de atrito e pressão direta. A teoria da força de atrito postula que esta provocaria estreitamento e compressão dos vasos perfurantes musculares com conseqüente necrose isquêmica.
- 6. Dinsdale, em 1974, estudando pressão e fricção em cobaias paraplégicas, concluiu que a fricção era apenas um adjuvante na produção de ulcerações de pele, por aplicação direta de força mecânica à epiderme.
- 8. GRAU 1: evidência de inflamação sobre uma proeminência óssea sem ulceração; GRAU 2: ulceração superficial da pele; GRAU 3: ulceração profunda, em forma de cone invertido, estendendo-se pata tecido subcutâneo, muscular e ósseo; GRAU 4: úlcera complexa, estendendo-se para outras úlceras, articulações ou cavidades.
- 9. Hiperemia: observada até 30 minutos, manifestada por vermelhidão na pele. Desaparece em uma hora após remoção da pressão. Isquemia: surge caso a pressão seja contínua por 2 a 6 horas. A vermelhidão da isquemia exige no mínimo 36 horas para desaparecer após a retirada da pressão. Necrose: pressão mantida por 6 horas pode produzir necrose. A pele fica azulada e a necrose não desaparece após retirada da pressão Ulceração: dentro de 2 semanas a área necrótica pode tornar-se ulcerada e infectada. Proeminências ósseas podem estar envolvidas e destruídas.
- 11. Os objetivos básicos da prevenção são: alívio da pressão, higiene e cuidados com a pele, suporte nutricional e estimulação da circulação sanguínea.
- 12. Alívio da pressão : Pacientes acamados devem ser reposicionados, no máximo, a cada duas horas; nos quatro decúbitos: ventral, dorsal e laterais em seqüência. Faz-se também o reposicionamento dos membros superiores e inferiores com a utilização de espumas e travesseiros, para melhor distribuição de peso. Podem ser utilizadas em determinadas áreas como escapular, occipital, calcâneos, joelhos e cotovelos, no intuito de diminuir a pressão. É contra-indicada a elevação do dorso do leito acima de 20 graus, pois promove escorregamento, fricção e atrito e diminui o retorno linfático e venoso.
- 13. • Os pacientes restritos a cadeiras de rodas devem ser reposicionados a cada 30 minutos, modificando a distribuição do peso corporal a cada 15 minutos, de modo independente ou com ajuda. A elevação do tronco a cada 30 minutos por um período de 60 segundos alivia significativamente a pressão na região isquiática. Utilizam-se dispositivos para redução de pressão, como assentos de ar, água, silicone, ou uma proteção de espuma na superfície do assento.
- 14. A pele intacta deve ser mantida limpa e bem hidratada, mas protegida do excesso de umidade e irritação pela presença de suor, urina e fezes. Deverá ser higienizada regularmente com água morna e sabão neutro, evitando força mecânica e fricção. Deve-se ter cuidado com a umidade exacerbada, o atrito e o cisalhamento, porque a pele úmida adere à superfície do leito. O outro extremo – ressecamento excessivo – também contribui para o aumento das úlceras.
- 15. Como a estimulação da circulação sanguínea alivia a isquemia tecidual, o paciente é encorajado a manter atividade. Movimentos ativos e passivos melhoram o tônus muscular, vascular e cutâneo. Quando possível, estimular a deambulação.
- 16. Por isso devemos estimular a circulação sanguínea . . .
- 17. A espasticidade pode contribuir para formação de úlceras, promovendo fricção e atrito, assim, são utilizados medicamentos tranqüilizantes e antiespasmódicos. A restauração do estado nutricional do paciente é fundamental para o tratamento. A recuperação de um balanço nitrogenado positivo facilita a cicatrização dos tecidos.
- 18. Microcorrente: Quando a atividade elétrica endógena dos organismos é considerada, é pertinente a hipótese de que as estimulações elétricas ou eletromagnéticas, quando aplicadas externamente ao corpo, possam desencadear alterações em nível celular que intensificam o processo de cicatrização. MENS (Microcurrent Electrical Neuromuscular Stimulators) : a estimulação é animadora no controle da dor, controle de edemas e na cicatrização de feridas. A microcorrente acelera em até 500% a produção do Trifosfato de adenosina (ATP), sendo essa molécula a grande responsável pela síntese protéica e regeneração tecidual devido a sua participação em todos os processos energéticos da célula.
- 19. Enquanto o TENS (estimulação elétrica nervosa transcutânea) é usado no controle da dor, a microcorrente, devido a sua proximidade com a corrente biológica, realiza um trabalho a nível celular. Em teoria, o tecido saudável é o resultado do fluxo direto de correntes elétricas pelo nosso corpo. O balanço elétrico é alterado quando o corpo é lesado em um determinado local, fazendo com que a corrente elétrica mude seu curso. O uso de Micro-correntes sobre a lesão tem o objetivo de normalizar esse fluxo, objetivando o reparo do tecido.
- 20. Laser : A radiação a laser tem sido usada para acelerar os processos cicatriciais, prática fisioterapêutica, pois a terapia laser de baixa potência é uma técnica capaz de acelerar o processo de reparação de tecidos biológicos traumatizados. Os efeitos desencadeados pelos lasers são basicamente analgésicos, antiinflamatórios, antiedematosos e cicatrizantes.
- 21. O efeito cicatrizante do laser se dá por três fatores principais: à produção de ATP (proporcionando um aumento da atividade mitótica e um aumento da síntese de proteína, por intermédio da mitocôndria); estímulo a microcirculação (aumentando o aporte de elementos nutricionais associados ao aumento da velocidade mitótica, facilitando a multiplicação das células); formação de novos vasos a partir dos pré-existentes.
- 22. Oxigenoterapia hiperbárica: É uma modalidade terapêutica que consiste na oferta de oxigênio puro (FiO2 = 100%) em um ambiente pressurizado a um nível acima da pressão atmosférica. Baseado no seu efeito como terapêutica coadjuvante no tratamento das feridas de difícil cicatrização, notavelmente naquelas que se apresentam cronicamente hipóxicas. Ocorre aumento na pressão parcial de oxigênio no sangue arterial aumentando a oxigenação celular e quebrando o ciclo vicioso da isquemia.
- 23. Avaliação do Paciente: A avaliação do paciente com um ferimento deve ser realizada por uma equipe multidisciplinar (médico, enfermeira, assistente social, psicólogo e fisioterapeuta). A avaliação do fisioterapeuta além de avaliar amplitude de movimento ativo de todas as articulações, da mobilidade no leito, das transferências e da condição da marcha, deve-se também classificar os ferimentos presentes no corpo do paciente. O fisioterapeuta deve fazer uma avaliação completa, além de pesquisar fatores predisponentes as úlceras de pressão.
- 24. O tratamento deve envolver várias áreas importantes: • 1. controle dos distúrbios clínicos e nutricionais; • 2. controle das cargas teciduais; • 3. tratamento da úlcera; • 4. terapia tópica; • 5. controle de colônias bacterianas e de infecção; • 6. orientação ao paciente; • 7. debridamento periódico das regiões necrosadas e/ou fibrosadas; • 8. uso de cremes cicatrizantes e antibióticos; • 9. em caso de úlceras profundas, indicação de enxertos.
- 25. Geradores de Alta Freqüência: Aumenta a oxigenação celular, isso está associado à vasodilatação, e conseqüente aumento do fluxo sanguíneo, aumento assim o aporte de oxigênio por intermédio do sangue. Melhora o trofismo dérmico devido à ação bactericida do aparelho de alta freqüência, pois muitas vezes o trofismo da pele, relacionado a processos de regeneração tecidual, está prejudicado pela ação de bactérias. Age como antiinflamatório, tratando à inflamação ocorrida nos processos de reparo tecidual onde há solução de continuidade da pele, como em feridas abertas (úlceras, acne, etc.), pois é comum nesses casos a presença de germes e bactérias que acabam por dificultar a resolução do processo inflamatório.
- 26. Apesar dos efeitos positivos, o aparelho de alta freqüência não é indicado para o tratamento contra inflamação de estruturas internas do corpo como tendões, músculos e articulações, pois o mesmo não tem ação em profundidade. O aparelho de alta freqüência é altamente indicado ainda para tratamentos estéticos, sendo principalmente a acne, além de ferimentos com descontinuidade da pele como as úlceras de compressão. Algumas contra-indicações estão relacionadas à relação das ondas eletromagnéticas no organismo. Entre elas, a presença de marca-passo, gestantes, pacientes com distúrbios de sensibilidade, entre outros.
- 27. • Cirurgia plástica: fundamentos e arte. Rio de Janeiro: Medsi, 2004. 752 p. ISBN: 85-7199-379-3. • Fundamentos de enfermagem. Rio de Janeiro: Guanabara Koogan, 2008. 658 p. Titulo original: Fundamentals of nursing made incredibly easy. (Incrivelmente fácil) ISBN: 978-85-277-1355-9. • Fisioterapia dermato-funcional: fundamentos, recursos, patologias. 3. ed. rev. ampl. Barueri: Manole, 2004. 560 p. ISBN: 85-204-1244-0. • ABRAHÃO, G. S.; AMUL, S. B.; Soncino, C. Ação dos diferentes tipos de lasers de baixa potencia na cicatrização das úlceras de pressão. Ano 11. Edição n.87. Fevereiro de 2008.
