750-756
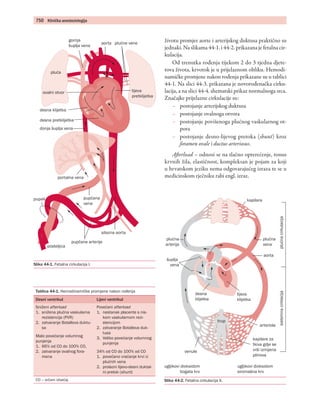
- 1. 750 Klinička anesteziologija životu promjer aorte i arterijskog duktusa praktično su jednaki. Na slikama 44-1. i 44-2. prikazana je fetalna cir kulacija. Od trenutka rođenja tijekom 2 do 3 tjedna djete tova života, krvotok je u prijelaznom obliku. Hemodi namičke promjene nakon rođenja prikazane su u tablici 44-1. Na slici 44-3. prikazana je novorođenačka cirku lacija, a na slici 44-4. shematski prikaz normalnoga srca. Značajke prijelazne cirkulacije su: –– postojanje arterijskog duktusa –– postojanje ovalnoga otvora –– postojanje povišenoga plućnog vaskularnog ot pora –– postojanje desno-lijevog pretoka (shunt) kroz foramen ovale i ductus arteriosus. Aft erload – odnosi se na tlačno opterećenje, tonus krvnih žila, elastičnost, kompleksan je pojam za koji u hrvatskom jeziku nema odgovarajućeg izraza te se u medicinskom rječniku rabi engl. izraz. lijeva pretklijetka plućne veneaorta gornja šuplja vena pluća ovalni otvor desna pretklijetka desna klijetka donja šuplja vena portalna vena pupčana vena pupak posteljica pupčane arterije silazna aorta Slika 44-1. Fetalna cirkulacija I. Slika 44-2. Fetalna cirkulacija II. Tablica 44-1. Hemodinamičke promjene nakon rođenja Desni ventrikul Lijevi ventrikul Sniženi afterload 1. snižena plućna vaskularna rezistencija (PVR) 2. zatvaranje Botallova duktu sa Malo povećanje volumnog punjenja 1. 66% od CO do 100% CO, 2. zatvaranje ovalnog fora mena Povećani afterload 1. nestanak placente s nis kom vaskularnom rezi stencijom 2. zatvaranje Botallova duk tusa 3. Veliko povećanje volumnog punjenja 34% od CO do 100% od CO 1. povećano vraćanje krvi iz plućnih vena 2. prolazni lijevo-desni duktal ni pretok (shunt) CO – srčani izbačaj kapilara plućna vena plućnacirkulacijasistemnacirklacija lijeva klijetka desna klijetka kapilare za tkiva gdje se vrši izmijena plinova arteriola ugljikovi dioksidom bogata krv venule šuplja vena plućna arterija ugljikovi dioksidom siromašna krv aorta trup
- 2. Anestezija u djece s urođenom srčanom grješkom 751 Kongenitalne srčane grješke podijeljene su u tri sku pine: –– s intrakardijalnim pretokom –– opstruktivne pogrješke –– kombinacija prve i druge skupine. Intrakardijalni pretok definira se kao izravna komu nikacija između sistemne i plućne cirkulacije. Veličina mimotoka mijenja se s vremenom, primijenom anes tezije te kirurškom manipulacijom srca, pluća i velikih krvnih žila. Podijeljeni su na: –– složeni pretok –– jednostavni pretok Slijedi prikaz podjele pretoka (shunt) u tablici 44-2. (složeni) i 44-3. (jednostavni). 44.4. Opći anesteziološki pristup Dječja kardijalna anestezija kontinuirano se razvija kao subspecijalizacija uz okolnosti neobičnoga fiziolo škog stanja. Veoma su rijetko u kliničkoj praksi bolesnici izloženi biološkim krajnostima kao za vrijeme kirurške korekcije kongenitalne srčane grješke, kad se bolesnici nerijetko hlade na 15–18 °C, učini hemodilucija s više od 50% izvanstaničnog volumena, a vrijeme totalnoga cirkulacijskog zastoja iznosi i više od 1 sata. Sposobnost Slika 44-3. Novorođenačka cirkulacija. Tablica 44-2. Složeni pretok Djelomična opstrukcija izlaza Potpuna opstrukcija izlaza 1. veličina pretoka i smjer jako fiksirani opstrukcijom, 2. pretok ovisi o PVR:SVR, 3. ušće i opstrukcija određuju gradijent tlaka Primjeri: tetralogija Fallot, VSD i stenoza plućne art., VSD s koar ktacijom aorte 1. veličina pretoka i smjer potpuno fiksirani 2. potpuni protok prolazi kroz pretok 3. gradijent tlaka ovisi o ušću Primjeri: trikuspidalna atrezija, mitralna atrezija, atrezija plućne arteri je, aortalna atrezija VSD – ventrikularni septalni defekt, komunikacija između lijeve i desne srčane komore; SVR – sistemni vaskularni otpor, PVR – plućni vaskularni otpor Tablica 44-3. Jednostavni pretoci Restriktivni pretoci (mala komunikacija) Nerestriktivni pretoci (velika komunikacija) Zajedničke srčane šupljine (kompletno mi ješanje) visoki gradijent tlaka neovisan PVR/SVR niski subjekt kontrole Primjeri: mali VSD, mali PDA, Blalockov pretok, mali ASD niski gradijent tlaka ovisan PVR/SVR česti subjekt kontrole Primjeri: veliki VSD, veliki PDA, veliki Watersto nov pretok bez gradijenta tlaka dvostrani pretok Qp/Qs potpuno ovisno od PVR i SVR Primjeri: jedan ventrikul, truncus arteriosus, jedan atrij ASD – atrijski septalni defekt, komunikacija između lijeve i desne pretkomore PDA – otvoreni Botallov duktus Qp/Qs – odnos protoka krvi plućne i sistemne cirkulacije. mozak pluća jetra aorta pupčana arterija pupak vanjska korotidna arterija donja šuplja vena zajednička korotidna arterija unutarnja korotidna arterija
- 3. 752 Klinička anesteziologija za anesteziološki postupak i njegovo vođenje unutar tih fiziološki ekstremnih uvjeta od vitalne je važnosti za sva koga dječjeg kardijalnog anesteziologa. Slika 44-4. Normalno srce. Tablica 44-4. Postupci u djece s kongenitalnom srčanom grje škom u koje je potrebna anestezija Kateterizacija srca: • dijagnostički • intervencijski Kirurški zahvati na otvorenom srcu: • palijativni • korektivni Kirurški zahvati na zatvorenom srcu: • palijativni • korektivni Reoperacije: rane • krvarenje/tamponada • ostatna grješka kasne • ostatna pogrješka • napredovanje bolesti • planirani drugi stadij korekcije Nekardiokirurški zahvati krv bogata kisikom krv siromasna kisikom AO – aorta PA – plućna arterija LA – lijeva pretklijetka RA – desna pretklijetka LV – lijeva klijetka RV – desna klijetka LV RV RA AO PA LA NORMALNO SRCE za pluća plućne vene iz pluća mitralna valvula aortalna valvula plućne valvule donja šuplja vena trikusp. valvula gornja šuplja vena Istodobno, potrebno je naglasiti da perioperacijsko vođenje tako zahtjevnog bolesnika iziskuje timski rad kirurga,anesteziologa,kardiologa,intenzivistaisrednjeg medicinskog kadra. Timski pristup osnova je uspješnog ishoda. U tablici 44-4. prikazani su postupci u djece s kongenitalnom srčanom grješkom, u koje je potrebna anestezija. 44.4.1. Prijeoperacijska procjena Prijeoperacijska procjena neobično je važna zbog odabira tehnike anesteziološkog postupka. Mora obu hvaćati: a) anamnestičke podatke (najčešće dobivene od rodi telja – osobne i obiteljske), opis simptoma, pridru žene anomalije, stupanj aktivnosti, način hranjenja, postojanje alergijskih reakcija, ako je bilo prethodnih anestezioloških postupaka kako ih je bolesnik pod nio, podložnost respiracijskim upalama, tijek trud noće, porođaj, Apgar-procjena nakon rođenja. b) fizikalni status – opće stanje, boja kože i sluznica, vitalni znakovi (frekvencija srca, auskultatorni nalaz
- 4. Anestezija u djece s urođenom srčanom grješkom 753 na plućima i srcu, kakvoća periferne pulsacije, posto janje ožiljaka od prethodnoga kirurškog zahvata) c) EKG d) rentgen srca i pluća e) laboratorijske pretrage f) ultrazvuk srca g) kateterizaciju srca h) određivanje potrebe u količini za krvi, krvnim pri pravcima i ostalim infuzijama i) premedikacija. 44.4.2. Premedikacija Lijekovi(dozaivrsta)kojiseprimjenjujuusvrhupre medikacijeoviseobolesnikovojdobi,tipusrčanegrješke, općem stanju, kao i o tradiciji anesteziološkog odjela. U novorođenčadi se u premedikaciji redovito primjenjuje atropin u dozi 0,02 mg/kg im. 30–40 minuta prije kirur škog zahvata. Primjena atropina obvezatna je u aneste ziji halotanom koji se danas sve manje primjenjuje, zbog njegova vagolitičkoga djelovanja. Atropin ima antisija logogno i antisekretorno djelovanje. Kontraindiciran je kod hiperpireksije, dehidracije i mukoviscidoze. U tablici 44-5. navedeni su sedativi – hipnotici koji se pre poručuju za premedikaciju. Od analgetika se može kombinirati sa sedativima morfin(0,1–0,2mg/kgim.)ilimeperidin2–3mg/kg,pri čemu treba paziti da se ne razvije respiracijska depresija. 44.4.3. Intraoperacijsko vođenje Neposredno nakon dolaska u operacijsku dvoranu u dobro premediciniranog bolesnika potrebno je započeti s nadzorom fizioloških funkcija. Standardni nadzor prije uvoda u anesteziju uključuje: a) EKG b) pulsnu oksimetriju c) kapnografiju d) prekordijalni stetoskop e) neinvazivno mjerenje sistemnoga tlaka. Odabir tehnike uvoda u anesteziju ovisi o stupnju srčanog oštećenja, tipu srčane grješke, kao i o stupnju sedacije postignutom premedikacijom. 1. Cijanoza – učinak anestetika na cijanotičnog bole snika ovisi o uzroku cijanoze: a) desno-lijevi pretok; tim bolesnicima potrebno je povećati protok krvi kroz pluća, tada postanu hemo dinamički kvalitetniji. Postoje tri različite skupine ovog tipa pretoka i svaki zahtijeva drugačije vođenje: –– s reaktivnom plućnom hipertenzijom (plućna vaskularnarezistencijamožesesmanjitihiperven tilacijom sa 100% kisika u inspiracijskoj smjesi i alkalozom ) –– s fiksiranom opstrukcijom desnoga izlaznog trak ta (promjena PVR-a imat će mali utjecaj na krvni protok kroz pluća pa će stoga infuzija prosta glandina E1 u dozi od 0,10 mg/kg/min održavati otvorenim ductus Botalli i protok kroz pluća do korekcije) –– s promjenjivom stenozom plućnoga izlaznog trakta (hipertrofija infundibula desnog ventri kula) može onemogućiti plućni protok za vrije me sistole pa u tom slučaju lijekovi s negativnim inotropnim učinkom mogu spriječiti spazam infundibula i povećati protok kroz pluća. b) mješovite grješke – općenito, taj tip srčane grješke praćen je izrazito visokim protokom kroz pluća pa nam je cilj održati ga u vrijednostima kakve je imao prije uvoda u anesteziju ili ga čak smanjiti. Takve je bolesnike potrebno ventilirati s najviše 50% kisika i održavati normalne ili blago povišene vrijednosti PaCO2. U suprotnom, dolazi do fenomena krađe, kad povećani protok kroz pluća rezultira smanjenim protokom na periferiji, što dovodi do hipoperfuzije vitalnih organa i sindroma niskoga minutnog volu mena srca. 2. Grješke s oslabljenom srčanom funkcijom – lijekovi koji uzrokuju dodatnu depresiju miokarda trebali bi se izbjegavati, prema potrebi već od vremena uvoda u anesteziju valja primijeniti inotropnu vazoaktivnu potporu, održavati normalne vrijednosti PaCO2 i koncentraciju kisika dostatnu za očekivanu perifernu saturaciju te primijeniti pozitivnu tlačnu ventilaciju. S posebnom pozornošću potrebno je titrirati lije kove koji se primjenjuju za uvod u anesteziju, što je od Tablica 44-5. Sedativi i hipnotici za premedikaciju djece s priro đenim srčanim grješkama Dob Vrsta lijeka Doza Način primjene 0–6 mj. 0 0 0 6–9 mj. pentobarbital 2–4 mg/kg na usta > midazolam pentobarbital 0,3–0,7 mg/ kg 4 mg/kg na usta
- 5. 754 Klinička anesteziologija veće važnosti od samog odabira tehnike. Široki spektar tehnika uvoda može se primijeniti bilo da se odabere inhalacijski (sevofl uran, izofl uran) bilo intravenski način (midazolam, fentanil, ketamin, tiopental, propofol). Za novorođenčad se ipak preporučuje indukcija opioidom i relaksatorom. Prije samog uvoda potrebno je imati u pripremi lijekove za eventualni reanimacijski postupak, i to: –– atropin 0,02 mg/kg –– kalcijev klorid 5–15 mg/kg –– adrenalin 0,05–10 mg/kg –– lidokain 1–5 mg/kg. S obzirom na veliki napredak učinjen u kirurškoj teh nici zbrinjavanja srčane grješke, tehnici vođenja izvan tjelesnoga krvotoka, kao i anesteziološkim spoznajama danas se uvodi pristup »rane ekstubacije – ekstubacije nastolu«neposrednonakonzavršenakirurškogzahvata. Preporučen anesteziološki protokol jest ovaj: a) Uvod u anesteziju –– midazolam 0,1 mg/kg iv. –– fentanil 5–15 mg/kg iv. –– pankuronij 0,15 mg/kg b) Održavanje anestezije Inhalacijski anestetik, ponoviti opioid i relaksator prije započinjanja izvantjelesnog krvotoka, a u slučaju duljeg trajanja aortalne stezaljke, svaki sat. Nakon odva janja od izvantjelesnoga krvotoka primijeniti samo inha lacijski anestetik i morfin u dozi od 0,1 mg/kg. c) Buđenje iz anestezije Neobično je važno učiniti neutralizaciju mišićnih blokatora pa se stoga primjenjuju neostigmin i atropin u uobičajenim dozama. Neposredno nakon uvodu u anesteziju pristupa se postavljanju dodatnoga invazivnog nadzora koji uključuje: 1. kontinuirano mjerenje sistemnoga arterijskog tla ka putem arterijske kanile postavljene u radijalnu ili femoralnu arteriju, 2. mjerenje središnjega venskog tlaka putem središnjega venskog katetera najčešće s više ulaza koji istodobno služi i za primjenu vazoaktivnih lijekova, 3. mjerenjetlakauplućnojarterijiitlakaulijevomatriju putem linija koje postavlja kirurg tijekom operacije, 4. mjerenje satne diureze, 5. mjerenje tjelesne temperature putem ezofagealne i rektalne temperaturne sonde. Kardijalna je anestezija nezamisliva bez primjene vazoaktivnepotporeperioperacijski,kaoiuranomposli jeoperacijskom tijeku. Uzroci su tome brojni, a uklju čujukontrakcijskusposobnostmiokardanakonvremena ishemije, kao i nove odnose tlačnog i volumnog optere ćenja. Vazoaktivna potpora primjenjuje se kontinuirano u infuziji preko perfuzijskih crpki. Danas su u primjeni sljedeći lijekovi i potrebno ih je odabrati i titrirati za sva kog bolesnika ponaosob: –– amrinon 0,75mg/kg(dozazasićenja), –– 5–10 mg/kg/min (doza održavanja) –– milrinon 0,5 mg/kg (doza zasićenja), –– 0,5–1 mg/kg/min (doza održavanja) –– dobutamin 2,5–10 mg/kg/min –– dopamin 2,5–15 mg/kg/min –– adrenalin 0,05–0,5 mg/kg/min –– izoproterenol 0,05–0,5 mg/kg/min –– nitroglicerin 0,05–7,0 mg/kg/min –– prostaglandin E1 0,05–0,4 mg/kg/min –– natrijev nitroprusid 0,05–8,0 mg/kg/min –– fentolamin 0,25–0,5 mg/kg/min –– fenilefrin 0,05–0,5 mg/kg/min. Već nakon odvajanja od izvantjelesnoga krvotoka donosi se procjena hoće li se u bolesnika moći i u dalj njem tijeku primijeniti anesteziološki protokol za ranu ekstubaciju ili će se anesteziolog odlučiti na dulje raz- doblje ovisnosti o stroju za ventilaciju pluća. Da bi se bolesnik ekstubirao na stolu ili barem unutar četiri sata nakon učinjenoga kirurškog zahvata, potrebno je zado voljiti ove kriterije: 1. na kraju zahvata budan bolesnik, 2. potpuno razgrađeni neuromišićni blokatori, 3. hemodinamička stabilnost bez prisutnosti aritmija, 4. tjelesna temperatura > ili = FiO2 < ili = 0,6 s dobrim plinskim analizama arterijske krvi, 5. diureza > ili = 1 mL/kg/h, 6. minimalna vazoaktivna potpora, 7. dostatna hemostaza, 8. dogovor i zajednička odluka kirurga i anesteziologa. Nakon završenoga kirurškog zahvata bolesnik se transportira u jedinicu intenzivnog liječenja. Tijekom transportaupripremimorajubitilijekovizareanimaciju, samošireći ambu-balon, maska, endotrahealni tubus, ako je dijete ekstubirano ili transportni ventilator, ako je dijete intubirano, potpuni nadzor vitalnih funkcija na transportnom monitoru.
- 6. Anestezija u djece s urođenom srčanom grješkom 755 Najčešći uzrok nemogućnosti ranog odvajanja od stroja za ventilaciju pluća jest sindrom niskog minutnog volumena srca – SNMVS, koji može biti posljedica broj nih čimbenika kojima je bolesnik izložen tijekom kirur škog zahvata uz primjenu izvantjelesnoga krvotoka. SNMVS se očituje uz ove hemodinamičke parametre: –– sistemni arterijski tlak je < 11,3 kPa (85 mm Hg) –– (vrijednost sistole) 8,7 kPa (65 mm Hg) –– tlak u lijevom atriju > 2,1 kPa (16 mm Hg) –– središnji venski tlak > 2,4 kPa (18 mm Hg) –– SvO2 < 60% ili > 85% –– tahikardija –– oligurija. Sindromniskoga minutnogvolumena srca kliničkise očituje hladnim okrajinama, slabo punjenim, jedva pal pabilnim perifernim pulsacijama, ubrzanim disanjem i poremećenim stanjem svijesti. Ovakvo teško hemodi namičko stanje može biti posljedica: –– povećanoga tlačnog opterećenja (povišeni siste mni ili plućni vaskularni otpor) –– slabostimiokarda(nedostatnorazvijenilioštećen tijekom kirurškog zahvata nedostatnom zaštitom otopinom za kardioplegiju, ozljedom koronarnih arterija) –– relativne bradikardije –– strukturnih abnormalnosti –– nedostatne kirurgije –– tamponade srca. Terapija sindroma niskoga minutnoga volumena (SNMVS) uključuje: –– kontrolu srčane frekvencije i ritma (farmakološki, s pomoću stimulatora rada srca) –– optimalizaciju volumnog opterećenja (održa vanje središnjega venskoga tlaka i tlaka u lijevoj pretkomori, za pojedinu korekciju normalnim vrijednostima) –– smanjivanje tlačnog opterećenja (primjena vazo dilatatora) –– poboljšanje snage kontrakcije miokarda (primje na inotropa u ranom poslijeoperacijskom tijeku) –– korekcija acido-baznoga statusa –– održavanje tjelesne temperature u normalnim vrijednostima –– praćenje i korekcija vrijednosti elektrolita (Ca2+ , Mg2+ , K+ ). Za procjenu ishoda u bolesnika i trenutačnoga kar dijalnog statusa potrebno je pratiti kretanje porasta ili pada laktata. Povišene vrijednosti (više od 4 mmol/L) u vremenu od 24 do 48 sati nakon kirurškog zahvata upu ćuju na lošu prognozu. Kao najčešći uzrok SNMVS - a nakon totalne korekcije prirođene srčane grješke u literaturi se navode plućne hipertenzivne krize. To je hemodinamičko sta nje kad je vrijednost tlaka u plućnoj arteriji (PAP) 2/3 sistemnog arterijskoga tlaka. Uzroci mogu biti brojni, no najčešće se navode: hipoksija, hiperkarbija, aci doza, hipoglikemija, hipotermija, aritmije i opstrukcija endotrahealnog tubusa ili iritacija njime. Prepozna li se takvo stanje, nužno je odmah započeti terapiju kako slijedi: –– hiperventilacija uz primjenu 100%-tnog kisika –– sedacija i relaksacija: diazepam 0,1 mg/kg iv.; fen tanil 2–10 mg/kg iv.; pankuronij 0,1 mg/kg iv.; MgSO4 0,05 mg/kg iv. –– bronhodilatatori: aminofilin i adrenalin –– vazodilatatori: nitroprusid, nitroglicerin –– prostaglandin E1 –– dušikov oksid. Kao jedan od najčešćih uzroka sindroma niskoga minutnog volumena srca navodi se poremećaj srčanog ritma. U dječjoj dobi riječ je o: –– sinusnoj tahikardiji, frekvencija je veća nego nor malno, a EKG uredan. Posljedica je anksioznosti, vrućice,boli,hipovolemije,hipoksijeilipromjena u acido-baznom statusu. Terapija ovisi o uzro čnom čimbeniku; –– supraventrikularnoj tahikardiji – brzi, regularni ritam, postoji unutarnji, povratni mehanizam. Ako je praćena hemodinamičkom nestabilnošću, indicirana je sinkrona kardioverzija – 1 i.j./kg, a uslučajuhemodinamičkestabilnosti,primjenjuju se digoksin i antiaritmici: prokainamid, amioda ron, esmolol, verapamil (ne u djece do prve go dine života). Slijede navedeni normalni brojevi otkucaja srca pre ma djetetovoj dobi: –– 0–3 mjeseca 100–200/min –– 6–12 mjeseci 100–170/min –– 1–3 godine 90–150/min –– 3–6 godine 80–130/min
- 7. 756 Klinička anesteziologija Literatura 1. Ballantyne JW. Tetralogia 1894;1:127-143. 2. Willius FA. Cardiac clinics: an unusually early description of so-cal led tetralogy of Fallot. Mayo Clin Proc 1948;23:316-332. 3. Steno N. Embryo monstro affinis Parisiis dissectus. Acta Hafenien sia 1673;1:300-303. 4. Frederick A. Hensley, Jr., Donald E. Martin. A Practical Approach to Cardiac Anesthesia – Second Edition, 1995. 5. Anthony C. Chang, Frank L. Hanley, Gil Wernovsky, David L. Wes sel. Pediatric Cardiac Intensive Care, 1998. 6. Greeley WJ. Pediatric Cardiac Anesthesia and Surgery: The Heart of the Matter, IARS 2003 Review Course Lectures, Supplement to Anesthesia and Analgesia, 36-43. 7. Todres DI, Fugate JH. Critical Care of Infants and Children, 1996. 8. Purdy ER, Boucek MM, Boucek RJ. Handbook of Cardiac Drugs. Second Edition, 1995.
