18
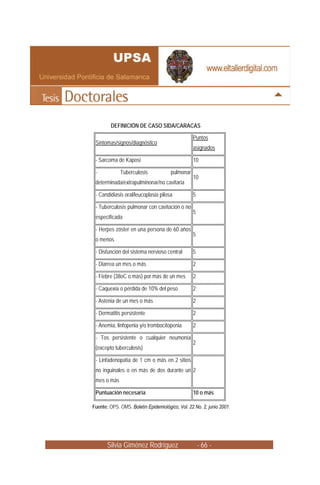
- 1. Silvia Giménez Rodríguez - 66 - DEFINICIÓN DE CASO SIDA/CARACAS Síntomas/signos/diagnóstico Puntos asignados - Sarcoma de Kaposi 10 - Tuberculosis pulmonar determinada/extrapulminonar/no cavitaria 10 - Candidiasis oral/leucoplasia pilosa 5 - Tuberculosis pulmonar con cavitación o no especificada 5 - Herpes zóster en una persona de 60 años o menos 5 - Disfunción del sistema nervioso central 5 - Diarrea un mes o más 2 - Fiebre (38oC o más) por más de un mes 2 - Caquexia o pérdida de 10% del peso 2 - Astenia de un mes o más 2 - Dermatitis persistente 2 - Anemia, linfopenia y/o trombocitopenia 2 - Tos persistente o cualquier neumonía (excepto tuberculosis) 2 - Linfadenopatia de 1 cm o más en 2 sitios no inguinales o en más de dos durante un mes o más 2 Puntuación necesaria 10 o más Fuente: OPS. OMS. Boletín Epidemiológico, Vol. 22 No. 2, junio 2001.
- 2. Silvia Giménez Rodríguez - 67 - 2.3. Tratamiento 2.3.1. Prevención Todos los profesionales médicos y autoridades competentes a escala internacional coinciden en la máxima de que el mejor tratamiento contra el SIDA es la prevención. Para llevarla a cabo es fundamental conocer cuáles son los mecanismos y vías de transmisión y así poder evitarlos. Sólo cuatro fluidos, la sangre, el semen, las secreciones vaginales y, en menor medida, la leche materna de las personas infectadas pueden llegar a tener una concentración suficiente de virus como para transmitirlo. Para que se produzca la infección es necesario que el VIH entre en el organismo en una cantidad suficiente, y ello únicamente se produce cuando estos fluidos entran en contacto con la sangre o mucosas (revestimiento del interior de la boca, vagina, pene y recto) de una persona. Las tradicionales vías de transmisión han sido: a través de sangre y hemoderivados infectados por el virus; a través de semen y fluidos vaginales infectados por el virus; a través de la leche materna. Al principio de la pandemia, se consideró que existían unos grupos de riesgo específicos donde el virus se localizaba de manera asidua: homosexuales, prostitutas, usuarios de drogas inyectadas. Posteriormente se les unió el colectivo de heterosexuales promiscuos. Con el paso de los años se observó que si bien es cierto que las vías de contagio que servían para establecer las estadísticas epidemiológicas de la infección eran: transmisión homo/bisexual, transmisión por vía parenteral (drogas inyectadas), transmisión por sangre y hemoderivados, transmisión por vía heterosexual y transmisión vertical de madre a hijo o perinatal, estas no estaban relacionadas con grupos de riesgo específicos, ya que cualquier persona desvinculada a ellos podría contraer el virus, por lo que se cambió la denominación de los “grupos de riesgo” por “prácticas de riesgo”. Ello, además de presentar mayor rigor científico en el criterio, evitaba el estigma generado desde un principio por la sociedad hacia esas personas pertenecientes a los denominados “grupos de riesgo”. Es por ello que hoy en día por ejemplo ya se empiece a hablar de prácticas sexuales de hombres con otros hombres, en vez de prácticas homosexuales. El estigma genera rechazo y éste marginación, siendo muy difícil, desde una situación de marginación, hacerse eco de las medidas preventivas y de tratamiento.
- 3. Silvia Giménez Rodríguez - 68 - Dicho lo anterior existen determinadas prácticas de riesgo para contraer el VIH y por ello evitables tal y como indica el Ministerio de Sanidad español en sus campañas de prevención.29 • Relaciones sexuales con penetración (anal, vaginal u oral) sin protección o preservativo. Cuando una persona presenta otras infecciones de transmisión sexual (como gonorrea, sífilis, herpes, etc.) el riesgo de infección por VIH aumenta. Cuantas más parejas sexuales se tengan, mayor es el riesgo de contagio por VIH u otras infecciones de transmisión sexual. • Uso compartido de jeringas, agujas, otro material de inyección o cualquier instrumento cortante que haya estado en contacto con sangre infectada. Igualmente, el VIH se puede transmitir al compartir los instrumentos que se usan para realizar tatuajes, la acupuntura, piercing, perforación de orejas, etc. Si ellos se encuentran infectados. • Una madre infectada por el VIH puede transmitir el virus a su futuro hijo/a, durante el embarazo, parto o lactancia. • La transfusión de sangre infectada fue en un principio una práctica de riesgo que estigmatizó en el mundo desarrollado a las personas con hemofilia. Tras la purificación del Factor VIII, protagonista de las transfusiones de sangre contaminadas, éstas dejan de ser una práctica de riesgo en esta parte del mundo. No se puede decir lo mismo de la mayor parte del mundo donde sigue siendo una práctica de riesgo vigente. • La exposición ocupacional al VIH. Se considera caso de infección por VIH de posible asociación a exposición ocupacional: “…aquel que no puede ser documentado como definido, en el que existe una historia de exposición ocupacional percutánea o mucocutánea a sangre o fluidos de un caso fuente (atendido) infectado con VIH o en un área geográfica de alta prevalencia, y se excluyen otros factores de riesgo”. (De Andrés, 2001:178) Así pues, las medidas de prevención indicadas por la OMS serán las siguientes: • Las prácticas sexuales seguras evitan la transmisión del VIH. Si se tienen relaciones sexuales con penetración, el uso correcto de preservativos es el método de prevención más seguro de la infección por VIH y otras enfermedades de transmisión sexual. 29 Campañas Plan Nacional de SIDA. Ministerio Sanidad y Consumo Gobierno de España.
- 4. Silvia Giménez Rodríguez - 69 - • Debe evitarse el consumo de drogas por vía intravenosa. Las personas que se inyectan las drogas deben usar siempre material de inyección estéril, o en caso contrario desinfectarlo previamente con lejía doméstica. Nunca se ha de compartir el equipo de inyección. • Las mujeres infectadas por el VIH deben evitar quedarse embarazadas. En caso de embarazo, pueden optar si lo desean por la interrupción voluntaria del mismo, acogiéndose a los supuestos legales reconocidos en cada país. En caso contrario, tienen la posibilidad de recibir tratamiento con antiretrovirales durante el embarazo, lo cual reduce en un 60% el riesgo de transmisión de la infección al feto. • Las madres infectadas deben evitar dar el pecho a su hijo/a, recurriendo a la lactancia artificial. • Existen recomendaciones para los profesionales de la salud al respecto tal como se indican en Anexo I. 2.3.2. Fármacos antivirales. 2.3.2.1. Zidovudina (AZT) Desde un punto de vista virológico los avances y descubrimientos se sucedieron de manera vertiginosa. Aunque inicialmente se consideró que el SIDA podría tratarse de una enfermedad producida por la ingesta de diversas sustancias, rápidamente quedó claramente demostrado que se trataba de una enfermedad infecciosa. La carrera de los laboratorios por encontrar el antídoto contra tan complejo virus no hacía más que comenzar. Luis Valenciano, delegado de la Wellcome en España en 1984 cuenta cómo la compañía sufría por aquel entonces tales presiones políticas que ordenó probar todos los medicamentos antivíricos que tenía en desarrollo. Los científicos ensayaron con cerca de mil moléculas que ni siquiera habían sido probadas en animales y ante su fracaso, la compañía probó con sustancias antitumorales, diseñadas para el tratamiento del cáncer. Se encontró un producto antitumoral que nunca se había anteriormente comercializado por carecer de ventajas terapéuticas sobre los existentes, el “609”, tal y como se conocía el producto, bautizado después como “Azidotimidina” o AZT. La viróloga Marty Saint Clair descubrió en un fin de semana de intenso trabajo cómo las células depositadas en dos placas Anterior Inicio Siguiente