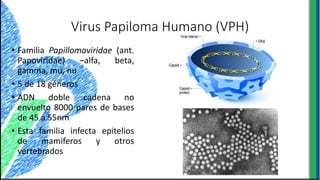
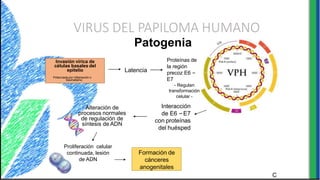
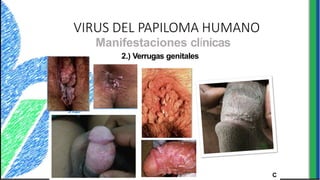
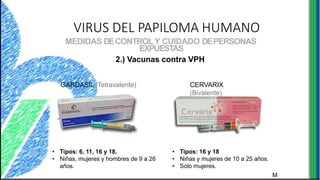
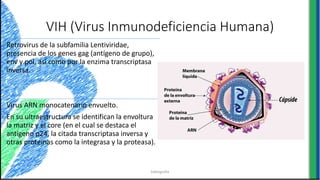
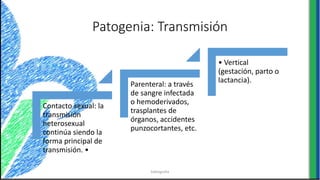
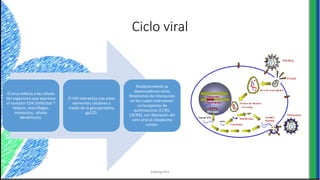
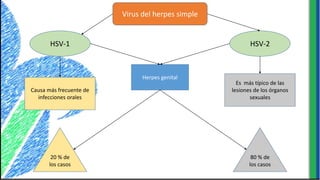
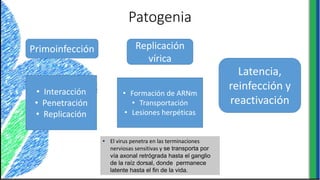
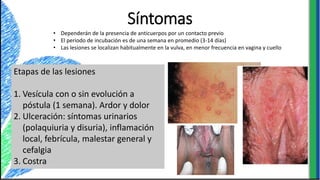
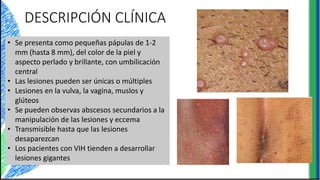
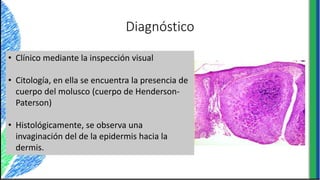
El documento proporciona información sobre varios virus que causan enfermedades ginecológicas, incluidos el virus del papiloma humano (VPH), el virus de la inmunodeficiencia humana (VIH), el virus del herpes simple y el virus del molusco contagioso. Describe la patogenia, manifestaciones clínicas, diagnóstico y tratamiento de cada enfermedad.