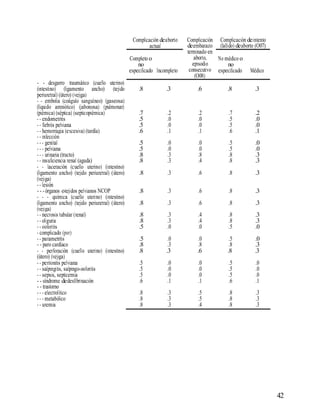
Este documento presenta una norma técnica para la interrupción voluntaria del embarazo en Colombia. Explica los antecedentes del aborto espontáneo, inducido e inseguro, y señala que cerca de la cuarta parte de los embarazos en Colombia terminan en aborto. Luego define los objetivos de proveer servicios de aborto seguros y de calidad, y describe los procedimientos quirúrgicos y médicos para realizar un aborto, así como el seguimiento posterior. El documento provee una guía para el personal médico sobre cómo lle





































![38
.5 Completo ono especificado, complicadoconinfección genital ypelviana
Conafecciones enO08.0
.6 Completo ono especificado, complicadopor hemorragiaexcesivao tardía
Conafecciones enO08.1
.7 Completo ono especificado, complicadopor embolia
Conafecciones enO08.2
.8 Completo ono especificado, conotrascomplicacionesespecificadasylasno
especificadas
Conafecciones enO08.3-O08.9
.9 Completo ono especificado, sincomplicación
O03 Abortoespontáneo
[Ver cuartocarácter antesde O03]
O04 Abortomédico
[Ver cuartocarácter antesde O03]
Incluye: abortoterapéutico
Terminacióndel embarazo:
• legal
• terapéutico
O05 Otroaborto
[Ver cuartocarácter antesde O03]
O06 Abortonoespecificado
[Ver cuartocarácter antesde O03]
Incluye: AbortoinducidoSAI
O07 Intentofallidode aborto
Incluye: fracaso del intentodelainduccióndel aborto
Excluye: abortoincompleto(O03-O06)
O07.0 Falladela inducciónmédicadel aborto, complicado por infección genital y
pelviana
Conafecciones enO08.0
O07.1 Falladela inducciónmédicadel aborto, complicado por hemorragiaexcesiva o
tardía
Conafecciones enO08.1](https://image.slidesharecdn.com/abortonormatenica-140810172509-phpapp01/85/Aborto-norma-tenica-39-320.jpg)