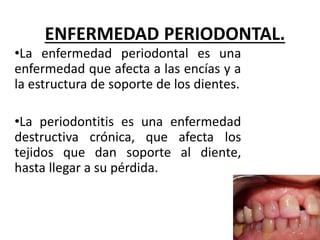
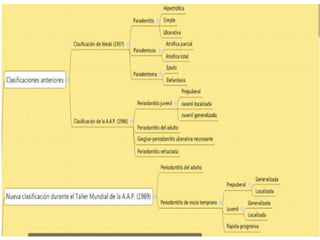
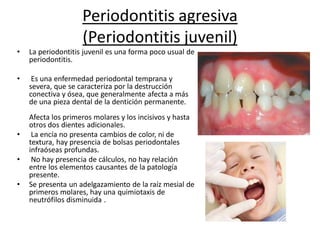
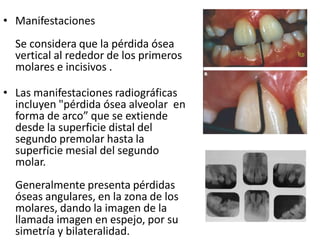
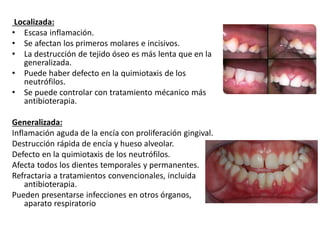
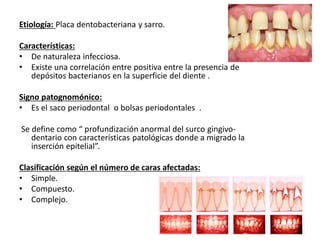
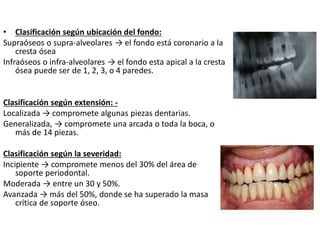
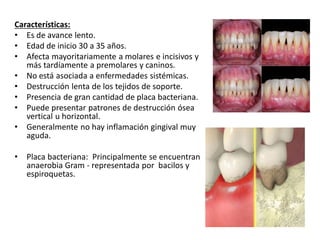
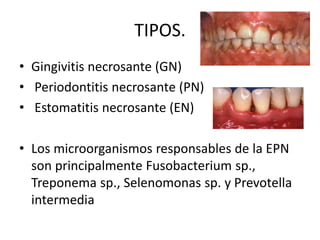
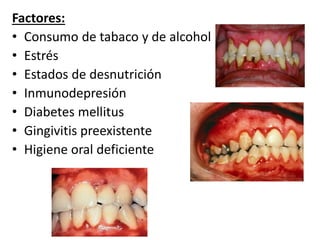
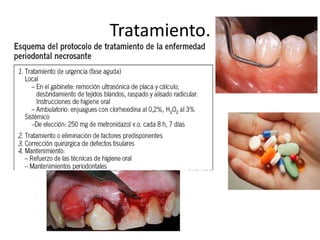
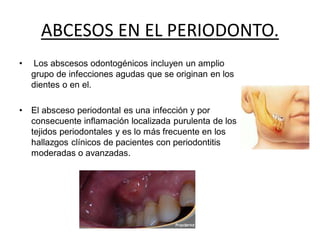
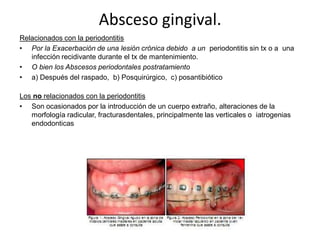
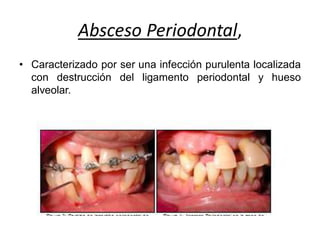
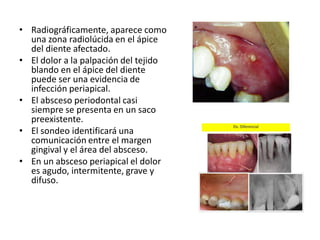
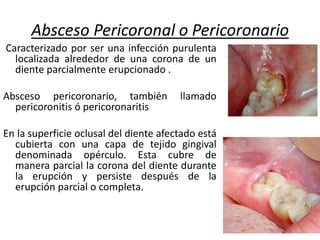
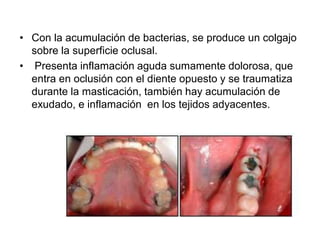
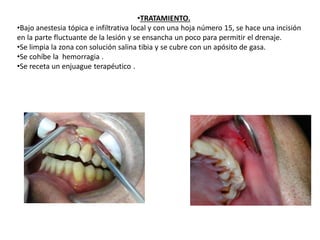
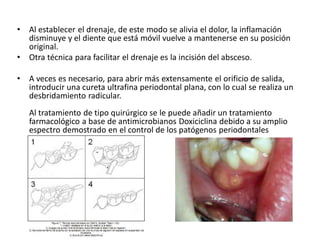
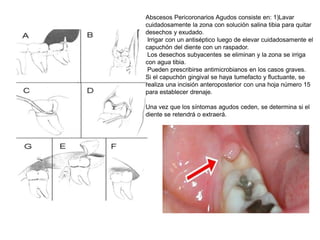
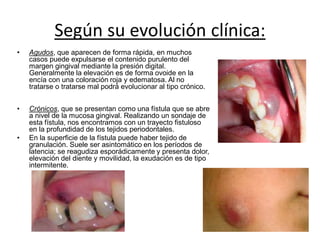
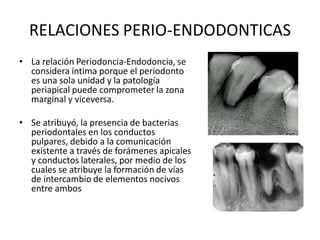
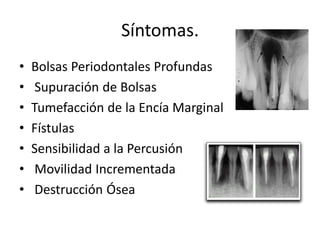
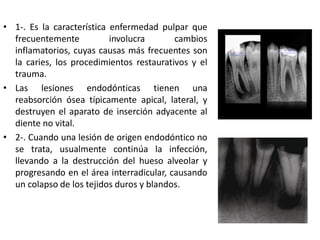
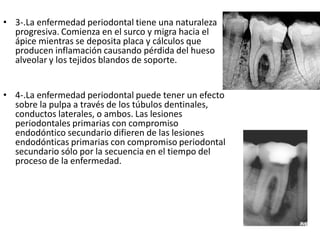
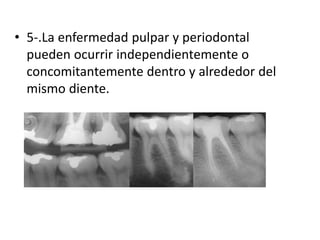
Este documento describe diferentes tipos de enfermedades periodontales como la periodontitis crónica, la periodontitis agresiva, la enfermedad periodontal necrosante y la gingivitis ulceronecrosante. También explica los abscesos periodontales, incluyendo su presentación clínica, factores etiológicos y tratamiento quirúrgico para aliviar el dolor y facilitar el drenaje.