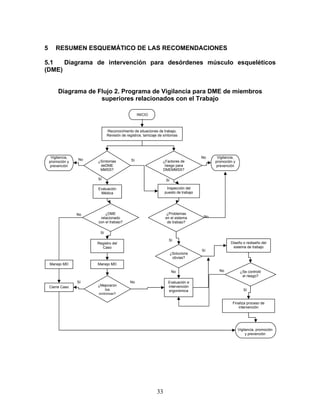
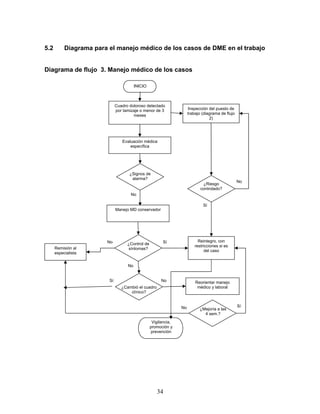
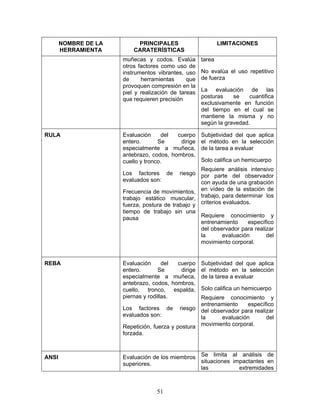
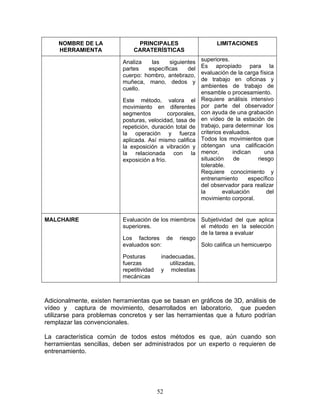
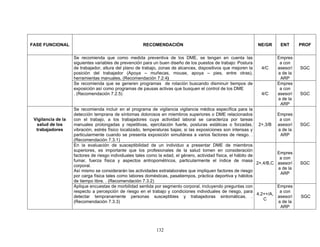
Esta guía presenta recomendaciones para el manejo integral de tres desórdenes musculoesqueléticos relacionados con movimientos repetitivos de miembros superiores: síndrome de túnel carpiano, epicondilitis y enfermedad de De Quervain. La guía fue desarrollada mediante una revisión exhaustiva de la literatura y validada por expertos. Incluye información sobre prevención, diagnóstico, tratamiento y rehabilitación de estos desórdenes con el fin de mejorar la atención de trabajadores expuest