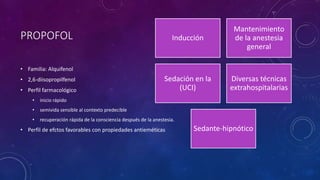
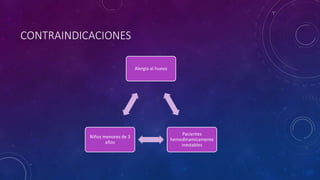
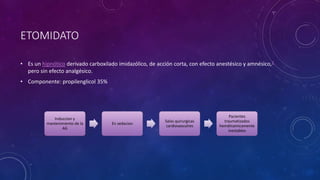
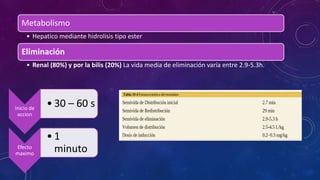
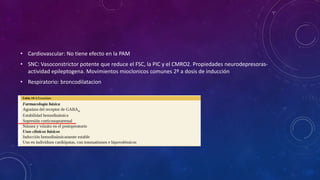
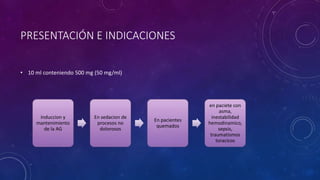
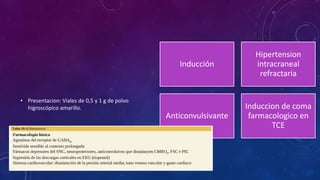
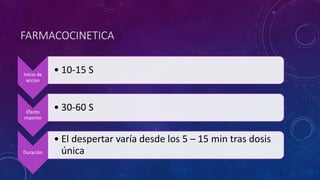
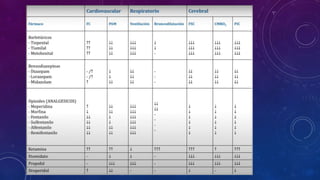
Este documento resume las propiedades y usos de varios inductores anestésicos comunes. Explica que la propofol tiene un inicio y recuperación rápidos, mientras que el etomidato y tiopental se usan para inducciones en pacientes inestables. La ketamina mantiene la función respiratoria y se usa en asma y quemados. Todos pueden causar efectos secundarios como hipotensión, pero la propofol tiene el perfil más favorable.