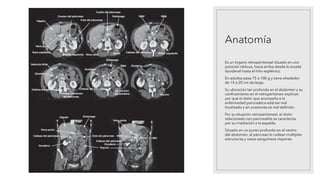
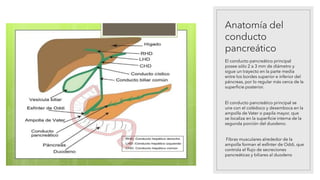
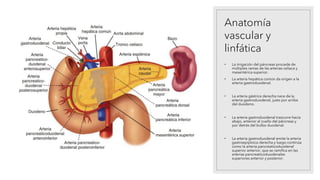
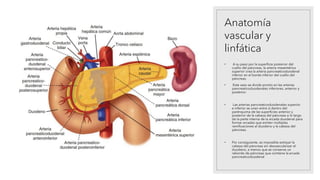
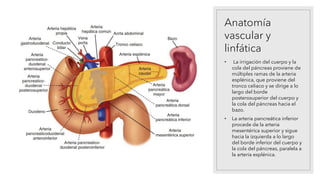
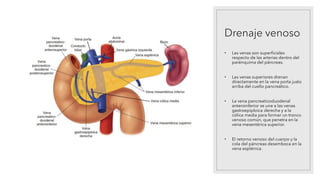
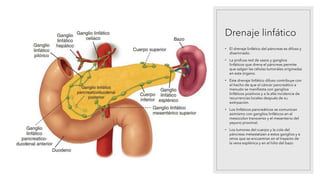
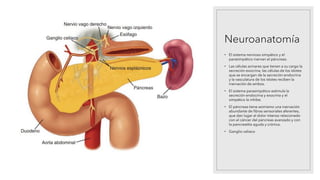
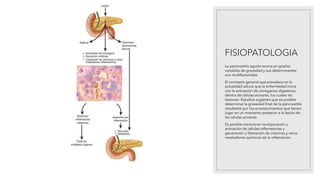
La pancreatitis aguda es una inflamación del páncreas que puede variar en gravedad y se caracteriza por la posibilidad de complicaciones locales y sistémicas. Las causas más comunes son los cálculos biliares y el consumo excesivo de alcohol, que representan el 80% de los casos. El diagnóstico se basa en la presencia de dolor abdominal agudo y la elevación de amilasa o lipasa séricas, siendo necesaria la imagenología solo si no se cumplen estos criterios.