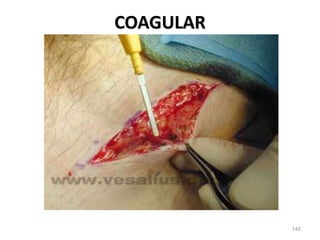
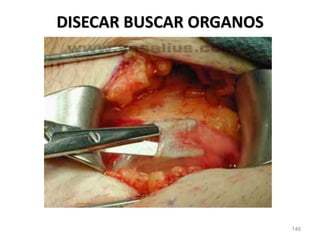
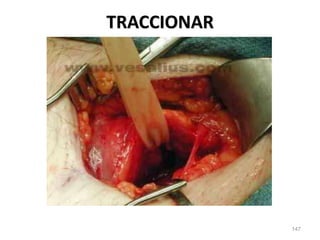
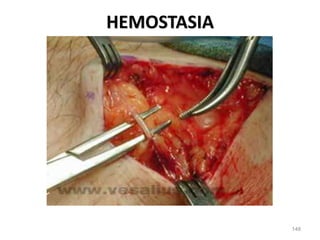
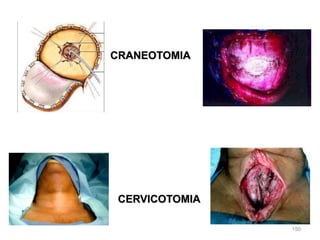
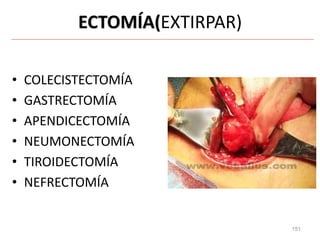
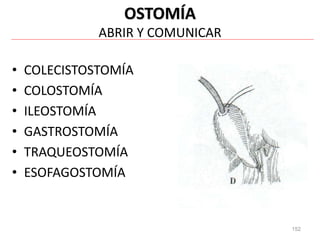
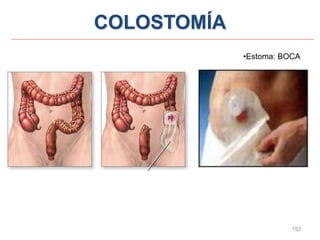
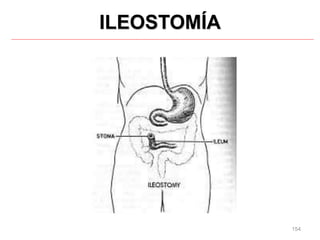
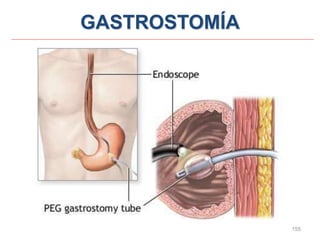
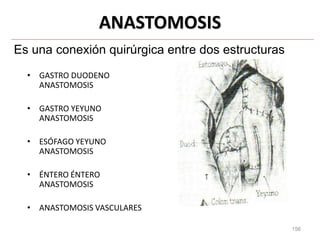
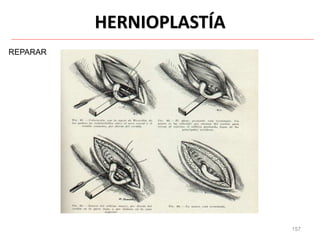
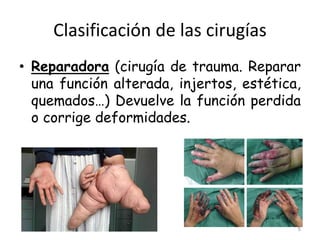
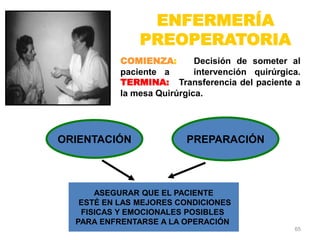
Este documento clasifica las cirugías de acuerdo a su propósito (diagnóstico, curativo, reparador, paliativo, estético), tiempo (opcional, electiva, programada, urgencia inmediata/mediata), extensión (mayor, menor), localización (externas, internas) y riesgo para el paciente (clase I a VI). También describe los efectos fisiológicos comunes de una cirugía y los cuidados de enfermería necesarios en la etapa preoperatoria como preparar al paciente a través de valoraciones,


























































































![105
PRESION ARTERIAL MEDIA
La PAM se considera como la presión de perfusión de los
órganos corporales. Se cree que una PAM mayor a 60 mmHg
es suficiente para mantener los órganos de la persona
promedio. Se considera normal un valor entre 70-89 mmHg la
presión diastólica y de 110-139 mmHg la presión sistólica.[5] Si
la PAM cae de este valor por un tiempo considerable, el
órgano blanco no recibirá el suficiente riego sanguíneo y se
volverá isquémico.
Por encima de 140 mmHg se produce edema vasogénico y por debajo de 60 mmHg se
produce isquemia.[3]](https://image.slidesharecdn.com/materiaprueba1medqx07abril2021-230409210251-7feaa3fc/85/TECNICAS-QX-105-320.jpg)