Presentación (1).pdf
- 2. ¿Qué es el aparato reproductor femenino? • El aparato reproductor femenino es el que se encuentra en el cuerpo de una mujer con el propósito de tener hijos. El aparato reproductor femenino comprende tanto los órganos genitales externos (fuera del cuerpo) como los órganos genitales internos (dentro del cuerpo).
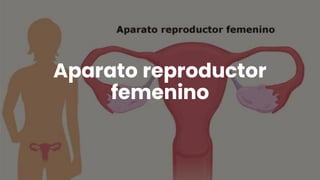
- 3. • Los órganos genitales externos femeninos son: • Labios: dos juegos de pliegues cutáneos que cubren la abertura de la vagina • Clítoris: órgano donde se unen los labios y que produce placer durante las relaciones sexuales • Abertura a la vagina • No todos sus genitales externos son su "vagina". La vagina es realmente solo el canal del parto. • Los órganos genitales internos femeninos son: • Vagina: canal del parto • Útero (matriz): el órgano interno donde el feto crece y se desarrolla antes del nacimiento • Cuello uterino: es el extremo grueso y redondo del útero, que tiene una abertura para que salga la sangre menstrual y para que nazca un bebé • Ovarios: un par de órganos que producen óvulos y hormonas femeninas como los estrógenos • Trompas de Falopio: los conductos a través de los que pasan los óvulos para ir desde los ovarios hasta el útero
- 5. • Anatomía del aparato reproductor femenino. Los órganos del aparato reproductor femenino incluyen el útero, los ovarios, las trompas de Falopio, el cuello uterino y la vagina. El útero tiene una capa muscular externa (miometrio) y un revestimiento interno (endometrio).
- 6. • El sistema reproductor femenino consta de ovarios, tubas uterinas (trompas de Falopio), útero, vagina y genitales externos. El desarrollo de estos órganos es incompleto durante alrededor de los primeros 10 años de vida y durante la adolescencia ocurre el desarrollo sexual y aparece la primera menstruación (menarca). Ocurren cambios cíclicos durante todo el período reproductor y un ciclo promedio dura aproximadamente 28 días; tales ciclos cesan aproximadamente en la quinta década de la vida (menopausia), momento en el cual los órganos de la reproducción se tornan atróficos. • OVARIOS • Los ovarios son los órganos sexuales femeninos primarios porque producen huevos (óvulos u ovocitos) y hormonas sexuales (p. ej., estrógeno). Los ovarios están situados dentro de la cavidad pélvica.
- 7. • Trompas de Falopio. Su función es transportar el óvulo maduro al útero. En ellas se da la fecundación del óvulo. Miden aproximadamente 10 cm de longitud y se encuentran sostenidas por un ligamento el cual permite que se extiendan. Contiene fimbrias, especie de filamentos que les permite adherirse al ovario. • Útero. También conocido como matriz, es un órgano hueco en forma de pera constituido por gruesas paredes musculares. El fondo uterino mide 6.5 X 5 cm, de las tres capas que lo componen, el endometrio es el que se prepara para recibir al óvulo fecundado, permitiendo su implantación, de no ocurrir, se desprende dando lugar a la menstruación. • Cérvix.Parte más fibrosa del cuerpo uterino; un extremo de él se proyecta hacia la vagina formando un puente que sirve de paso a los espermatozoides; durante el embarazo se cierra con un tapón mucoso impidiendo el paso de bacterias y material extraño que pueda afectar al producto. •
- 8. • Vagina. Tubo muscular capaz de dilatarse considerablemente, tiene una longitud aproximada de 7.5 cm, sus paredes en estado normal se encuentran en contacto y están constituidas por tejido eréctil que funciona ayudando a la dilatación y cierre del conducto vaginal. La lubricación que se presenta durante la excitación sexual, se debe a un proceso similar al de la sudación (sudor), su función es ayudar a la penetración del pene facilitando la ejecución del acto sexual. Con el nacimiento y la edad estos músculos se aflojan provocando una disminución de sensibilidad tanto para ella como para él, por lo que se recomienda ejercitar los músculos vaginales contrayendo el esfinter para contener la micción (orina). Entre más fortalecidos estén estos músculos, mayor será la respuesta y el placer sexual. • Himen. Es un pliegue del tejido conjuntivo que parcialmente cierra el orificio vaginal. Puede romperse por accidente o experimentación como por ejemplo la masturbación; por lo que un himen roto no constituye ninguna evidencia de virginidad, ya que existen casos en los que es tan flexible o plegable que puede realizarse el coito en repetidas ocasiones sin provocar su ruptura. • Vulva. Así se denomina a todo el sistema genital externo de una mujer y consta de las siguientes partes: • Monte de Venus. Compuesto por cojinetes de tejido graso y cubierto de vello, alberga terminaciones nerviosas las que al ser estimuladas por presión o peso pueden producir excitación sexual. • Labios mayores. Pliegues longitudinales que rodean la hendidura vulvar. • Labios menores. También son dos pliegues longitudinales muy vascularizados que se fusionan en su parte superior para formar el prepucio, piel que protege al glande del clítoris. • Clítoris. Pequeña estructura cilíndrica eréctil, que al igual que el pene contiene cuerpos cavernosos, que al ser estimulados se irrigan de sangre agrandándose considerablemente hasta doblar su tamaño. El glande contiene abundantes terminaciones nerviosas constituyendo la zona de mayor excitabilidad sexual en la mujer.
- 9. Ciclo menstrual • La menstruaciónes la descamacióndel revestimiento interno del útero (endometrio),que se acompaña de sangrado. Se produce aproximadamente en ciclos mensualesdurante los años fértiles de la vida de la mujer, excepto durante el embarazo. La menstruaciónempieza en la pubertad (con la menarquia)y cesa definitivamente con la menopausia. (La menopausia se define como 1 año después del último ciclo menstrual.) • Por definición, el primer día de sangrado se considera el comienzo de cada ciclo menstrual (día 1). El ciclo finaliza justo antes de la siguiente menstruación. Los ciclos menstruales normalesvaríanentre 24 y 38 días. Solo del 10 al 15% de las mujerestienen exactamente ciclos de 28 días, mientrasque como mínimo en el 20% de las mujereslos ciclos son irregulares,es decir, más largoso más cortos que el intervalo normal. Por lo general,los ciclos varían más y los intervalos entre los períodosson más prolongadosen los años inmediatamente posterioresal inicio de la menstruación(menarquia)y anterioresa la menopausia. • Normalmente,el sangrado menstrualdura de 4 a 8 días. La sangre perdida durante un ciclo menstrual oscila entre 44 y 75 cm3. Una compresa higiénica o un tampón, según el tipo, puede absorber unos 30 cm3 de sangre. La sangre menstrual,a diferencia de la sangre que brota de una herida, no forma coágulos a menosque el sangrado sea muy intenso. • Las hormonasregulanel ciclo menstrual. Las hormonasluteinizante y foliculoestimulante, producidaspor la hipófisis, promuevenla ovulacióny estimulan a los ovariospara producirestrógenos y progesterona. Los estrógenos y la progesterona estimulan el útero y las mamaspara prepararsepara una posible fecundación.
- 11. • El ciclo menstrual está regulado por la interacción compleja de hormonas: la hormona luteinizante, la hormona foliculoestimulante y las hormonas sexuales femeninas (estrógenos y progesterona).
- 13. • El ciclo menstrual tiene tres fases: • Folicular (antes de la liberación del óvulo) • Ovulatoria (liberación del huevo) • Lútea (después de la liberación del óvulo) • El ciclo menstrual comienza con una hemorragia (menstruación), que marca el primer día de la fase folicular. • Cuando se inicia la fase folicular, los niveles de estrógeno y progesterona son bajos. Como consecuencia, se produce la descomposición y el desprendimiento de las capas superiores del revestimiento uterino (endometrio) y tiene lugar la menstruación. En esta fase, el nivel de hormona foliculoestimulante aumenta ligeramente y estimula el desarrollo de varios folículos de los ovarios. (Los folículos son sacos llenos de líquido). Cada folículo contiene un óvulo. Más tarde en esta fase, a medida que la concentración de hormona foliculoestimulante va disminuyendo, por lo general solo un folículo sigue su desarrollo. Este folículo produce estrógenos. Los niveles de estrógenos aumentan de manera constante.
- 14. • Durante la fase lútea descienden las concentraciones de las hormonas luteinizante y foliculoestimulante. El folículo roto se cierra después de liberar el óvulo y forma el cuerpo lúteo, que produce progesterona. Durante la mayor parte de esta fase, la concentración de estrógenos es alta. La progesterona y los estrógenos provocan un mayor engrosamiento del endometrio, que se prepara para una posible fertilización. • Si el óvulo no se fertiliza, el cuerpo lúteo degenera y deja de producir progesterona, el nivel de estrógenos disminuye, se descomponen y desprenden las capas superiores del revestimiento, y sobreviene la menstruación (el inicio de un nuevo ciclo menstrual). • Si el óvulo es fecundado, el cuerpo lúteo continúa funcionando durante las etapas iniciales del embarazo. Ayuda a mantener el embarazo.
- 15. • Fase folicular • Esta fase folicular empieza el primer día de sangrado menstrual (día 1). No obstante, el acontecimiento principal de esta fase es el desarrollo de los folículos en los ovarios. (Los folículos son sacos llenos de líquido). • Al principio de la fase folicular, el revestimiento interno del útero (endometrio) está lleno de líquido y nutrientes destinados al futuro embrión. Si ningún óvulo ha sido fertilizado, los niveles de estrógenos y de progesteronason bajos. Como resultado, las capas superiores del endometrio se desprenden y sobreviene la menstruación. • En este momento, la hipófisis aumenta ligeramente su producción de hormona foliculoestimulante. Esta hormona estimula el crecimiento de 3 a 30 folículos. Cada folículo contiene un óvulo. Más tarde, en esta misma fase, a medida que los niveles de esta hormona disminuyen, solo uno de dichos folículos (llamado folículo dominante) continúa creciendo. Tras este proceso comienza la producción de estrógenos, y los demás folículos estimulados inician su descomposición. El aumento de los estrógenos también comienza a preparar el útero y estimula la producción de hormona luteinizante. • Por término medio, la fase folicular dura unos 13 o 14 días. De las tres fases, esta es la que puede variar más en duración. Tiende a ser más corta cerca de la menopausia. La fase acaba cuando el nivel de hormona luteinizante aumenta de modo muy acusado (pico). La subida culmina con la liberación del óvulo (ovulación) y marca el inicio de la fase siguiente.
- 16. • Fase ovulatoria • Esta fase ovulatoria comienza cuando se produce el pico de los niveles de hormona luteinizante. Esta hormona estimula el folículo dominante, que se aproxima a la superficie del ovario para finalmente romperse y liberar el óvulo. La cantidad de foliculoestimulante aumenta en menor grado. • La fase ovulatoria dura habitualmente entre 16 y 32 horas. Acaba con la liberación del óvulo, unas 10 a 12 horas después del aumento de la hormona luteinizante. El óvulo puede fertilizarse hasta un máximo de unas 12 horas después de su liberación. La menstruación es la descamación del revestimiento interno del útero (endometrio), que se acompaña de sangrado. Se produce aproximadamente en ciclos mensuales durante los años fértiles de la vida de la mujer, excepto durante el embarazo. La menstruación empieza en la pubertad (con la menarquia) y cesa definitivamente con la menopausia. (La menopausia se define como 1 año después del último ciclo menstrual.) • Por definición, el primer día de sangrado se considera el comienzo de cada ciclo menstrual (día 1). El ciclo finaliza justo antes de la siguiente menstruación. En cada ciclo, hay alrededor de 6 días en los que puede ocurrir el embarazo (la llamada ventana fértil). La ventana fértil generalmente comienza 5 días antes de la ovulación y termina 1 día después de la ovulación. El número real de días fértiles varía de un ciclo a otro y de una mujer a otra. • En torno al momento de la ovulación, algunas mujeres experimentan un leve dolor en uno de los lados de la región inferior del abdomen. Este dolor es conocido como «mittelschmerz» (literalmente, dolor de la mitad o del medio) o dolor pélvico intermenstrual. El dolor puede durar desde unos minutos hasta algunas horas, y es normal. • El dolor aparece por lo general en el mismo lado del ovario que libera el óvulo. Se desconoce la causa exacta del dolor, pero es probable que esté causado por el crecimiento del folículo o por la liberación de unas gotas de sangre en la ovulación. El dolor precede o sigue a la rotura del folículo y puede no estar presente en todos los ciclos.
- 18. Fase lútea • Esta fase lútea sigue a la ovulación, dura alrededor de 14 días (a menos que tenga lugar la fertilización) y finaliza justo antes del periodo menstrual. • En la fase lútea, el folículo roto se cierra después de liberar el óvulo y forma una estructura denominada cuerpo lúteo, que secreta progresivamente unacantidad mayor de progesterona. Laprogesteronaproducida por el cuerpo lúteo hace lo siguiente: • Preparaal útero por si se implanta un embrión • Hace que el endometrio se engrose y acumule líquido y nutrientes para alimentar a un posible embrión • Provocatambién el espesamiento de la mucosidad en el cuello uterino y dificulta la entrada de espermatozoides o bacterias en el útero • Provoca un ligero aumento de la temperatura corporal basal durante la fase lútea y hace que continúe elevada hasta que se inicie el periodo menstrual (este aumento de la temperatura se puede utilizar para estimar cuándo se ha producido la ovulación) Durante la mayor parte de la fase lútea, el nivel de estrógenos es alto. Los estrógenos también estimulan el engrosamiento del endometrio. • El aumento de los niveles de estrógenos y de progesterona hace que se dilaten los conductos Si no se fertiliza el óvulo, o si este, una vez fecundado, no se implanta, el cuerpo lúteo degenera tras 14 días, disminuyen los niveles de estrógenos y de progesterona, y comienza un nuevo ciclo menstrual. • Si se produce la implantación, las células que rodean al embrión en desarrollo comienzan a producir una hormona denominada gonadotropina coriónica humana. Esta hormona mantiene el cuerpo lúteo, que continúa produciendo progesterona hasta que el feto en crecimiento pueda producir sus propias hormonas. Las pruebas de embarazo se basan en la detección del aumento de la gonadotropina coriónica humana. • de las mamas. Como resultado, estas pueden aumentar de tamaño y volverse dolorosas al tacto. • Si no se fertiliza el óvulo, o si este, una vez fecundado, no se implanta, el cuerpo lúteo degenera tras 14 días, disminuyen los niveles de estrógenos y de progesterona, y comienza un nuevo ciclo menstrual. • Si se produce la implantación, las células que rodean al embrión en desarrollo comienzan a producir una hormona denominada gonadotropina coriónica humana. Esta hormona mantiene el cuerpo lúteo, que continúa produciendo progesterona hasta que el feto en crecimiento pueda producir sus propias hormonas. Las pruebas de embarazo se basan en la detección del aumento de la gonadotropina coriónica humana.
- 19. hipófisis y hipotálamo • La hipófisis (glándula pituitaria) es una glándula del tamaño de un guisante que se aloja en el interior de una estructura ósea denominada silla turca, en la base del cerebro. La silla turca protege la hipófisis, pero deja muy poco espacio para su expansión. • La hipófisis regula la actividad de la mayor parte de las demás glándulas endocrinas y, por tanto, en ocasiones recibe el nombre de glándula maestra. • A su vez, el hipotálamo, una región del cerebro situada justo encima de la hipófisis, controla gran parte de la actividad de esta última. El hipotálamo o la hipófisis determinan la cantidad de estimulación que necesitan las glándulas sobre las que actúan mediante las concentraciones de las hormonas producidas por las glándulas que están bajo el control de la hipófisis (glándulas de actuación).
- 20. Hormonas del lóbulo anterior • El lóbulo anterior de la hipófisis produce y libera (secreta) seis hormonas fundamentales: • La hormona adrenocorticotrófica (ACTH), por sus siglas en inglés, también llamada corticotropina, que estimula la producción de cortisol y de otras hormonas por parte de las glándulas suprarrenales • Las hormonas foliculoestimulante (folitropina)y luteinizante (las gonadotropinas), que estimulan la producción de esperma por los testículos, de óvulos por los ovarios y de hormonas sexuales (testosterona y estrógenos) por los órganos sexuales • La hormona del crecimiento (somatotropina), que regula el crecimiento y el desarrollo físico y determina en gran medida la forma del cuerpo al estimular la formación de los músculos y reducir el tejido graso • La prolactina, que estimula la producción de leche por las glándulas mamarias • La hormona estimulante del tiroides (TSH o tirotropina), que estimula la producción de hormonas por la glándula tiroidea • El lóbulo anterior también produce otras hormonas, incluida la responsable de la pigmentación oscura de la piel (hormona estimulante de los melanocitos beta) y las que inhiben la sensación de dolor (encefalinas y endorfinas) y ayudan a controlar el sistema inmunitario (endorfinas).