Aparato Genital.pptx
- 2. A p a r a t o G e n i t a l La mayoría de las especies tienen dos sexos: masculino y femenino. Cada sexo cuenta con su propio sistema reproductor, la estructura y la forma son diferentes, pero ambos están diseñados específicamente para producir, nutrir y transportar el óvulo (o huevo) o el espermatozoide Msp Vilma Álvarez
- 3. Existe la falsa impresión de que los órganos sexuales son únicos órganos implicados. Sin embargo, la respuesta sexual humana no esta restringida a unos cuantos órganos particulares, sino que es una respuesta del cuerpo entero. Así la boca y la piel, por ejemplo, son órganos también "sexuales" porque transmiten y reciben estímulo sexual.
- 4. Los seres humanos, al igual que otros organismos, trasmitimos algunas de nuestras características a la siguiente generación. Lo hacemos a través de los genes, los portadores especiales de los rasgos humano El Aparato Urogenital comprende una serie de órganos que teniendo un origen embriológico común, van a diferenciarse en sistema urinario y sistema genital con funciones diferentes pero que comparten estrechas relaciones anatómicas. El aparato urinario consiste en un grupo de órganos y conductos que filtran desde la sangre productos de desecho del metabolismo y los eliminan hacia el exterior. El aparato reproductor, está formado por la gónada y una serie de conductos que transportan a los gametos, además de los órganos de la copulación. La superposición anatómica de ambos sistemas es especialmente evidente en el hombre, dónde los órganos urinarios y genitales utilizan una estructura, la uretra, como vía de vaciamiento de sus productos. En la mujer, esta convergencia ocurre a nivel del vestíbulo vaginal.
- 5. Los conductos urinarios y genitales presentan una disposición estratificada, con una túnica interna mucosa, una capa media de músculo liso y una capa externa fibroserosa. aparato reproductor: Conjunto de tejidos, glándulas y órganos que participan en la procreación (tener hijos). En la mujer, abarca los ovarios, las trompas de Falopio, el útero, el cuello uterino y la vagina. En el hombre, abarca la próstata, los testículos y el pene. También se llama aparato genital y sistema reproductor.
- 6. Anatomía de los órganos del aparato reproductor femenino incluyen el útero, los ovarios, las trompas de Falopio, el cuello uterino y la vagina. El útero tiene una capa muscular externa (miometrio) y un revestimiento interno (endometrio). Anatomía del aparato reproductor y urinario masculino en la que se muestran la próstata, los testículos, la vejiga y otros órganos.
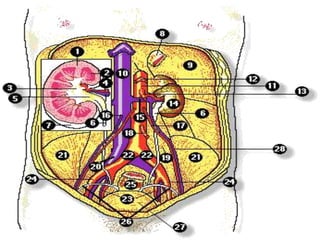
- 15. Estos órganos se localizan dentro de la cavidad pélvica, lo que les confiere protección y son:
- 17. • alojar al pene durante el coito:. • transportar la menstruación hacia el exterior: durante la regla, la sangre y los restos del endometrio y el óvulo degenerados pasarán del útero a la vagina y desde aquí al exterior. • permitir la salida del bebé en el parto: al momento del parto, normalmente hay glándulas en el cuerpo que liberan hormonas que hacen que tanto el orificio vaginal como la vagina se dilaten y esto permita el nacimiento del bebé.. Vagina : es un órgano tubular, fibromuscular que se ubica entre la vulva y el cuello uterino, y termina en los fondos de saco alrededor del cuello del útero. Sus paredes son elásticas hasta tal punto que pueden abrirse lo suficiente como para dejar que pase el bebé para nacer al momento del parto. La vagina posee tres funciones básicas muy importantes:
- 18. Útero Entre ambos orificios corre un canal cuya superficie presenta pliegues que determinan la formación de criptas o reservorios, donde se produce el moco cervical y pueden almacenarse los espermatozoides o gametos masculinos. Presenta una parte superior ancha que corresponde al cuerpo uterino en cuya cavidad interior se anida y desarrolla el embrión; y una parte inferior angosta o cuello del útero, que tiene forma cilíndrica y mide aproximadamente 2 a 3 cm. de largo. Es un órgano hueco, piriforme. La superficie interior del cuello limita con un orificio interno que mira a la cavidad uterina y uno externo que mira a la vagina.
- 19. Ú T E R o El útero está formado por diferentes estructuras como son: preparados para crecer durante todas las etapas del embarazo, albergando a un nuevo ser humano, y, al mismo tiempo, para volver a su estado inicial tras el parto. El cérvix o cuello uterino, donde se almacena el endometrio. las trompas de Falopio, por las que viaja el óvulo, encontrándose con el espermatozoide. los ovarios, encargados de producir los óvulos. los ligamentos, encargados de dar soporte. Las funciones principales del útero son la producción de óvulos, la producción de hormonas, estrógeno y progesterona y, el embarazo. Una mujer puede tener hasta 500 sangrados a lo largo de su vida, ya que durante, aproximadamente, 40 años produce óvulos. Acabado este período comienza la última etapa, la menopausia.
- 20. Los ovarios están situados a cada lado de la pelvis.; son blancos, ligeramente nudosos y del tamaño de una uva. • Son la fuente de los óvulos y de las hormonas, estrógeno y progesterona, controladoras del ciclo menstrual. • Esto los convierte en órganos sumamente importantes. • Ovarios: son los órganos primarios del sistema reproductor. En su interior se localizan las células sexuales femeninas llamadas ovocitos. • Cada mes un óvulo es liberado de uno de los dos ovarios a través de un proceso conocido como ovulación. • Esto sucede alrededor del día 14 del ciclo menstrual. • El óvulo entra en la trompa de Falopio correspondiente, una estructura delicada unida al útero, dónde se debe reunir con el esperma si se ha tenido una relación sexual, para comenzar un embarazo. • La mujer nace sin los órganos sexuales desarrollados completamente. • En la pubertad, van madurando progresivamente hasta liberar el primer óvulo. • Desde este momento liberan uno cada mes de su vida hasta la menopausia. Trompas de Falopio y ovarios Las trompas de Falopio: Transportan los ovocitos desde los ovarios al útero y permiten el paso de los espermatozoides hasta el sitio de la fecundación.
- 21. Los ovarios, contendores de óvulos, están situados a cada lado del útero, conectados a este por las trompas de Falopio. Producen estrógeno y progesterona, hormonas que controlan el ciclo menstrual.
- 22. Genitales externos de la mujer
- 23. GENITALES MASCULINOS Se encuentran constituídos por un conjunto de órganos alojados en la cavidad pelviana (internos) y en la región perineal (externos).
- 24. Escroto : es un saco de piel en cuyo interior se alojan los testículos, epidídimos y la porción inicial de los conductos deferentes con sus vasos y nervios correspondientes. Testículos : o gónadas masculinas, son los órganos que producen los espermatozoides o gametos masculinos, miden 4,5 cm. de longitud, 3 cm. de ancho y 2,5 cm. de espesor. En su interior cuentan con aproximadamente 250 lobulillos o compartimentos, cada uno de los cuales poseen 2 a 4 tubos o conductos seminíferos, en cuyo interior se forman los espermatozoides. Epidídimo : es un órgano que funciona como cámara de maduración, y como seleccionador espermático. La porción distal del epidídimo o cola continúa con el conducto deferente. Conducto Deferente : es un fino conducto de paredes resistentes que realiza un recorrido de alrededor de 40 cm. Vesículas Seminales : son 2 órganos saculares, huecos ubicados fuera de las ampollas deferentes, en cuyo interior se fabrica el 60% del líquido seminal. Conductos Eyaculadores : forman parte de las vías espermáticas, desembocan en la porción alta de la uretra. Próstata : es una formación glandular que está ubicada por debajo de la vejiga, mide alrededor de 3 cm. Engloba en su interior los conductos eyaculadores y la uretra prostática, en ella se produce parte del líquido seminal. Glándulas de Cowper : son dos pequeñas formaciones que se encuentran situadas a los lados de la uretra por debajo de la próstata, también contribuyen con el líquido seminal.
- 25. Uretra : es un largo conducto que constituye una vía común con el aparato urinario. Pene : órgano de la copulación en el varón. Tiene una extremidad terminal que se denomina glande en cuyo vértice se abre el meato uretral. Internamente el pene está constituido por tres masas cilíndricas de tejido eréctil, los cuerpos cavernosos y el cuerpo esponjoso con sus envolturas. Los cuerpos cavernosos son estructuras pares que recorren longitudinalmente al pene, fusionándose en la línea media y dejan un canal inferior que es ocupado por el cuerpo esponjoso.
- 26. ¿Qué son los riesgos para el sistema reproductivo? Los riesgos para el sistema reproductivo son sustancias que pueden afectar la salud reproductiva de mujeres y hombres. También incluyen sustancias que afectan la capacidad delas personas de tener hijos sanos. Estas sustancias pueden ser químicas, físicas o biológicas. Algunos tipos comunes incluyen: Alcohol Químicos como pesticidas Tabaco Drogas legales e ilegales Metales como el plomo y el mercurio Radiación Algunos virus Se puede exponer a estos riesgos a través del contacto con la piel, la respiración o tragarlos. Esto puede ocurrir en cualquier parte, pero es más común en el lugar de trabajo o en el hogar.
- 27. ¿Cuáles son los efectos de los riesgos para el sistema reproductivo? • Los posibles efectos en la salud de los riesgos para el sistema reproductivo incluyen fertilidad, pérdida del embarazo, defectos congénitos y trastornos del desarrollo en niños. El tipo de efectos en la salud y qué tan serios son dependen de muchos factores, como: • El tipo de sustancia • La cantidad a la que estuvo expuesto • Cuánto y cuán seguido estuvo expuesto • Cómo reaccionó a la sustancia • ¿Cómo los riesgos para el sistema reproductivo afectan a los hombres? • Una sustancia puede afectar los espermatozoides en los hombres, ya sea la cantidad, su forma o cómo nadan. También puede dañar su ADN. Puede que no sea capaz de fecundar el óvulo, o que cause problemas con el desarrollo del feto.
- 28. ¿Cómo los riesgos para el sistema reproductivo afectan a las mujeres? • Para la mujer, una sustancia riesgosa para el sistema reproductivo puede afectar su ciclo menstrual. Puede causar un desequilibrio hormonal, lo que puede aumentar el riesgo de enfermedades como la osteoporosis, enfermedad cardiaca y ciertos tipos de cáncer. También puede afectar la capacidad de una mujer de quedar embarazada. • Una mujer expuesta a estos riesgos durante el embarazo puede tener diferentes efectos, dependiendo de cuándo estuvo expuesta. Durante los primeros 3 meses de gestación, puede causar defectos congénitos o pérdida del embarazo. Durante los últimos 6 meses de gestación, puede retrasar el crecimiento del feto, afectar el desarrollo de su cerebro o llevar a trabajo de parto prematuro.
- 29. ¿Cómo se pueden evitar los riesgos para el sistema reproductivo? • Para intentar evitar peligros reproductivos: • Evite el alcohol y las drogas ilegales durante el embarazo • Si fuma, trate de dejarlo. Y si no fuma, no empiece a fumar • Tome precauciones si está utilizando productos químicos domésticos o pesticidas • Use buena higiene, incluyendo lavado de manos • Si hay riesgos en su trabajo, asegúrese de seguir prácticas y procedimientos de trabajo seguros
- 30. Importante Trayectoria del liquido seminal desde el sitio que se forma en las gónadas hasta el exterior: Son los testículos el sitio del escroto donde se produce el semen. El epidídimo es una estructura enrollada que corona los testículos y recibe espermatozoides inmaduros de los testículos y los almacena por varios días. Cuando se produce la eyaculación, el semen es expulsado desde una extremidad del epidídimo hacia el conducto deferente. Posteriormente, el semen se desplaza a través del conducto deferente hacia el cordón espermático en la cavidad pélvica más allá del uréter y detrás de la vejiga. Allí, el vaso deferente se unen con la vesícula seminal para formar el conducto eyaculatorio, el cual atraviesa la próstata y se vacía en la uretra. Cuando se produce la eyaculación, los movimientos musculares rítmicos impulsan el esperma hacia adelante.
- 31. ¿De qué está compuesto el líquido seminal R: compuesto de más de 30 sustancias diferentes, fosfolipidos , la composición del semen en los hombres puede variar dependiendo de diferentes factores que van desde la genética a la alimentación, pasando por la rutina de higiene o el estilo de vida. Fructosa. La fructosa es un tipo de azúcar que aporta energía a los espermatozoides para que estos puedan vivir y moverse hasta el óvulo y la fertilización. Por tanto, la fructosa es la principal fuente de energía de los espermatozoides. • Prostaglandinas (E2, A, B). Estas sustancias son similares a las liberadas por la mujer durante la menstruación y en este caso provocan una ligera contracción del útero, favoreciendo así la ascensión de los espermatozoides a las trompas uterinas (trompas de falopio). • Aminoácidos, fósforo y potasio. Estos elementos ayudan a que el espermatozoide se mantenga en óptimas condiciones. • Hormonas. El semen contiene hormonas como la testosterona, la prolactina, los estrógenos y las prostaglandinas. Estas hormonas son absorbidas a través de las paredes de la vagina durante el coito y son conocidas por su capacidad para elevar el estado de ánimo. • La próstata aporta alrededor de un 30% del plasma seminal, y esta fracción de líquido seminal suele ser rico en: • Ácido cítrico, Colesterol, Fosfolípidos, Carnitina, Fosfatasa alcalina, Calcio, sodio, zinc y potasio
- 32. Describa el control hormonal de la lactancia • La prolactina y la ocitocina son secretadas a la sangre y llegan a la mama a través del torrente circulatorio. La prolactina se encarga de estimular la síntesis y secreción de la leche en los alvéolos.
- 33. Describa el control hormonal del desarrollo mamario 1. Terminado el período embrionario humano, el crecimiento de la mama (mamogénesis) se detiene, permaneciendo esta mama rudimentaria inactiva hasta la pubertad. 2. En este período, se inicia un crecimiento gradual de la glándula (telarquia) en las mujeres, por acción de las hormonas esteroidales del ovario. 3. En las primeras semanas del embarazo se produce un crecimiento acelerado de los tejidos existentes (alvéolos, lóbulos y ductos) y la formación de nuevos acinos. Esto es mediado por la acción combinada de estrógenos y progesterona. Los altos niveles de prolactina (PRL) que circulan en la sangre materna producen la diferenciación de los alvéolos secretores. También influyen otras hormonas (insulina, cortisol, hormona tiroídea, hormona paratiroídea, hormonas hipofisiarias) que estimulan la proliferación tisular y la formación de nuevos alvéolos.
- 34. Describa el control hormonal del desarrollo mamario 4. Los esteroides sexuales se encuentran en niveles muy elevados. durante el embarazo, inhibiendo la secreción de leche porque antagonizan la acción estimuladora de la prolactina. Existe, sin embargo, cierta actividad secretora desde el tercer mes hasta el final del embarazo, en preparación de la lactancia que vendrá. Este proceso es tan efectivo que la mujer presentará calostro aún si tiene un aborto o un parto de un feto no viable. 5. Los esteroides circulantes en la sangre materna bajan bruscamente después del parto, con la expulsión de la placenta. Esto suprime la acción inhibitoria que tienen sobre la prolactina y la producción de leche. Como los niveles circulantes de prolactina son muy altos, la producción de calostro aumenta en forma rápida y notable. Así comienza la lactancia, lo que se llama lactogénesis. 6. La producción de leche a lo largo del tiempo responde, en cambio, a un mecanismo neuro- endocrino en el cual la succión juega un papel fundamental. Durante la succión, se estimulan las terminaciones nerviosas que existen en la aréola y el pezón. Este estímulo llega por vía aferente hasta el hipotálamo. La señal se procesa a este nivel del sistema nervioso central, 1 Texto de “Salud Reproductiva en el Período Post-parto: Manual para el entrenamiento del personal de los servicios de salud”. Instituto Chileno de Medicina Reproductiva (ICMER) 1996. donde es modulada por otros factores endocrinos y neurales. Desde el hipotálamo parten señales que llegan a la hipófisis para estimular la secreción de prolactina y ocitocina, y también señales que inhiben la secreción de la hormona luteinizante o LH (como veremos al hablar de infertilidad). La prolactina y la ocitocina son secretadas a la sangre y llegan a la mama a través del torrente circulatorio. La prolactina se encarga de estimular la síntesis y secreción de la leche en los alvéolos. La ocitocina produce contracción de las fibras musculares que rodean al alvéolo, lo que determina la eyección de leche. Este proceso se conoce como galactopoyesis.
- 35. En que la manera en que las píldoras anticonceptivas actúan para impedir el embarazo. Las pastillas anticonceptivas funcionan al impedir que el esperma llegue al óvulo. El momento en que el esperma llega al óvulo, se llama fertilización. Las hormonas de la pastilla detienen la ovulación de manera segura. Las píldoras anticonceptivas son píldoras que se toman todos los días y contienen hormonas que modifican la manera en la que funciona el organismo y previenen los embarazos. Las hormonas son sustancias químicas que controlan el funcionamiento de los órganos del cuerpo. En este caso, las hormonas de las píldoras anticonceptivas controlan los ovarios y el útero. La mayoría de las píldoras anticonceptivas son "píldoras combinadas" que tienen una mezcla de estrógeno y progesterona para prevenir la ovulación (el desprendimiento de un óvulo durante el ciclo menstrual mensual). Si las mujeres no ovulan, no pueden quedar embarazadas ya que no hay ningún óvulo para fertilizar. Las píldoras anticonceptivas engrosan la mucosidad del cuello del útero y esto dificulta la entrada del esperma al útero para llegar a un óvulo que pueda haberse desprendido. Las hormonas de las píldoras anticonceptivas también pueden afectar el revestimiento del útero, lo cual dificulta la implantación de un óvulo en el útero
- 36. Transformación del endometrio en receptivo para que pueda tener lugar la implantación del embrión y, a continuación, el mantenimiento del embarazo hasta que se desencadene el parto