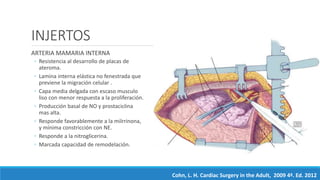
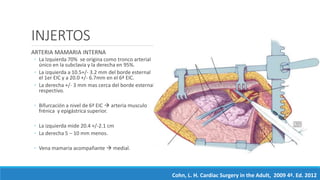
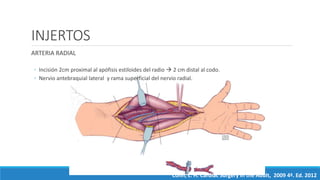
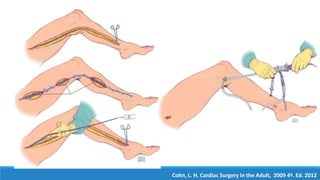
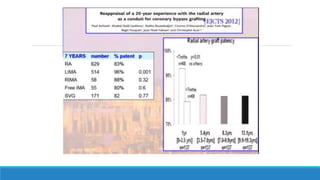
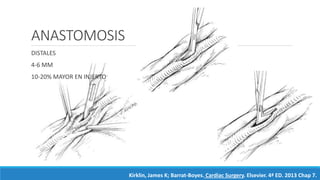
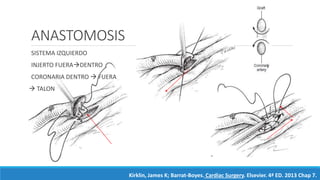
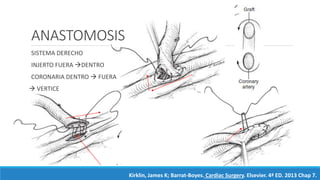
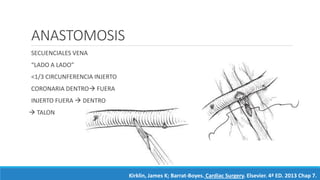
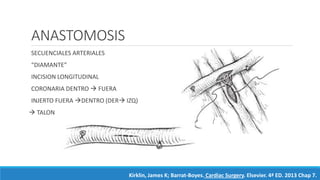
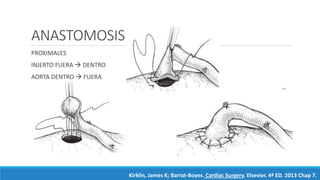
1) El documento describe la historia y los tipos de injertos utilizados en la revascularización miocárdica, incluyendo la arteria mamaria interna, la arteria radial y la vena safena mayor.
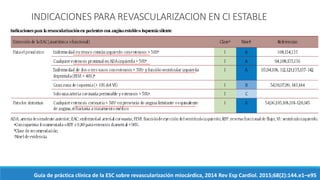
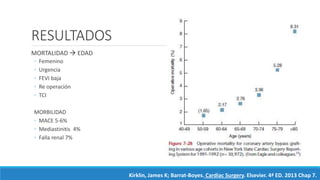
2) También resume la evidencia sobre el tratamiento de la cardiopatía isquémica estable, encontrando que la cirugía de bypass reduce la mortalidad en enfermedad de múltiples vasos.
3) Los stents liberadores de fármacos reducen la necesidad de revascularización futura en comparación con los stents convencionales.