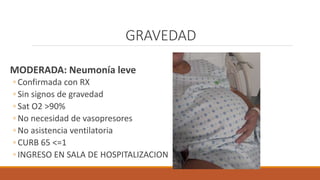
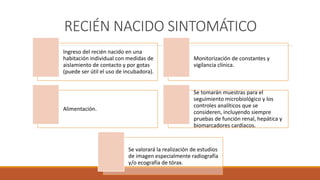
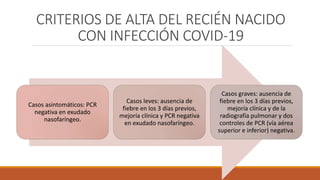
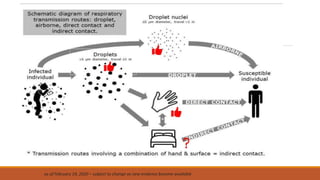
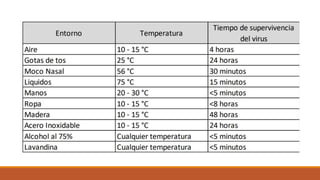
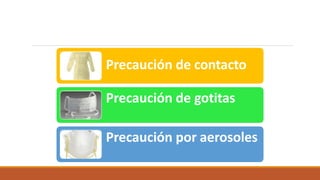
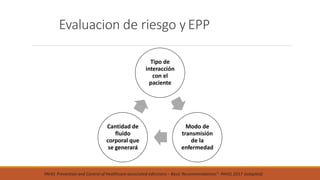
Este documento proporciona recomendaciones para el cuidado de mujeres embarazadas, durante el parto, puerperio, lactancia y recién nacidos con sospecha o diagnóstico de COVID-19. Se discuten las precauciones a tomar con embarazadas, el manejo clínico según gravedad, prevención de transmisión vertical, lactancia materna, anticoncepción y criterios de alta para recién nacidos. Además, se explican las precauciones de contacto, gotas y aerosoles y el uso adecuado de







































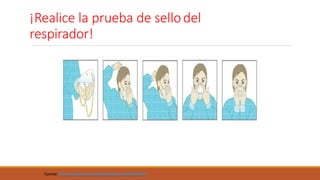
![Respirador [N95] (precaución de aerosoles)
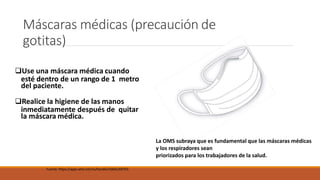
Utilice un respirador siempre que entre y
brinde atención dentro de las instalaciones
de aislamiento del paciente asegurándose
de que el sello del respirador se revise antes
de cada uso.
Realice la higiene de las manos
inmediatamente después de retirar el
respirador.
Procedimientos generadores
de aerosoles (PGA) . . .
Source: https://apps.who.int/iris/handle/10665/69793](https://image.slidesharecdn.com/covidgruposespecialesyepp-220726021624-873aeb09/85/COVID-GRUPOS-ESPECIALES-Y-EPP-pptx-50-320.jpg)