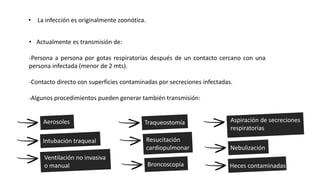
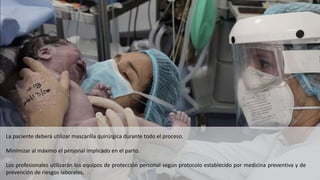
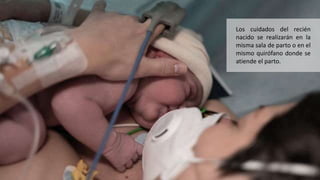
Este documento describe el manejo del embarazo y el parto en mujeres con COVID-19. Explica los mecanismos de transmisión del virus, los síntomas y complicaciones maternas e infantiles, el diagnóstico y tratamiento ambulatorio y hospitalario, así como las recomendaciones para el parto y el posparto de estas pacientes. El objetivo es proveer una guía para el cuidado clínico de embarazadas infectadas con coronavirus.