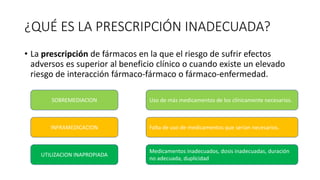
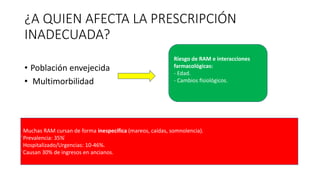
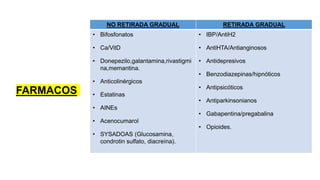
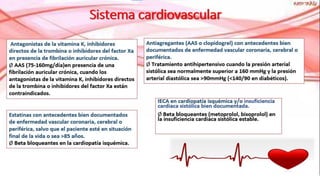
La desprescripción es un proceso de revisión y modificación de la prescripción de medicamentos que puede incluir la reducción de dosis, sustitución o eliminación de fármacos innecesarios o inadecuados. Debe realizarse de forma individualizada y gradual, monitorizando los resultados para garantizar la seguridad del paciente. Las herramientas STOPP-START han demostrado ser útiles para detectar prescripciones potencialmente inapropiadas en personas mayores, siendo los criterios rápidos y fiables aunque requieren validación clínica caso a caso