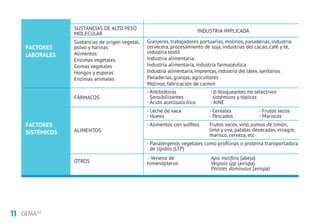
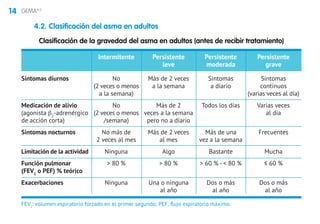
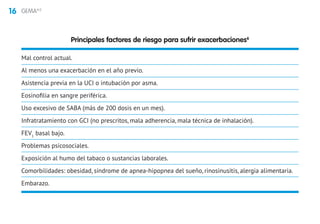
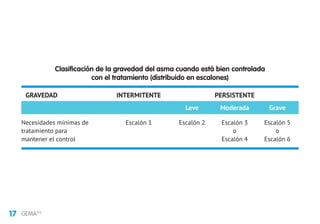
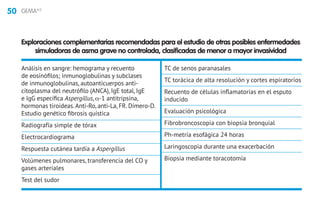
Este documento presenta la mini guía española para el manejo del asma (miniGEMA4.0). Resume que la guía tiene como objetivo principal mejorar el control y calidad de vida de las personas con asma mediante la formación de profesionales sanitarios. Incluye secciones sobre definición, diagnóstico, tratamiento de mantenimiento, exacerbaciones, asma en niños, rinitis, asma grave y circunstancias especiales. Los autores declaran posibles conflictos de intereses con la industria farmacéutica.