El cáncer de colon es el tercer tipo de cáncer más diagnosticado globalmente, principalmente en personas de 50 a 75 años, con factores de riesgo que incluyen dieta, genética y enfermedades inflamatorias del intestino. Se discuten tratamientos para distintos estadios, destacando la eficacia de la capecitabina y la importancia del seguimiento en casos de resecciones transanales, así como criterios específicos para la elección del tratamiento neoadyuvante y las implicaciones de la invasión del mesorrecto. Además, se subraya la relevancia de personalizar el tratamiento según el riesgo de recidiva local y la tasa de complicaciones asociadas a diferentes modalidades de terapia.









![ Un estudio retrospectivo del SEER con más de 2.000 pacientes demostró que la resección
transanal + RT resulta en SG y control local similares a la amputación rectal en los tumores T1,
no requiriendo la RT adyuvante.
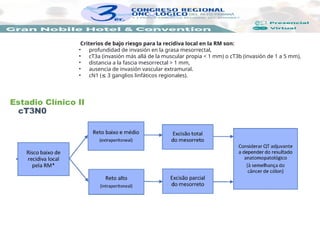
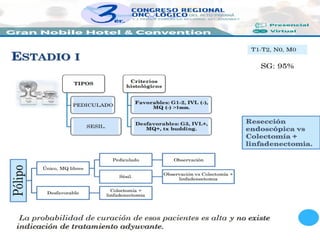
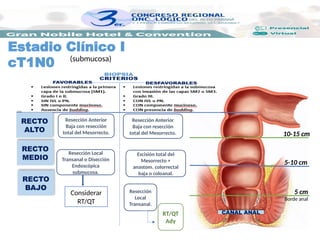
En los pacientes con criterios favorables (de riesgo bajo de metástasis ganglionares linfáticas)
se puede realizar la resección local transanal, sin necesidad de escisión total del mesorrecto,
puesto que la resección se realice con márgenes negativos (margen proximal de 5 cm y distal
de 2 cm).
El seguimiento es importante ya que la incidencia de recidiva local en este subgrupo es de
aproximadamente el 15%.
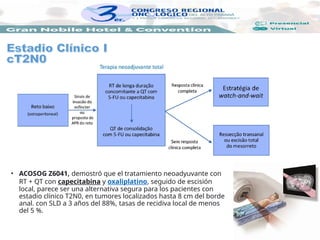
Con la AP postquirúrgica y confirmación de criterios favorables, se puede solamente seguir al
paciente. Sin embargo, en la presencia de criterios desfavorables o pT2, se debe realizar una
resección más radical, como la resección transabdominal (precedida o no de RT + QT
neoadyuvante).
[J Gastrointest Cancer 44:305, 2013]
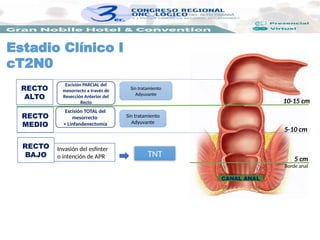
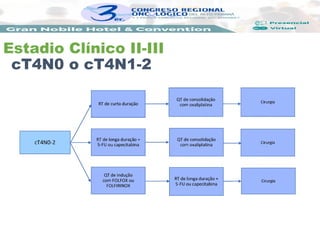
Estadio Clínico I
cT1N0](https://image.slidesharecdn.com/saracolon-recto-250203024430-8b496295/85/orgCOLON-RECTO-pptx-charala-de-oncologia-14-320.jpg)