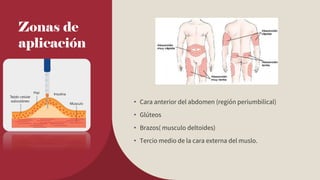
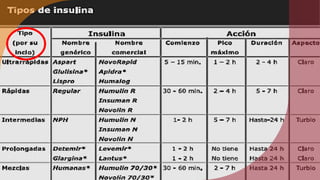
La insulina es una hormona esencial para el metabolismo de carbohidratos, lípidos y proteínas, sintetizada para el tratamiento de la diabetes mellitus, especialmente en tipos 1 y 2. Su mecanismo de acción involucra la fijación a receptores en tejidos, principalmente en hígado, músculo y tejido adiposo, alterando procesos metabólicos y promoviendo el almacenamiento de glucosa. Existen diferentes tipos de insulina con variaciones en farmacocinética y efectos, siendo su uso crítico en el manejo de hiperglucemias y diabetes gestacional.









![Bibliografía
• NORMA OFICIAL MEXICANA NOM-015-SSA2-2010, Para la prevencion, tratamiento y control de la diabetes
mellitus. Disponible en: https://hgm.salud.gob.mx/descargas/pdf/dirgral/marco_juridico/normas/nom_14.pdf
• González Ortiz, Manuel; Martínez Abundis, Esperanza Las insulinas Investigación en Salud, vol. lll, núm. 99,
marzo, 2001, pp. 62-65 Centro Universitario de Ciencias de la Salud Guadalajara, Méxic. Disponible en:
https://hgm.salud.gob.mx/descargas/pdf/dirgral/marco_juridico/normas/nom_14.pdf
• Vedilei Ada, Marante Daniel. Insulina y otros agentes parenterales. Rev. Venez. Endocrinol. Metab. [Internet].
2012 Oct [citado 2020 Oct 05] ; 10( Suppl 1 ): 65-74. Disponible en:
http://ve.scielo.org/scielo.php?script=sci_arttext&pid=S1690-31102012000400010&lng=es
• Sabas Villasana. HOSPITAL PRIVADO 1957 - 2012 Indicaciones de insulina Diabetes tipo 1 Emergencias:
Cetoácidosis, coma hiperosmolar Diabetes Gestacional Diabetes tipo. Disponible en:
https://slideplayer.es/slide/3564366/
• Pastor Santamari Ma. Encarnación , Sánchez Rocabert Monica. Insulina. Disponible en:
https://www.infermeravirtual.com/esp/problemas_de_salud/tratamientos/insulina](https://image.slidesharecdn.com/tiposdeinsulinaelealondraa-240423230502-eca19e89/85/TIPOS_DE_INSULINA_E_L_E_A_L_O_N_D_R_A_A-pdf-12-320.jpg)