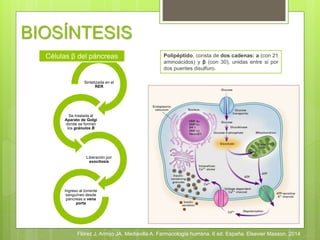
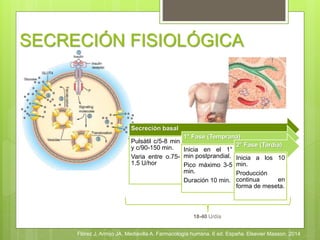
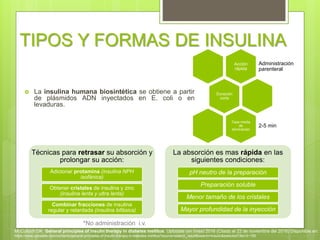
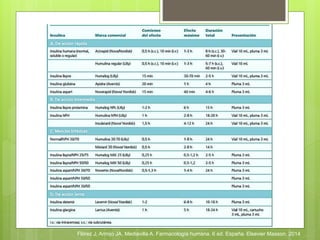
El documento describe la insulina, incluyendo su biosíntesis en las células β del páncreas, su secreción fisiológica en dos fases, y sus efectos fisiológicos y farmacológicos como la regulación del metabolismo de carbohidratos, grasas y proteínas. También discute los tipos y formas de insulina, sus reacciones adversas como la hipoglucemia, sus indicaciones y la administración de la insulina.