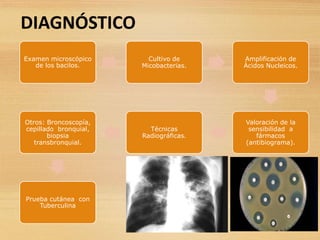
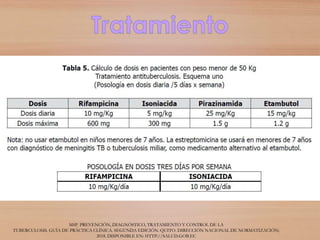
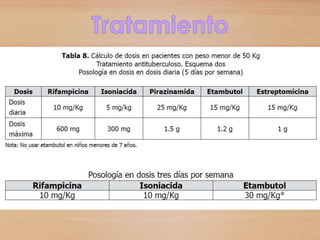
La tuberculosis es una enfermedad infecciosa causada por la bacteria Micobacterium tuberculosis, que se transmite de persona a persona a través del aire. Es una de las principales causas de muerte a nivel mundial y, sin tratamiento, puede causar la muerte en el 50-65% de los casos en cinco años. El diagnóstico y tratamiento adecuados son cruciales para prevenir la transmisión y controlar la enfermedad.