Clase 8-cardio
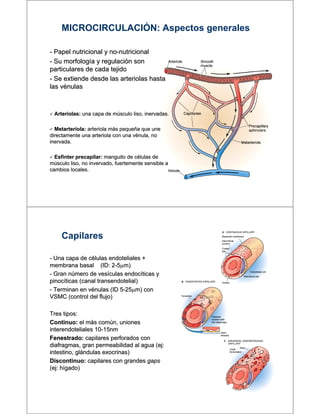
- 1. MICROCIRCULACIÓN: Aspectos generales - Papel nutricional y no-nutricional no- Su morfología y regulación son particulares de cada tejido - Se extiende desde las arteriolas hasta las vénulas Arteriolas: una capa de músculo liso, inervadas. Metarteriola: arteriola más pequeña que une Metarteriola: directamente una arteriola con una vénula, no vénula, inervada. Esfinter precapilar: manguito de células de precapilar: músculo liso, no invervado, fuertemente sensible a invervado, cambios locales. Capilares - Una capa de células endoteliales + membrana basal (ID: 2-5 m) 2- Gran número de vesículas endocíticas y pinocíticas (canal transendotelial) transendotelial) - Terminan en vénulas (ID 5-25 m) con 5VSMC (control del flujo) Tres tipos: Continuo: el más común, uniones interendoteliales 10-15nm 10Fenestrado: capilares perforados con diafragmas, gran permeabilidad al agua (ej: (ej: intestino, glándulas exocrinas) Discontinuo: capilares con grandes gaps (ej: hígado) ej:
- 2. Paso de sustancias Liposolubles: atraviesan la membrana celular (transcelular) por difusión simple (gases) Hidrosolubles pequeñas: por espacios intercelulares o paracelular (agua, glucosa, aminoácidos) Hidrosolubles grandes: por transcitosis (no depende de la difusión) Solutos Jx Px ([ X ]cap [ X ] int) COEFICIENTE DE PERMEABILIDAD
- 3. Agua Es transcelular (aquaporina 1) y paracelular La transferencia de agua es por convección Depende de la presión hidrostática ( P intravascular e intersticial) y osmótica efectiva (dependiente de las proteínas vasculares e intersticiales) Permeabilidad al agua P hidrostática intersticial P coloide osmótica intersticial P hidrostática P coloide osmótica plasmática
- 4. Agua J Lp [(Pcap P int) P Diferencia de presión hidrostática ( cap int)] Diferencia de presión coloide osmótica Presión neta de filtración J Lp Pcap cap Pint int : : : : : : : Flujo de líquido conductividad hidráulica coeficiente de reflexión Presión hidrostática capilar Presión oncótica capilar Presión hidrostática intersticial Presión oncótica intersticial
- 5. Linfáticos EDEMA: Acumulación excesiva de líquido en los tejidos Formación de edema LP
- 6. REGULACIÓN DE LA PRESIÓN ARTERIAL Presión arterial media PAM = GC * RPT PAM = presión arterial media GC = gasto cardiaco RPT = resistencia periférica total GC = SV * fH RPT: radio de los vasos La presión arterial es regulada por dos mecanismos principales: • Reflejo Barorreceptor (barorreflejo) • Sistema Renina – Angiotensina II - Aldosterona
- 7. Barorreceptores 1. Receptores de estiramiento 2. Ubicados en las paredes del corazón y vasos sanguíneos 3. Su frecuencia de descarga barosensorial aumenta como consecuencia de aumentos en la presión arterial. 4. Efecto: vasodilatación, bradicardia, disminución del GC disminución de la presión arterial 5. Rango de funcionamiento: 30-150 mm Hg Barorreceptores arteriales
- 8. Barorreceptores vías aferente y eferente CENTRO VASOMOTOR
- 9. Sistema Renina – Angiotensina II - Aldosterona Estos dos mecanismos regulan la PA, ya que: - Modifican el GC y la RPT Además, para regular la RPT, el diámetro arteriolas puede modificarse mediante: - Autorregulacion - Sustancias vasoactivas circulantes
- 10. Autorregulación Mantenimiento del flujo sanguíneo a un órgano, por vasoconstricción compensatoria de arteriolas Hiperemia activa y reactiva - Activa (funcional): el flujo sanguíneo aumenta proporcionalmente a las demandas metabólicas del órgano. - Reactiva: el flujo sanguíneo aumenta como reacción a una disminución previa del flujo. • Hipótesis miogénica • Hipótesis metabólica Hipótesis miogénica - Si la presión aumenta ocurre una vasoconstricción compensatoria y viceversa. Así, el flujo se mantiene constante con aumentos o disminuciones de la presión arterial. - Los cambios en la presión son sensados por el estiramiento del músculo liso vascular. Q = P/R
- 11. Hipótesis metabólica - El flujo sanguíneo hacia los tejidos puede adaptarse al consumo de O2 del tejido mismo, alterando la resistencia de las arteriolas. - De esta manera se modifica el flujo sanguíneo de acuerdo a las demandas metabólicas del tejido. Hipótesis metabólica Metabólico (químico): pH, PCO2, PO2,,K+, ácido láctico, ADP y adenosina Aumento del metabolismo pH PCO2 PO2 vasodilatación FLUJO SANGUINEO ADENOSINA Hiperemia funcional y reactiva
- 12. Sustancias Vasoactivas Circulantes • HORMONAS VASODILATADORAS • HORMONAS VASOCONTRICTORAS Hormonas vasocontrictoras: Aumentan la PA - VASOPRESINA: Receptores V1, estimula músculo liso vascular. Receptoees V2, estimula reabsorción tubular de agua. - NORADRENALINA: Receptores 1, efecto vasocontrictor generalizado. - ENDOTELINA-1: potente vasocontrictor, se libera por daños en el endotelio, efectos cardiacos (inotrópico y cronotrópico positivo), vasoconstrictor coronario.
- 13. Hormonas vasodilatadoras: Disminuyen la PA - CININAS (BRADICININA): relajan músculo liso vascular a través de óxdo nítrico(NO). - ADRENALINA: Receptores esquelético e hígado. 2, efecto vasodilatador en músculo - H. NATRIURÉTICA AURICULAR (ANP): natriuresis - NO: Generado por la NOS I (neuronal), II (inducible), III (endotelial). Es un gas lipofílico, derivado de la arginina, difunde rápidamente y tiene un vida media corta.
