Osteomielitis
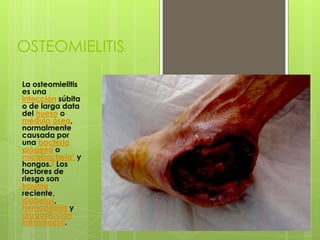
- 1. OSTEOMIELITIS La osteomielitis es una infección súbita o de larga data del hueso o médula ósea, normalmente causada por una bacteria piógena o micobacteria1 y hongos.2 Los factores de riesgo son trauma reciente, diabetes, hemodiálisis y drogadicción intravenosa.
- 2. ETIOLOGIA ►La causa más frecuente es la bacteriana, aunque también pueden ser de origen vírico y producido por hongos (generalmente en el contexto de una infección sistémica). Varía según la edad. ►En neonatos juegan un papel importante Streptococcus del grupo B y los bacilos gramnegativos (E. Coli). En zonas de punción a nivel plantar el principal patógeno implicado es Pseudomonas aeuruginosa y también otros bacilos gramnegativos. Es frecuente en mayores de 6 años.
- 4. PATOGENIA Existen tres tipos de osteomielitis: 1.Osteomielitis aguda hematógena, secundaria a bacteriemia: Forma más frecuente. 2.Osteomielitis no hematógena, por inoculación directa: Ocurre tras un traumatismo o cirugía o por diseminación a partir de un foco contiguo, generalmente celulitis. 3.Osteomielitis crónica: Se produce de forma secundaria a un traumatismo importante, a cirugía o a un tratamiento inadecuado de osteomielitis aguda. Se caracteriza por drenaje crónico, dolor e impotencia funcional de la extremidad afecta. El principal agente es S. aureus, también H. Influenzae y otros gramnegativos.
- 5. TRATAMIENTO La osteomielitis requiere de una terapia de antibióticos prolongada, llevando de semanas a meses. Para este fin, a menudo se coloca una línea intravenosa central. La osteomielitis también puede requerir el desbridamiento quirúrgico. Los casos graves pueden conducir a la pérdida de una extremidad. Los antibióticos de primera línea de elección son generalmente glucopéptidos como la vancomicina, determinados por la historia del paciente y las diferencias regionales al respecto de los organismos infecciosos. Se pueden utilizar también rifampicina y tetraciclinas.