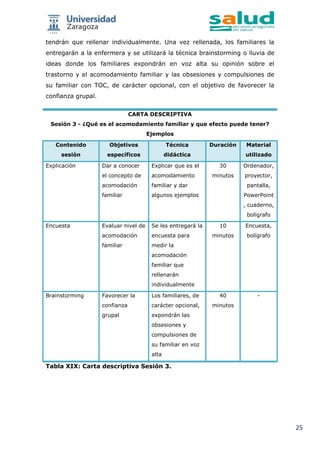
Este documento presenta un proyecto de programa psicoeducacional dirigido a familiares de niños y adolescentes con trastorno obsesivo-compulsivo. El objetivo es aumentar los conocimientos de los familiares sobre la enfermedad y educarles en conductas que disminuyan la sintomatología. Se realizó una revisión bibliográfica y se propone un programa de 6 sesiones en septiembre-octubre para 10 participantes. El programa busca reducir el acomodamiento familiar y mejorar la calidad de vida de los pacientes y sus








![9
Criterios de inclusión
Artículos que tengan acceso a texto completo (full text) o acceso a texto
completo gratis (free full text); en inglés y español como idiomas; niños y
adolescentes como población diana y no inferiores a 2013. Los artículos 4,
11, 12, 14, 15, 16, 17, 18, 19 y 20 se han solicitado a la biblioteca del
IACS (Instituto Aragonés de Ciencias de la Salud).
Criterios de exclusión
Se excluyeron aquellos que no permitían el acceso a texto completo,
anteriores al año de publicación de 2013 salvo aquellas que por su factor
de impacto fueron clave para desarrollar el programa, y aquellos cuya
población diana era adulta.
Tabla IV: Criterios de inclusión y exclusión.
Tabla V: Nota.
BASES DE DATOS
TÉRMINOS Y
OPERADORES
BOLEANOS
DECS LIMITACIONES
PubMed
"obsessive-compulsive
disorder"[MeSH Terms]
AND "family"[MeSH Terms]
AND
“obsessive-
compulsive
disorder”,
“family”
Full text
Free full text
5 years
Child: birth-18
years
Infant: birth-23
years
Adult: 19+ years
Nº ARTÍCULOS
ENCONTRADOS
110
Nº ARTÍCULOS
SELECCIONADOS
19
Nº ARTÍCULOS
EMPLEADOS
11
Nota: las bibliografías 21 y 24 se encuentran fuera de los criterios de
inclusión establecidos, pero debido a la información que se obtiene de
ellos, se han incluido para realizar el programa de salud.](https://image.slidesharecdn.com/1655099-211201090143/85/1655099-pdf-9-320.jpg)
![10
PubMed
(("family"[MeSH Terms]
OR "family"[All Fields])
AND ("accommodation,
ocular"[MeSH Terms] OR
("accommodation"[All
Fields] compulsive
disorder"[All Fields])
“obsessive-
compulsive
disorder”,
“family”,
5 years
Nº ARTÍCULOS
ENCONTRADOS
41
Nº ARTÍCULOS
SELECCIONADOS
1
Nº ARTÍCULOS
EMPLEADOS
1
Tabla VI: Bases de datos PubMed.
TÉRMINOS Y
OPERADORES
BOLEANOS
DECS LIMITACIONES
Cuiden
“trastorno obsesivo-
compulsivo”
“trastorno
obsesivo-
compulsivo”
2018-2013
Nº ARTÍCULOS
ENCONTRADOS
14
Nº ARTÍCULOS
SELECCIONADOS
6
Nº ARTÍCULOS
EMPLEADOS
1
Tabla VII: Bases de datos Cuiden](https://image.slidesharecdn.com/1655099-211201090143/85/1655099-pdf-10-320.jpg)


![13
Revista de Toxicomanías y Salud Mental; 2013
Tabla XI: Revistas.
LIBROS
American Psychiatric Association., et al. DSM-5: Manual
Diagnóstico y Estadístico de los Trastornos Mentales. 5ª ed. Madrid
[etc.]: Editorial Médica Paranamericana, 2014.
Almajano Navarro V, Marco Arnau I, Morales Rozas AB, Sieso Sevil
AI, González Asenjo H, Cinca Monterde C et al. Diagnósticos
Enfermeros En Salud Mental Identificación, Desarrollo Y Aplicación.
2ª ed. Instituto Aragonés de Ciencias de la Salud: Z.S.L. 2014.
Tabla XII: Libros.
EXPOSICIÓN DE LA INFORMACIÓN
El Trastorno Obsesivo-Compulsivo no solo produce en el individuo angustia
y ansiedad, y una disminución en la calidad de vida (8-12), sino que
también afecta a la familia, produciendo ansiedad, depresión y sobrecarga
familiar (14- 20).
Estudios realizados en Estados Unidos evidencian la importancia del entorno
familiar en relación al desarrollo del TOC en los niños y adolescentes (11-
20) y cómo algunas conductas que realizan los padres reducen
notablemente los resultados positivos de las terapias más importantes,
como la terapia cognitiva y el tratamiento farmacológico (6, 7, 10-12, 16).
Involucrarse en los rituales, tranquilizar al individuo o evitar los
desencadenantes de las compulsiones, forma parte del acomodamiento
familiar (10, 14-17). Entre un 60-97% la familia se involucra casi a diario
en los rituales del individuo (7, 11, 14, 15).
Numerosos estudios exponen el mecanismo de refuerzo negativo que
provoca el acomodamiento familiar; al involucrarse la familia en el ritual, se
refuerza implícitamente en el individuo la importancia de su ideación
obsesiva así como la necesidad de que sea seguida de una conducta
compulsiva (14).](https://image.slidesharecdn.com/1655099-211201090143/85/1655099-pdf-13-320.jpg)


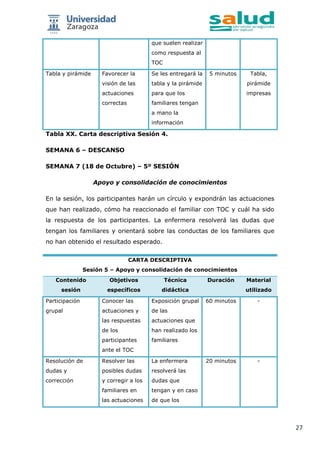
![16
DESARROLLO
Se ha diseñado un Programa de Psicoeducación para familiares de niños y
adolescentes con TOC que pertenezcan al Sector Sanitario de Huesca.
Se realizarán seis sesiones en una sala del Centro de Salud Mental de
Pirineos, Huesca capital, desde el 6 de Septiembre hasta el 25 de Octubre.
DIAGNÓSTICOS DE ENFERMERÍA ASOCIADOS (25)
00126 Conocimientos deficientes R/C falta de exposición e
interpretación errónea de la información M/P expresiones verbales
de no conocer la enfermedad y/o el régimen terapéutico y
conductas inadecuadas o exageradas.
Definición: Situación en que la persona carece de información cognitiva
suficiente o sobre un tema específico relacionado con la salud.
NOC (Nursing Outcomes Classification)
1803 Conocimiento: proceso de la enfermedad. Grado de comprensión
transmitido sobre el proceso de una enfermedad concreta y prevención de
complicaciones.
Indicadores: Conocimiento: Ninguno (1); Escaso (2); Moderado (3);
Sustancial (4); Extenso (5),
[180305] Efectos de la enfermedad (2)
[180306] Signos y síntomas de la enfermedad (3)
[180307] Curso habitual de la enfermedad (2)
[180309] Complicaciones de la enfermedad (2)
[180311] Precauciones para prevenir las complicaciones de la
enfermedad (1)
[180316] Grupos de apoyo disponibles (2)
1813 Conocimiento: régimen terapéutico. Grado de comprensión
transmitido sobre el régimen terapéutico específico.
Indicadores: Conocimiento: Ninguno (1); Escaso (2); Moderado (3);
Sustancial (4); Extenso (4).
[181301] Justificación del régimen terapéutico. (2)
[181302] Responsabilidad de los propios cuidados para el](https://image.slidesharecdn.com/1655099-211201090143/85/1655099-pdf-16-320.jpg)
![17
tratamiento actual. (1)
[181316] Beneficios del tratamiento de la enfermedad. (2)
NIC (Nursing Interventions Classification)
5602 Enseñanza: proceso de enfermedad. Ayudar al paciente a
comprender la información relacionada con un proceso de enfermedad
específico.
Actividades
Evaluar el nivel actual de conocimientos del paciente relacionado con
el proceso de su enfermedad.
Revisar el conocimiento del paciente sobre su estado.
Describir los signos y síntomas comunes de la enfermedad.
Describir el proceso de la enfermedad.
Proporcionar información a la familia/ser querido acerca de los
progresos del paciente, según proceda.
Comentar los cambios en el estilo de vida que puedan ser necesarios
para evitar futuras complicaciones y/o controlar el proceso de
enfermedad.
Instruir al paciente sobre las medidas para prevenir/minimizar los
efectos secundarios de la enfermedad.
Explorar recursos/apoyo posibles, según cada caso.
Reforzar la información suministrada por los otros miembros del
equipo de cuidados.
5606 Enseñanza: individual. Planificación, puesta en práctica y
evaluación de un programa de enseñanza diseñado para tratar las
necesidades particulares del paciente.
Actividades
Establecer compenetración.
Determinar las necesidades de enseñanza del paciente sobre su
enfermedad.
Valorar el nivel actual de conocimientos y comprensión de
contenidos del paciente.
Determinar la capacidad para asimilar información específica.
Ajustar la instrucción para facilitar el aprendizaje, según proceda.](https://image.slidesharecdn.com/1655099-211201090143/85/1655099-pdf-17-320.jpg)











![31
BIBLIOGRAFÍA
1. American Psychiatric Association., et al. DSM-5: Manual Diagnóstico y
Estadístico de los Trastornos Mentales. 5ª ed. Madrid [etc.]: Editorial
Médica Paranamericana, 2014.
2. Lovell K, Bower P, Gellatly J, Byford S, Bee P, McMillan D et al.
Clinical Effectiveness, Cost-effectiveness and Acceptability of Low-
intensity Interventions in the Management of Obsessive-Compulsive
Disorder: The Obsessive-Compulsive Treatment Efficacy randomised
controlled Trial (OCTET). Health Technology Assessment. [Internet]
2017 Jun [consulta el 10 de Enero de 2018]; 21(37):p1-132.
Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/28681717
3. Arboleya Faedo T, Murias Moya G, Cebrián Toral M, Suárez Rosales N.
Metodología Enfermera en Trastorno Obsesivo-Compulsivo. Cuiden,
Fundación Index. [Internet] 2013 [consulta el 10 de Enero de 2018];
7(19). Disponible en: http://www.index-
f.com/new/cuiden/resultados.php
4. Andrighetti H, Semaka A, Stewart SE, Shuman C, Hayeems R, Austin
J. Obsessive-Compulsive Disorder: The Process of Parental
Adaptation and Implications for Genetic Counseling. Journal of
Genetic Counseling. [Internet] 2016 Oct [consulta el 10 de Enero de
2018]; 25(5):p912-22. Disponible en:
https://www.ncbi.nlm.nih.gov/pubmed/26639756
5. Loyd Minor D, Entwistle D, Dawes C. Obsessive-Compulsive and
Related Disorders. Stanford Medicine; 2018. [consulta el 11 de Enero
de 2018]. Disponible en: http://ocd.stanford.edu/about/
6. Johnco C. Managing Family Accommodation of OCD in the Context of
Adolescent Treatment Refusal: A Case Example. Journal of Clinical
Psychology. [Internet] 2016 Nov [consulta el 10 de Enero de 2018];](https://image.slidesharecdn.com/1655099-211201090143/85/1655099-pdf-31-320.jpg)
![32
72(11):p1129-1138. Disponible en:
https://www.ncbi.nlm.nih.gov/pubmed/27640401
7. Thompson-Hollands J, Abramovitch A, Tompson MC, Barlow DH. A
Randomized Clinical Trial of a Brief Family Intervention to Reduce
Accommodation in Obsessive-Compulsive Disorder: a Preliminary
Study. Behavior Therapy. [Internet] 2015 Mar [consulta el 10 de
Enero de 2018]; 46(2):p218-29. Disponible en:
https://www.ncbi.nlm.nih.gov/pubmed/25645170
8. Weidle B, Jozefiak T, Ivarsson T, Thomsen PH. Quality of Life in
Children with OCD with and Without Comorbidity. Health Quality Life
Outcomes. [Internet] 2014 Oct 29 [consulta el 10 de Enero de 2018];
12:152. Disponible en:
https://www.ncbi.nlm.nih.gov/pubmed/25358486
9. R Lebowitz E, E Panza K, Su J, H Bloch M. Acomodación Familiar en el
Trastorno Obsesivo-Compulsivo. Revista de Toxicomanías y Salud
Mental (RET) [Internet] 2013 [consulta el 19 de Enero de 2018];
(70):p3-14. Disponible en: http://www.cat-
barcelona.com/ret/70/acomodacion-familiar-en-trastorno-toc-
obsesivo-compulsivo
10. Ross J. Anxiety and Depression Association of America (ADDA)
[Internet]. Georgia; 2016 [consulta el 18 de Enero de 2018].
Disponible en: https://adaa.org/about-adaa
11. Thompson-Hollands J, Edosn A, Tompson MC, Comer JS. Family
Involvement in the Psychological Treatment of Obsessive-Compulsive
Disorder: a Meta-Analysis. Journal of Family Psichology. [Internet]
2014 Jun [consulta el 15 de Enero de 2018]; 28(3): p287-98.
Disponible en: http://pesquisa.bvsalud.org/portal/resource/es/mdl-
24798816](https://image.slidesharecdn.com/1655099-211201090143/85/1655099-pdf-32-320.jpg)
![33
12. Anderson LM, Freeman JB, Franklin ME, Sapyta JJ. Family-Based
Treatment of Pediatric Obsessive-Compulsive Disorder: Clinical
Considerations and Application. Child Adolescent Psychiatric Clinics of
North America [Internet] 2015 Jul [consulta el 10 de Enero de 2018];
24(3):p535-55. Disponible en:
https://www.ncbi.nlm.nih.gov/pubmed/26092738
13. Biblioteca Virtual en Salud. Descriptores en Ciencias de la Salud.
Biblioteca Virtual en Salud: BVS; 2018 [consulta el 15 de Enero de
2018]. Disponible en: http://decs.bvs.br/E/homepagee.htm
14. Wu MS, McGuire JF, Martino C, Phares V, Selles RR, Storch EA. A
Meta-Analysis Of Family Accommodation And Ocd Symptom Severity.
Clinical Psychologic Review [Internet] 2016 Apr [consulta el 15 de
Enero de 2018]; 45: p34-44. Disponible en:
http://pesquisa.bvsalud.org/portal/resource/es/mdl-27019367
15. Strauss C, Hale L, Stobie B. A Meta-Analytic Review Of The
Relationship Between Family Accommodation And Ocd Symptom
Severity. Journal of Anxiey Disorders [Internet] 2015 Jun [consulta el
15 de Enero de 2018]; 33: p95-102. Disponible en:
http://pesquisa.bvsalud.org/portal/resource/es/mdl-26074142
16. Gorenstein G, Gorenstein C, de Oliveira MC, Asbahr FR, Shavitt RG.
Child-focused treatment of pediatric OCD affects parental behavior
and family environment. Psychiatry Res [Internet]. 2015 Sep 30
[consulta el 10 de Enero de 2018]; 229(1-2):p161-6. Disponible en:
https://www.ncbi.nlm.nih.gov/pubmed/26216164
17. Wu MS, Pinto A, Horng B, Phares V, McGuire JF, Dedrick RF, Van
Noppen B, Calvocoressi L, Storch EA. Psychometric properties of the
Family Accommodation Scale for Obsessive-Compulsive Disorder-
Patient Version. Psychological Assessment. [Internet] 2016 Mar](https://image.slidesharecdn.com/1655099-211201090143/85/1655099-pdf-33-320.jpg)
![34
[consulta el 14 de Enero de 2018]; 28(3):p251-62. Disponible en:
https://www.ncbi.nlm.nih.gov/pubmed/26075408
18. Peris TS, Rozenman MS, Sugar CA, McCracken JT, Piacentini J.
Targeted Family Intervention for Complex Cases of Pediatric
Obsessive-Compulsive Disorder: A Randomized Controlled Trial.
Journal of American Academy of Child and Adolescent Psychiatry
[Internet]. 2017 Dec [consulta el 14 de Enero de 2018];
56(12):p1034-1042. Disponible en:
https://www.ncbi.nlm.nih.gov/pubmed/29173737
19. Cicek E, Cicek IE, Kayhan F, Uguz F, Kaya N. Quality of life, family
burden and associated factors in relatives with obsessive-compulsive
disorder. Gen Hosp Psychiatry. [Internet] 2013 May-Jun [consulta el
14 de Enero de 2018]; 35(3):p253-8. Disponible en:
https://www.ncbi.nlm.nih.gov/pubmed/23453525
20. Goldberg X, Soriano-Mas C, Alonso P, Segalàs C, Real E, López-Solà
C et al. Predictive value of familiality, stressful life events and gender
on the course of obsessive-compulsive disorder. Journal of Affective
Disorders [Internet]. 2015 Oct 1 [consulta el 19 de Enero de 2018];
185:p129-34. Disponible en:
https://www.ncbi.nlm.nih.gov/pubmed/26172984
21. Rosa Alcázar AI. El Trastorno Obsesivo-Compulsivo en la Infancia.
Una Guía de Desarrollo en la Infancia. 1ª ed. Madrid: Editorial
Pirámide; 2012.
22. Szymanski J. International OCD Foundation [Internet]. Boston; 2018
[consulta el 19 de Enero de 2018]. Disponible en: https://iocdf.org/
23. Menchón JM, Bobes J, Saiz-Ruiz J. Trastorno Obsesivo-Compulsivo:
Utilidad de una Guía Terapeútica Farmacológica. Revista de
Psiquiatría y Salud Mental [Internet] 2016 [consulta el 18 de Enero](https://image.slidesharecdn.com/1655099-211201090143/85/1655099-pdf-34-320.jpg)
![35
de 2018]; 9(3): p131-133. Disponible en:
http://www.sepsiq.org/publicaciones/revista
24. Falcón F, Lazar C, Saldaña García C. El Papel De Los Padres En El
Tratamiento Cognitivoconductual Del Trastorno Obsesivo-Compulsivo
En La Infancia. Cuadernos de Medicina Psicosomática y Psiquiatría de
Enlace [Internet] 2012 [consulta el 18 de Enero de 2018]; (102):8.
Disponible en:
https://dialnet.unirioja.es/servlet/articulo?codigo=4393231
25. Almajano Navarro V, Marco Arnau I, Morales Rozas AB, Sieso Sevil
AI, González Asenjo H, Cinca Monterde C et al. Diagnósticos
Enfermeros En Salud Mental Identificación, Desarrollo Y Aplicación. 2ª
ed. Instituto Aragonés de Ciencias de la Salud: Z.S.L; 2014.
26. Amorín Calzada MJ. Mapa Sanitario de la Comunidad de Aragón.
Sector Sanitario de Huesca. Edición. Aragón: Gobierno de Aragón;
2008.
27. Pinto A, Van Noppen B, Calvocoressu L. Development and
Preliminary Psychometric Evaluation of a Self/Rated Version of the
Family Accomodation Scale for Obsessive-Compulsive Disorder.
Journal of Obsessive-Compulsive and Related Disorders [Internet].
2013 Oct [consulta el 18 de Enero de 2018]; 1; 2(4):p457-465.
Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/24855596](https://image.slidesharecdn.com/1655099-211201090143/85/1655099-pdf-35-320.jpg)


















![54
repetitivas de mi pariente, como ir
dentro y fuera de la casa, o tocar
objetos un cierto número de
veces.
Sufrí condiciones inusuales en mi
casa debido al TOC de mi
pariente.
Ejemplos: salir de la casa
abarrotada de papeles que mi
pariente no tirará.
0 1 2 3 4
Reduje las actividades de ocio
debido al TOC de mi pariente.
Ejemplos: pasar menos tiempo
socializando, hacer pasatiempos,
hacer ejercicio.
0 1 2 3 4
Cambié mi trabajo u horario
escolar debido a mi pariente con
TOC.
0 1 2 3 4
Dejé algunas de mis
responsabilidades familiares
debido al TOC de mi pariente.
Ejemplos: pasé menos tiempo de
que me hubiera gustado con otros
parientes; descuidé mis tareas
domésticas.
0 1 2 3 4
PUNTUACIÓN TOTAL (suma de las respuestas 1-19)
Tabla XXIV: Escala de Acomodación Familiar para el Trastorno
Obsesivo-Compulsivo ().
Referencia: 27. Pinto A, Van Noppen B, Calvocoressu L. Development
and Preliminary Psychometric Evaluation of a Self/Rated Version of the
Family Accomodation Scale for Obsessive-Compulsive Disorder. Journal of
Obsessive-Compulsive and Related Disorders [Internet]. 2013 Oct [consulta](https://image.slidesharecdn.com/1655099-211201090143/85/1655099-pdf-54-320.jpg)
![55
el 18 de Enero de 2018]; 1; 2(4):p457-465. Disponible en:
https://www.ncbi.nlm.nih.gov/pubmed/24855596
Nota I: La escala de “Acomodación Familiar para el Trastorno Obsesivo-
Compulsivo” no está validada en castellano. Su uso solo sirve para una
valoración de la práctica clínica en este programa.
Tabla XXV: Nota I.](https://image.slidesharecdn.com/1655099-211201090143/85/1655099-pdf-55-320.jpg)






