guia psiquiatria medicina ucsm 1era fase
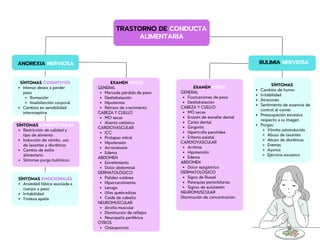
- 1. BULIMIA NERVIOSA ANOREXIA NERVIOSA TRASTORNO DE CONDUCTA ALIMENTARIA Intenso deseo a perder peso Rumiación Insatisfacción corporal Cambios en sensibilidad interoceptiva SÍNTOMAS COGNITIVOS Restricción de calidad y tipo de alimento Inducción de vómito, uso de laxantes y diuréticos Cambio de estilo alimentario Síntomas purgo bulímicos SÍNTOMAS CONDUCTUALES Ansiedad fóbica asociada a cuerpo y peso Irritabilidad Tristeza apatía SÍNTOMAS EMOCIONALES Marcada pérdida de peso Deshidratación Hipotermia Retraso de crecimiento MO secas Aliento cetósico ICC Prolapso mitral Hipotensión Acrocianosis Edema Estreñimiento Dolor abdominal Palidez cutánea Hipercarotinemia Lanugo Uñas quebradizas Caída de cabello Atrofia muscular Disminución de reflejos Neuropatía periférica Osteoporosis EXAMEN FÍSICO GENERAL CABEZA Y CUELLO CARDIOVASCULAR ABDOMEN DERMATOLÓGICO NEUROMUSCULAR OTROS Fluctuaciones de peso Deshidratación MO secas Erosión de esmalte dental Caries dental Gingivitis Hipertrofia parotídea Eritema palatal Arritmia Hipotensión Edema Dolor epigástrico Signo de Russel Petequias periorbitarias Signos de autolesión EXAMEN FÍSICO GENERAL CABEZA Y CUELLO CARDIOVASCULAR ABDOMEN DERMATOLÓGICO NEUROMUSCULAR Disminución de concentración Cambios de humor Irritabilidad Atracones Sentimiento de ausencia de control al comer Preocupación excesiva respecto a su imagen Purgas: Vómito autoinducido Abuso de laxantes Abuso de diuréticos Enemas Ayunos Ejercicio excesivo SÍNTOMAS
- 2. Síndromes incompletos (TCANE) 50-70% Prevalencia (1-10%) Índice de mortalidad Diferencia entre sexos y edad Anorexia Nerviosa 0.3-3.7% Bulimia Nerviosa 1-4.2% Relación varón mujer es de 1 a 6 o 1 a 10 Trastorno por atracón Bulimia nerviosa Anorexia nerviosa El trastorno más frecuente es el trastorno por atracón. 1. 2. 3. EPIDEMIOLOGÍA DE LOS TRASTORNOS DE CONDUCTA ALIMENTARIA Los TCA son el índice más alto de mortalidad de todos los trastornos mentales Prepuberal 1:4 Adolescencia 1:10
- 3. Promoción el ideal de delgadez Prejuicios sobre peso y tamaño Miembro cercano con TCA TRASTORNOS DE CONDUCTA ALIMENTARIA PSICOLÓGICO YES YES SOCIOCULTURALES Perfeccionismo Ansiedad Depresión Dificultades con la regulación de emociones Comportamientos obsesivos compulsivos Estilos de pensamiento rígidos biológicos Énfasis en dietas Cuerpos ideales que incluyen tamaños reducidos de tamaño Antecedente familiar y/o personal de: Depresión, ansiedad y/o adicción Antecedente familiar de: Depresión, ansiedad y/o adicción ETIOLOGÍA D E L O S T R A S T O R N O S D E C O N D U C T A A L I M E N T A R I O
- 4. 5. Revisión y comentario de un artículo referente al Tratamiento integrado de la Anorexia y Bulimia Comentario: La situación de confinamiento y cuarentenas debido al COVID-19 empeoró las condiciones con trastornos de conducta alimentario por el hecho de agregar más preocupaciones con el peso, imagen corporal y alimentación e incrementar las conductas de purga, tal como lo han reportado otros autores. La adaptación virtual de un protocolo de manejo integral fue una estrategia viable y bien aceptada al inicio, pero a pesar del compromiso de los padres y los esfuerzos para adoptar las indicaciones de manejo en casa, no puede reemplazar el tratamiento presencial. Las pacientes con TA requieren exposición directa al tipo de alimentos, por lo menos las primeras etapas del tratamiento, para así lograr la renutrición y controlar las conductas de compensación y los rituales disfuncionales. La telemedicina impide la interacción directa con el monitoreo de signos vitales y examen físico, que son imprescindibles en pacientes con TA en fase aguda. Además, el usar cámaras en las sesiones agregó un aspecto perturbador e incrementa las conductas de chequeo y evitación y las preocupaciones con la imagen corporal.
- 5. 6. Elaborar una historia clínica psiquiátrica sin diagnóstico HISTORIA CLÍNICA PSIQUIÁTRICA 1.- FILIACIÓN Nombre: Liliana Torres Linares DNI: 40953596 Edad: 22 años Sexo: Femenino Raza: Mestiza Estado Civil: Soltera Religión: Católica Lugar de Nacimiento: Arequipa Fecha de Nacimiento: 14/01/ 2002 Domicilio: Av. Las Gardenias D-204, José Luis Bustamante y Rivero Grado de Instrucción: Superior incompleta Ocupación Actual: Estudiante Ocupaciones Anteriores: Estudiante Nombre de Padre: Bernardo Bellido Urquizo Nombre de Madre: Ana Linares Cuba Familiar responsable: Ana Linares Cuba (Madre) Fecha de Ingreso: 20/02/2023 Fecha de Elaboración: 20/02/2023 Elaborada por: Dreysi Sofía Vilca Flores (Estudiante) Informante: Ana Linares Cuba (Madre) 2.- HISTORIA DE LA ENFERMEDAD ACTUAL TIEMPO DE LA ENFERMEDAD: TIEMPO DE ENFERMEDAD: 01 año aproximadamente SÍNTOMAS PRINCIPALES: Atracones, distorsión de la imagen corporal, pensamientos de muerte, pensamientos suicidas Forma de Inicio: Insidioso Curso: Progresivo Paciente traída por familiar refiere que inicia enfermedad de forma insidiosa y curso progresivo hace aproximadamente 01 año, caracterizado inicialmente por presencia de ideas intrusivas que le generaban impulsos por querer comer carbohidratos: pan, galletas, chocolate; estas ideas inicialmente se presentaban sobretodo cuando tenía mucha carga de trabajo (exámenes y tareas).
- 6. Refiere que nunca le preocupó mucho su aspecto físico, pero aún así trataba de mantener cierta actividad física por salud; sin embargo, hace aproximadamente 02 años comenzó a asistir al gimnasio y con ello llevar un plan alimenticio para lograr sus objetivos (ganar masa muscular). Menciona que el plan alimenticio estaba equilibrado pero totalmente libre de carbohidratos “malos” como: dulces, harinas, tortas… Inicialmente le costó bastante pero al ver los resultados comenzó a seguir su plan alimenticio al pie de la letra, pesando porciones y limitando aún más los carbohidratos “malos”. Tras 08 meses del estilo de vida que llevaba la paciente madre refiere disminución de peso excesivo por lo que intenta evitar que siga haciendo la “dieta” que le dieron y por lo mismo comienzan problemas entre madre e hija. Paciente refiere que durante ese periodo comenzó a salir por las noches para fumar cigarrillos y caminaba sobre el puente Bolognesi, menciona además que muchas veces cada que pasaba por el puente miraba hacia abajo y calculaba la altura para saber si si cayese por ahí moriría rápido o lento. Además, luego de cada discusión se iba por ese rumbo llorando y se paraba pensando cómo podría subirse y lanzarse. Hace 04 meses, tras los problemas y retorno a la universidad comienza a comer de forma excesiva carbohidratos por lo que se sentía mal e iba inmediatamente al gimnasio para “quemar” el exceso que consumió, viendo que no funcionaba intentó limitarse nuevamente pero el hacerlo le hacía sentirse ansiosa y las ganas de comer carbohidrato aumentaban aún más. Refiere que un día de la nada “descubre” una forma de comer los carbohidratos sin engordar y evitando vomitar porque cuando en el pasado lo intentó le dejó una sensación dolorosa quemante en la garganta. La solución que encontró fue “masticar” para sentir el sabor de las galletas o tortas que se antojaba y luego las escupía, las masticaba y no las pasaba. Funciones Biológicas: Apetito: Disminuido Sueño: Disminuido Deseo Sexual: Conservadas Sed: Conservada Orinas: Conservadas Deposiciones: Conservadas (2 veces/día) 3.- ANTECEDENTES PERSONALES: 3.1 FISIOLÓGICOS 3.1.1 Prenatales y Natales: Datos brindados por la madre: Nacida de embarazo no planificado, deseado, controles prenatales aparentemente regulares en Hospital Goyeneche. Nacida de parto vaginal de atención hospitalaria, lloró al nacer, tuvo 2450 grs al nacer, al aparecer recibió vacunas completas y asistió a controles de crecimiento y desarrollo según refiere la madre.
- 7. 3.1.3 Crecimiento y Desarrollo: Madre refiere que empezó a pronunciar palabras monosilábicas (“ma”, “ya” ) a los 05 meses de nacida. Además, le salieron los incisivos frontales a los 08 meses, empezó a caminar a los 10 meses. 3.1.4 Psicosexualidad: Identidad Sexual: Paciente se identifica como mujer Orientación Sexual: Bisexual Masturbación: Sí (a los 18 años) Inicio de Relaciones Sexuales: 20 años Parejas Sexuales: 06 Uso de Métodos Anticonceptivos: Preservativo Abuso Sexual: Niega 3.1.5 Gineco-obstétricos: Menarquia: ----- Fecha de última menstruación: 04/01/2023 Fórmula Obstétrica: G (0) Pv (0) Pc (0) Hv (0) Hm (0) A (0) Uso de Métodos Anticonceptivos: Preservativo 3.2 PATOLÓGICOS 3.2.1 Enfermedades Crónicas: DM (X) HTA (X) TBC (X) ASMA (X) ALERGIAS (X) 3.2.1 Hospitalizaciones: Niega 3.2.2 Intervenciones Quirúrgicas: Niega 3.2.3 Accidentes: Niega 3.2.4 Consumo de Sustancias Psicoactivas: Alcohol: SÍ Tabaco: SÍ Fecha de Inicio de Consumo: 16 años Fecha de Inicio de Consumo: 20 años Frecuencia: Ocasional: 01 vez/mes Frecuencia: Ocasional: 04 cigarrillos/mes Fecha de Último consumo: Hace 01 mes Fecha de Último consumo: Hace 01 mes Síntomas de Tolerancia y Abstinencia: NO Síntomas de Tolerancia y Abstinencia: NO Cannabis: SÍ Estimulantes: (Cocaína, PBC, anfetaminas) NO Fecha de Inicio de Consumo: 2022 Fecha de Inicio de Consumo: ---- Frecuencia: Probó una vez Frecuencia: ---- Fecha de Último consumo: 2022 Fecha de Último consumo: ---- Síntomas de Tolerancia y Abstinencia: NO Síntomas de Tolerancia y Abstinencia: ---
- 8. 3.2.5 Psiquiátricos: Antecedentes Familiares de Enfermedad Mental: Niega Intentos autolíticos: A los 08 años la encuentran intentado tomar raticida Conductas disociales: Niega Conducta Alimentaria: Durante niñez y adolescencia sin ninguna alteración, en la juventud comienza a mostrar conductas alimentarias alteradas: atracones, distorsión de la imagen Medicación Psicotrópica recibida: Niega 4. ANTECENTES FAMILIARES: 4.1 Estructura Familiar Padre: 60 años, vivo, aparentemente sano Madre: 56 años, viva, aparentemente sano 4.2 Dinámica Familiar: Paciente refiere que ambos padres son divorciados, que tiene mayor apego a su madre, durante su infancia paciente refiere que presencia en múltiples ocasiones que padre llegaba en estado de ebriedad a casa y que la primera vez que intentó agredirla físicamente, su madre se defendió haciéndole un corte en el brazo. Posteriormente en los inicios de adolescencia paciente se llevaba mejor con padre quien la engríe. 5. DESEMPEÑO ACADÉMICO Y ESCOLARIDAD Paciente ingresa a Jardín a los 3 años, refiere que no tuvo ningún problema académico, ni de conducta, de hecho era bastante sociable y ayudaba a sus compañeros por lo que siempre era premiada. A los 6 años ingresa a escuela primaria, cursa sus estudios sin ningún problema, sin eventualidades; teniendo un desempeño académico excelente. A los 12 años ingresa a escuela secundaria, continuando en la misma institución educativa, no tiene problemas de conducta, su desempeño académico es excelente, no repite ningún año de estudios ni reprueba curso alguno. Graduada de la secundaria como primera excelencia. Posteriormente es matriculada en la academia preuniversitaria donde se prepara para ingresar a la Facultad de Arquitectura, ingresa tras 02 años de preparación en la UCSM. Actualmente cursando el VII semestre. 6. ANTECEDENTES LABORALES: Ninguna 7. CONDICIONES SOCIOECÓNOMICAS: Depende económica de ambos padres 8. PERSONALIDAD PREMÓRBIDA: Paciente que de niña ambos padres la describen como tranquila, amable, buena establecer relaciones con otros niños, durante su jardín, igualmente padres la describen como niña
- 9. tranquila,tenía pocos amigos, a pesar de no tener dificultades para establecer relaciones con niños. Al desarrollar estudios de nivel primario tenía pocos amigos, pero muchos la conocían. Al cursar estudios de nivel secundario,cursa y se gradúa sin ninguna complicación, siendo primera excelencia. Ingresa a la UCSM a la facultad de Arquitectura. 9. EXAMEN FÍSICO: FUNCIONES VITALES: Presión Arterial: 118/80 mmHg Frecuencia Cardiaca: 74 lpm Frecuencia Respiratoria: 18rpm Temperatura: 37,2°C Saturación de Oxígeno: 94 % ANTROPOMETRÍA: Peso: 54 kg Talla: 1.60 m Índice de masa corporal: 21,09 kg/m2 1) ASPECTO GENERAL: Paciente en REG, REH, REN, en decúbito dorsal 2) PIEL Y FANERAS: Piel trigueña, turgencia y elasticidad conservados, TCSC disminuido ligeramente en cantidad, llene capilar <2seg, pelo negro y largo de adecuada implantación, uñas en regular estado de higiene y conservación. 3) CABEZA Y CUELLO: Normocéfalo, mesaticéfalo, no exostosis, ni tumoraciones. Ojos simétricos, escleras limpias, pupilas isocóricas normorreactivas, conjuntivas palpebrales rosadas, agudeza visual no evaluable. Cuello cilíndrico, móvil, sin presencia de adenopatías, tiroides no palpable. 4) TÓRAX: Simétrico, móvil con respiración, MV pasa bien en ACP, no ruidos agregados 5) CARDIOVASCULAR: Pulso regular de intensidad y amplitud normales, choque de punta no visible ni palpable, ruidos cardiacos, normo rítmicos y normofonéticos, no soplos. 6) ABDOMEN: Inspección: Abdomen excavado, no se evidencia circulación colateral Palpación: Abdomen blando depresible, no doloroso a la palpación profunda y superficial, no visceromegalias. RHA (+), regulares en frecuencia e intensidad. 7) GENITOURINARIO: Genitales de acuerdo a sexo y edad, vello púbico de distribución ginecoide 8) RECTAL: Diferido 9) COLUMNA VERTEBRAL Y EXTREMIDADES: Moviliza 04 extremidades, Dandy (-) 10) APARATO LOCOMOTOR: Fuerza muscular conservada, no déficit sensitivo ni motor 11) NEUROLÓGICO: Paciente orientada en las 03 esferas tiempos, espacio y persona 10. EXAMEN DEL ESTADO MENTAL (EEM): 1. Apariencia y actitud hacia el examinador: Paciente mujer, aparenta edad referida, parcialmente aliñada, establece contacto visual por momentos, fría afectivamente, baja autoestima, escaso control de impulsos, escasa tolerancia a
- 10. la frustración, sensación de vacío, episodios recurrentes de atracones y sensación de pérdida de control, colabora parcialmente con entrevista y examen. 2. Psicomotricidad: Paciente en decúbito dorsal, movilidad activa y pasiva conservada, no se evidencia temblor, ni tics. 3. Afectividad: 3.1 Estado de Ánimo: Congruente 3.2 Afecto: Describir las cualidades del Afecto: Congruente 4. Lenguaje: Fluido, coherente de tono adecuado 5. Pensamiento:Abstracto, presencia de ideas sobrevaloradas respecto al peso y su imagen corporal 6. Sensopercepción: Refiere distorsión de imagen corporal 7. Orientación: Orientada en las 03 esferas 8. Atención y Concentración: Atenta a estímulos 9. Memoria: Inmediata, reciente y remota conservadas 10. Cálculo Básico: Conservado 11. Juicio: Alterado 12. Introspección (INSIGHT): Alterado 11. DIAGNÓSTICO: Bulimia Nerviosa
- 11. 8. Elaborar un listado de 10 actividades que promueven la salud mental en la vida cotidiana 1. Actividad física 2. Diario de gratitud para cultivar actitudes de agradecimiento 3. Meditar 4. Conservar o crear conversaciones interpersonales 5. Lectura de temas de interés 6. Descansar correctamente 7. Actividades recreativas 8. Practicar el “pensamiento positivo” 9. Pasar tiempo con las mascotas 10. Abrazar a alguien 9. Entrevista a una persona que esté en la sala de espera del consultorio, o a una mujer embarazada en una plaza o a un niño normal sobre la importancia que le da al cuidado de su salud mental ENTREVISTADOR: ¿Cuál crees que sea la importancia del cuidado de la salud mental en la actualidad? ENTREVISTADO (Femenina de 35 años): Considero que es bastante importante, siendo madre de 02 varones he notado sobre todo durante el confinamiento como la restricción de salir libremente por la calle afectó a mis hijos, noté cambios de humor en ellos y hasta en su comportamiento. De hecho el mayor fue el más afectado, solía verlo desganado, triste y preocupado afectando el ámbito académico y personal para conmigo y su hermanito. Al preguntarle el motivo mencionaba el colegio y su futuro, lo agobiado que estaba sobre esos temas me hicieron buscar sobre formas de cómo alivianar un poco de la carga que tenía descubriendo qué actividades recreativas y la actividad física son factores que ayudan inmensamente, al menos a mi hijo, en mejorar y quitar ese pensamiento persistente de preocupación, viendo la mejoría en mi hijo mayor comencé a hacer actividades conjuntas con mi hijo menor y sinceramente fue la mejor decisión. Los vi más animados y felices. Entonces por experiencia junto con mis hijos el cuidado de la salud mental me es importante, porque vi los efectos adversos de no tenerla. ENTREVISTADOR: ¿Y usted qué piensa de las personas que no tienen apoyo? ENTREVISTADA: Me parece bastante triste porque como vimos durante el confinamiento, muchas personas por el poco apoyo que tuvieron tras el choque emocional que sufrieron tras el confinamiento, la única salida que solían encontrar era el suicidio. El mundo estaba en un verdadero caos y las personas sin apoyo viendo y viviendo un caos externo y sumarles un caos mental interno debió y debe ser algo realmente agobiante y estresante.
- 12. Anorexia y Bulimia Programas de prevención primaria en medios de comunicación y sobre todo en redes sociales Abordajes psicoterapéuticos que se puedan dar a los pacientes PSICOEDUCACIÓN LA BELLEZA NO SE MIDE EN LIBRAS LOVE YOURSELF!
- 13. Atracones Sentimiento de ausencia de control de comer Preocupación excesiva respecto a su imagen Purgas Distorsión de la imagen corporal Miedo a engordar Peso significativamente bajo BULIMIA Trastorno de conducta alimentario caracterizado por: ANOREXIA Trastorno de conducta alimentario caracterizado por: CENTROS EDUCATIVOS Fuente de información válida para padres y alumnos mediante conferencias impartidas por profesionales ¿QUÉ ES? PREVENCIÓN Adecuada relación familiar Supervisión directa por parte de los padres Promover ambiente adecuado para diálogo Cuando los padres sospechen algunas conductas alimentarias es importante que observen de cerca Hábito de comer en familia CASA Enseñar desde pequeños la importancia de seguir unos hábitos saludables. La dieta debe ser sana, equilibrada y variada que incluya todos los alimentos necesarios. Ofrecer verduras y frutas de forma variada. Reforzar su autoestima y animarlo a que tenga sus propias opiniones. Esto lo reforzará frente a los mensajes sobre estética, cánones de belleza y alimentación que lanzan algunos medios de comunicación y la publicidad. Conversar sobre estos mensajes, razonar las verdades y los mitos y enseñarle a valorar la salud por encima de todo. Animar a practicar ejercicio físico con regularidad. Establecer una buena comunicación dentro del entorno familiar ayuda a que los hijos se sientan seguros.
- 14. TRASTORNO AFECTIVO BIPOLAR TRASTORNO DEPRESIVO MAYOR TRASTORNO DEL DEPRESIVO MAYOR Y AFECTIVO BIPOLAR Genética Neuroanatomía Neurofisiologíca Neuroquímica Neuroendocrina Neuroinmunología Psicosociales Personalidad VULNERABILIDAD Acontecimientos vitales Factores estresante crónicos Socioculturales Biológicos ESTRÉS 7-10 veces mayor riesgo Padre o madre con TAB 25% de TAB en hijos Ambos padres 50-75% de TAB en hijos Gemelos monocigóticos 70% para TAB Gemelos dicigóticos 70% para TAB FACTORES GENÉTICO Eje hipotálamo hipofiso-adrenal (HHA) Eje hipotálamo hipofiso-tiroideo (HHT) Dopamina Noradrenalina Acetil colina Cronobiológicos Ritmos cicadianos Cortisol Melatonina Hormona de crecimiento (GH) FACTORES BIOLÓGICOS FACTORES PSICOSOCIALES
- 15. Duelo normal Duelo Patológico Melancolía Proceso normal que puede aparecer cuando se da una pérdida generadora de un fuerte impacto psicológico DUELO Y MELANCOLÍA Pérdida de ser querido Ruptura amorosa Pérdida de trabajo Pérdida de alguna parte del cuerpo Agitación Embotamiento afectivo Síntomas depresivos Ansiedad Irritabilidad Plenitud (al final) Sentimiento de tristeza profunda Pensamiento permanente acerca de la pérdida Dificultad de concentración Atención extrema en el recuerdo desencadenante Deseo y añoranza extrema Dificultad para aceptar la muerte Aislamiento social Sentimiento de alineación Resentimiento por pérdida Sentimiento de que la vida no tiene sentido Dificultad para disfrutar la vida Similar al normal, pero se diferencian de la temporalidad e intensidad, con mal pronóstico Parecida a la tristeza que normalmente va unida al recuerdo Desgana Falta de energía Añoranza por el pasado Agotamiento Cansancio Dificultad para concentrarse
- 16. Aumento de autoestima Disminución de necesidad de dormir Distraibilidad EPISODIO MANIACO EPISODIO HIPOMANIACO NO YES Ausencia de síntomas psicóticos Verborreico Fuga de ideas- Pensamiento acelerado Aumento de la actividad- Agitación psicomotora Desinhibición sexual Autoestima exagerada con sentimiento de grandiosidad Compra de objetos de forma desmedida Ánimo persistentemente elevado CRITERIOS DIAGNÓSTICOS D E L E P I S O D I O M A N I A C O E H I P O M A N I A C O
- 17. 5. Revisión y comentario de un artículo referente a la psicofarmacología de los estabilizadores del ánimo Comentario: El tratamiento farmacológico del trastorno bipolar I y otros cuadros, no tienen una teoría aceptada de las bases neurobiológicas del trastorno bipolar ni del funcionamiento de los llamados estabilizadores del estado de ánimo, y por ello las pruebas de su eficacia son débiles y las referentes a su toxicidad son preocupantes. El litio pasó de considerarse inicialmente un agente antimaníaco a considerarse un agente profiláctico de recaídas del trastorno maníaco depresivo. Sin embargo, no hay prueba alguna de su especificidad farmacológica para dicho trastorno. Como agente antimaníaco, su utilidad en las crisis es escasa y todos los agentes sedantes se han mostrado más efectivos en el tratamiento de la manía que el placebo, incluyendo los antipsicóticos,anticonvulsivantes y benzodiacepinas. Los resultados relativos al resto de estabilizadores del ánimo son aún peores, lo que seguramente justifica que el litio continúe siendo el tratamiento de primera línea. Existe una gran brecha entre los resultados y lo recomendado por las guías clínicas, y entre los hallazgos de los estudios y las creencias sobre la eficacia de los fármacos en estas condiciones.
- 18. 6. Elaborar una historia clínica de un paciente con Depresión HISTORIA CLÍNICA PSIQUIÁTRICA 1.- FILIACIÓN Nombre: Mariana Juárez Mendoza DNI: 36411298 Edad: 12 años Sexo: Femenino Raza: Mestiza Estado Civil: Soltera Religión: Católica Lugar de Nacimiento: Arequipa Fecha de Nacimiento: 17/02/ 2011 Domicilio: Av. Las Gardenias D-204, José Luis Bustamante y Rivero Grado de Instrucción: Superior incompleta Ocupación Actual: Estudiante Ocupaciones Anteriores: Estudiante Nombre de Padre: Daniel Juárez Sevilla Nombre de Madre: Ana Mendoza Gutierrez Familiar responsable: Daniel Juárez Sevilla (Padre) y Ana Mendoza Gutierrez (Madre) Fecha de Ingreso: 30/04/2023 Fecha de Elaboración: 30/04/2023 Elaborada por: Dreysi Sofía Vilca Flores (Estudiante) Informante: Ana Mendoza Gutierrez (Madre) 2.- HISTORIA DE LA ENFERMEDAD ACTUAL TIEMPO DE LA ENFERMEDAD: TIEMPO DE ENFERMEDAD: 01 mes SÍNTOMAS PRINCIPALES: Tristeza, decaimiento, menos apetito Forma de Inicio: Insidioso Curso: Progresivo Paciente traída por padres quienes refieren que inicia con síntomas desde hace 01 mes, la observan triste, decaída y con menos apetito. Inicialmente los padres atribuyeron los cambios a que estaba nerviosa por las clases; ya que, es una niña perfeccionista, exigente consigo misma, tolera mal las frustraciones incluso aunque sean pequeñas, y quiere hacerlo todo bien y cuando no lo consigue se desanima y sufre. Los padres la describen como “intensa, emotiva, pasa del amor al odio, sensible y buena. Tras el regreso a clases la madre la notó irritable, se quejaba de sus maestros y de las amigas; además le costaba hacer los deberes. Hace 02 semanas se negaba a salir y se iba tarde a la cama.
- 19. En varias ocasiones la encontró llorando en su habitación y al preguntarle qué le pasaba contestó “Lo hago mal todo y doy muchos problemas”. A pesar de que la madre le insistió en que no era verdad, no logró convencerla y la niña continuó llorando. Paciente comenta que hace mes y medio se siente triste; discute con las amigas, que “la hacen de menos”, da problemas a sus padres que “se enfadan por su culpa” cada que saca peores notas y dice que “va a suspender el curso”. Todo le molesta, está irritable y alterada. Tarda en dormirse y tiene menos hambre. Alguna vez ha pensado que “lo mio no tiene remedio, porque no valgo nada”. No ha hablado con nadie de lo que le pasa, le da vergüenza y siente pánico a “estar volviéndose loca”. Ha tenido alguna idea de suicidio, pero no ha pensado en llevarlo a cabo ni hizo planes. Funciones Biológicas: Apetito: Disminuido Sueño: Disminuido Deseo Sexual: No corresponde Sed: Conservada Orinas: Conservadas Deposiciones: Alteradas 3.- ANTECEDENTES PERSONALES: 3.1 FISIOLÓGICOS 3.1.1 Prenatales y Natales: Datos brindados por la madre: Nacida de embarazo planificado, deseado, controles prenatales aparentemente regulares en Hospital Regional Honorio Delgado Espinoza. Madre sufrió amenaza de aborto a las 26 semanas del embarazo, por lo que se le indica tratamiento con reposo absoluto. Nacida de parto por cesárea a las 38 semanas, sin sufrimiento fetal, lloró al nacer, tuvo 3000 grs al nacer, al aparecer recibió vacunas completas y asistió a controles de crecimiento y desarrollo según refiere la madre. 3.1.3 Crecimiento y Desarrollo: Madre refiere que empezó a los 11 meses de nacida. Además, le salieron los incisivos frontales al año, empezó a caminar a los 11 meses. 3.1.4 Psicosexualidad: Identidad Sexual: Paciente se identifica como mujer Orientación Sexual: Heterosexual Masturbación: --- Inicio de Relaciones Sexuales: no corresponde Parejas Sexuales: no corresponde Uso de Métodos Anticonceptivos: Preservativo Abuso Sexual: Niega 3.1.5 Gineco-obstétricos: Menarquia: 11 años Fecha de última menstruación: 15/04/2023
- 20. Fórmula Obstétrica: G (0) Pv (0) Pc (0) Hv (0) Hm (0) A (0) Uso de Métodos Anticonceptivos: no corresponde 3.2 PATOLÓGICOS 3.2.1 Enfermedades Crónicas: DM ( ) HTA ( ) TBC ( ) ASMA ( ) ALERGIAS ( ) 3.2.1 Hospitalizaciones: Niega 3.2.2 Intervenciones Quirúrgicas: Niega 3.2.3 Accidentes: Niega 3.2.4 Consumo de Sustancias Psicoactivas: NO CORRESPONDE Alcohol: Tabaco: Fecha de Inicio de Consumo: Fecha de Inicio de Consumo: Frecuencia: Frecuencia: Fecha de Último consumo: Fecha de Último consumo: Síntomas de Tolerancia y Abstinencia: Síntomas de Tolerancia y Abstinencia: Cannabis: Estimulantes: (Cocaína, PBC, anfetaminas) Fecha de Inicio de Consumo: Fecha de Inicio de Consumo: Frecuencia: Frecuencia: Fecha de Último consumo: Fecha de Último consumo: Síntomas de Tolerancia y Abstinencia: Síntomas de Tolerancia y Abstinencia: 3.2.5 Psiquiátricos: Antecedentes Familiares de Enfermedad Mental: Tía materna Intentos autolíticos: Niega Conductas disociales: Niega Conducta Alimentaria: Sin ninguna alteración Medicación Psicotrópica recibida: Niega 4. ANTECENTES FAMILIARES: 4.1 Estructura Familiar Padre: 35 años, vivo, aparentemente sano Madre: 32 años, viva, aparentemente sano 4.2 Dinámica Familiar: Paciente refiere que ambos padres son casados, que tiene mayor apego a su madre, ambos padres siempre la apoyan aunque últimamente siente que los hace enojar mucho por sus calificaciones.
- 21. 5. DESEMPEÑO ACADÉMICO Y ESCOLARIDAD Paciente ingresa a Jardín a los 3 años, refiere que no tuvo ningún problema académico, ni de conducta, de hecho era bastante sociable y ayudaba a sus compañeros por lo que siempre era premiada. A los 6 años ingresa a escuela primaria, cursa sus estudios sin ningún problema, sin eventualidades; teniendo un desempeño académico excelente. A los 12 años continúa en la institución educativa y comienza a aislarse de amigas y bajar rendimiento académico. 6. ANTECEDENTES LABORALES: No corresponde 7. CONDICIONES SOCIOECÓNOMICAS: Depende económica de ambos padres 8. PERSONALIDAD PREMÓRBIDA: Paciente que de niña ambos padres la describen como tranquila, amable, buena establecer relaciones con otros niños, durante preescolar , igualmente padres la describen como niña tranquila,tenía pocos amigos, a pesar de no tener dificultades para establecer relaciones con niños. Al desarrollar estudios de nivel primario tenía pocos amigos, pero muchos la conocían. En el nivel secundario comienza a presentar dificultades para relacionarse y el desempeño académico baja. 9. EXAMEN FÍSICO: FUNCIONES VITALES: Presión Arterial: 120/80 mmHg Frecuencia Cardiaca: 74 lpm Frecuencia Respiratoria: 18rpm Temperatura: 36,5°C Saturación de Oxígeno: 92 % ANTROPOMETRÍA: Peso: 50 kg Talla: 1.50 m Índice de masa corporal: 22.22 kg/m2 1) ASPECTO GENERAL: Paciente en REG, REH, REN, en decúbito dorsal 2) PIEL Y FANERAS: Piel trigueña, turgencia y elasticidad conservados, TCSC disminuido ligeramente en cantidad, llene capilar <2seg, pelo negro y largo de adecuada implantación, uñas en regular estado de higiene y conservación. 3) CABEZA Y CUELLO: Normocéfalo, mesaticéfalo, no exostosis, ni tumoraciones. Ojos simétricos, escleras limpias, pupilas isocóricas normorreactivas, conjuntivas palpebrales rosadas, agudeza visual no evaluable. Cuello cilíndrico, móvil, sin presencia de adenopatías, tiroides no palpable. 4) TÓRAX: Simétrico, móvil con respiración, MV pasa bien en ACP, no ruidos agregados 5) CARDIOVASCULAR: Pulso regular de intensidad y amplitud normales, choque de punta no visible ni palpable, ruidos cardiacos, normo rítmicos y normofonéticos, no soplos.
- 22. 6) ABDOMEN: 1 Inspección: No se evidencia circulación colateral Palpación: Abdomen blando depresible, no doloroso a la palpación profunda y superficial, no visceromegalias. RHA (+), regulares en frecuencia e intensidad. 7) GENITOURINARIO: Genitales de acuerdo a sexo y edad, vello púbico de distribución ginecoide 8) RECTAL: Diferido 9) COLUMNA VERTEBRAL Y EXTREMIDADES: Moviliza 04 extremidades, Dandy (-) 10) APARATO LOCOMOTOR: Fuerza muscular conservada, no déficit sensitivo ni motor 11) NEUROLÓGICO: Paciente orientada en las 03 esferas tiempos, espacio y persona 10. EXAMEN DEL ESTADO MENTAL (EEM): 1. Apariencia y actitud hacia el examinador: Paciente femenina que se muestra nerviosa al inicio pero poco a poco se tranquiliza y colabora con el interrogatorio. Muestra empatía, mímica y gestos expresivos y contacto visual adecuado. Tiene el ánimo decaído. 2. Psicomotricidad: Paciente en decúbito dorsal, movilidad activa y pasiva conservada, no se evidencia temblor, ni tics. 3. Afectividad: 3.1 Estado de Ánimo: Congruente 3.2 Afecto: Describir las cualidades del Afecto: Congruente 4. Lenguaje: Fluido, coherente de tono adecuado 5. Pensamiento: Conservado 6. Sensopercepción: Conservado 7. Orientación: Orientada en las 03 esferas 8. Atención y Concentración: Atenta a estímulos 9. Memoria: Inmediata, reciente y remota conservadas 10. Cálculo Básico: Conservado 11. Juicio: COnservado 12. Introspección (INSIGHT): Conservado 11. DIAGNÓSTICO: Episodio depresivo
- 23. DEPRESIÓN NUNCA RETROCEDAS TÓMATE TU TIEMPO PARA AVANZAR PERO DEPRESIÓN Crear entorno adecuado Campañas sobre prevención de Depresión Campañas de publicidad Líneas de atención PSICOEDUCACIÓN
- 24. PREVENCIÓN Evitar el estrés Hacer ejercicio Dieta saludable Buscar métodos que ayuden a conciliar el sueño o que no lo alteren Evitar uso de drogas y alcohol Terapia de conversación Tristeza, ansiedad o “vacío” Desesperanza o pesimismo Irritabilidad, frustración o intranquilidad Culpabilidad, inutilidad o impotencia Pérdida de interés o placer en las actividades y los pasatiempos Fatiga, disminución de energía o sensación de que está más lento Dificultad para concentrarse, recordar o tomar decisiones Dificultad para dormir, despertarse temprano en la mañana o dormir demasiado Cambios en el apetito o en el peso sin haberlos planificado Dolores y molestias, dolor de cabeza, calambres o problemas digestivos sin una causa física aparente, o que no se alivian ni con tratamiento Intentos de suicidio o pensamientos sobre la muerte o el suicidio. SÍNTOMAS ¿QUE ÉS? Trastorno mental caracterizado por bajo estado de ánimo y sentimiento de tristeza , asociado a alteraciones de comportamiento , del grado de actividad y pensamiento. Una de las más frecuentes en Atención Primaria y primera causa de atención psiquiátrica y discapacidad derivada de problemas mentales