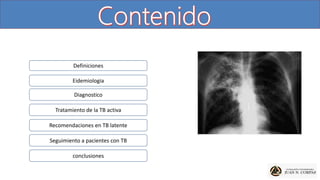
Este documento trata sobre la tuberculosis. En 3 oraciones: Resume la epidemiología, diagnóstico y tratamiento de la tuberculosis activa. La tuberculosis es una de las 10 principales causas de muerte en el mundo y en Colombia se reportaron 14,420 casos en 2018. El diagnóstico de tuberculosis pulmonar se basa en confirmación microbiológica y criterios clínicos. El tratamiento de la tuberculosis activa consiste en una fase intensiva de 2 meses con rifampicina, isoniazida, pirazinamida y etambutol, seguida de una fase de contin