Protocolos-Borrador Atención demanda
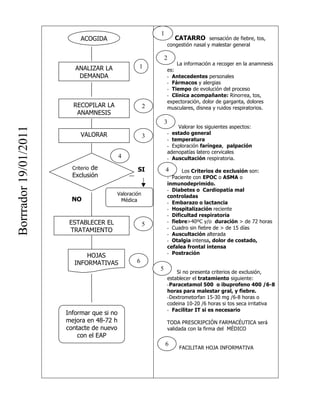
- 1. 1 ACOGIDA CATARRO sensación de fiebre, tos, congestión nasal y malestar general 2 La información a recoger en la anamnesis ANALIZAR LA 1 es: DEMANDA - Antecedentes personales - Fármacos y alergias - Tiempo de evolución del proceso - Clínica acompañante: Rinorrea, tos, expectoración, dolor de garganta, dolores RECOPILAR LA 2 musculares, disnea y ruidos respiratorios. ANAMNESIS 3 Valorar los siguientes aspectos: Borrrador 19/01/2011 VALORAR - estado general 3 - temperatura - Exploración faríngea, palpación adenopatías latero cervicales 4 - Auscultación respiratoria. de Criterio SI 4 Los Criterios de exclusión son: Exclusión - Paciente con EPOC o ASMA o inmunodeprimido. - Diabetes o Cardiopatía mal Valoración controladas NO Médica - Embarazo o lactancia - Hospitalización reciente - Dificultad respiratoria ESTABLECER EL - fiebre>40ºC y/o duración > de 72 horas 5 TRATAMIENTO - Cuadro sin fiebre de > de 15 días - Auscultación alterada - Otalgia intensa, dolor de costado, cefalea frontal intensa - Postración HOJAS INFORMATIVAS 6 5 Si no presenta criterios de exclusión, establecer el tratamiento siguiente: - Paracetamol 500 o ibuprofeno 400 /6-8 horas para malestar gral, y fiebre. - Dextrometorfan 15-30 mg /6-8 horas o codeina 10-20 /6 horas si tos seca irritativa - Facilitar IT si es necesario Informar que si no mejora en 48-72 h TODA PRESCRIPCIÓN FARMACÉUTICA será contacte de nuevo validada con la firma del MÉDICO con el EAP 6 FACILITAR HOJA INFORMATIVA
- 2. 1 El motivo de la demanda es una ACOGIDA CONTUSIÓN 2 La información que se ha de recoger en ANALIZAR LA 1 la anamnesis es: DEMANDA - Antecedentes personales (mareos, epilepsia..) - Fármacos y alergias (sintrom) - Intensidad del golpe y mecanismo de producción, inicio de los síntomas. RECOPILAR LA 2 - Síntomas: dolor, chasquido o crujido, grado de ANAMNESIS impotencia. Borrrador 19/01/2011 3 VALORAR 3 En necesario valorar los siguientes aspectos: - estado general - localización, extensión y aspecto de la lesión Algún Criterio - movilidad activa y pasiva, sensibilidad de Exclusión 4 4 Los citerior de exclusión son: - Deformidad o asimetría Valoración - Déficit motor o sensitivo Médica - Impotencia funcional importante 5 - Dolor óseo selectivo intenso - Trauma no fortuito: patolgias de base 5 Si no criterios de exclusión, establecer el Establecer tratamiento: tratamiento - Reposo y elevación (extremidades) - Inmovilización con vendaje compresivo si procede - Frío local 10 min/8 horas x 72 horas - Si dolor: analgésico habitual a dosis habituales - Si es necesario, facilitar IT, Parte de Lesiones… Si precisa prescripción farmacéutica SERÁ VALIDADA CON LA FIRMA DEL MÉDICO Informar que si no mejora en 48-72 h contacte de nuevo con el EAP
- 3. 1 DIARREA aumento de la frecuencia de las ACOGIDA deposiciones (> 3/día) y la disminución de su consistencia 2 La información a recoger en la ANALIZAR LA 1 anamnesis es: DEMANDA - Antecedentes personales - Fármacos y alergias - Tiempo de evolución del proceso - Características de las heces: presencia de sangre, RECOPILAR LA mucosidad, coloración 2 ANAMNESIS - Factores relacionados: alcohol, abuso de laxantes, trasgresiones dietéticas, cambios en la dieta Borrrador 19/01/2011 habitual, viajes recientes. VALORAR 3 - Presencia de vómitos, tolerancia líquidos 3 Valorar los siguientes aspectos: 4 - estado general - toma de constantes: temperatura, Tensión arterial, de Criterio SI glucemia capilar (diabéticos) Exclusión - Mucosas, abdomen Valoración 4 Los Criterios de exclusión son: NO Médica - afectación importante del estado general - fiebre>38ºC - inmunodepresión ESTABLECER EL 5 - productos patológicos en las heces TRATAMIENTO - duración del cuadro > 3 días - vómitos frecuentes >5/12h - intolerancia oral HOJAS - sospecha de intoxicación alimentaria 6 - DM con glucemia capilar alterada INFORMATIVAS - Signos de deshidratación - Edad >70 años 5 Si no presenta criterios de exclusión, establecer el tratamiento siguiente: Informar que si no - rehidratación oral: agua, infusiones mejora en 48-72 h - plan dietético para la incorporación gradual de contacte de nuevo alimentos con el EAP - reposo relativo, evitando la actividad física excesiva - si febrícula: paracetamol 500 mh – 1 gr / 6-8 h - informar de signos de alarma: fiebre >38ºC, presencia de productos patológicos en las heces, más de 5 vómitos en 12h - si es necesario, facilitar IT TODA PRESCRIPCIÓN FARMACÉUTICA será validada con la firma del MÉDICO
- 4. 1 El motivo de la demanda es una SANGRADO ACOGIDA NASAL 2 La información en la anamnesis: - Antecedentes personales ANALIZAR LA 1 - Fármacos y alergias (sintrom, aspirina, DEMANDA hipotensores) - Tiempo de sangrado, episodios previos - Clinica acompañante - Causa: RECOPILAR LA LOCAL: erosión, traumatismo, sequedad mucosa, 2 ANAMNESIS irritantes, rinitis. GENERAL alteración coagulación, HTA, DM. Borrrador 19/01/2011 3 Valorar los siguientes aspectos: VALORAR 3 - Cefalea o afectación general - Cantidad de sangrado - Localización anterior o posterior: explorar - Tensión arterial - INR en anticoagulados Algún Criterio - Descartar cuerpo extraño en niños de Exclusión 4 4 Los criterios de exclusión son: - TA > de 150/95 Valoración - Signos o síntomas de alarma Médica - Epistaxis posterior (no para el sangrado con compresión nasal) - Sangrado bilateral - Anticoagulantes y trastornos de coagulación 5 - Si no criterios de exclusión, establecer el 5 tratamiento Establecer tratamiento - Sentado con cabeza inclinada sobre el pecho (evitar decúbito supino) - SI contusión: frío local - Compresión mecánica de ambas fosas nasales con 2 dedos 10 minutos. Si cede el sangrado taponar con gasa - Si no cede avisar al medico Hoja 6 - Mantener taponamiento máximo 2 días informativa B Dar recomendaciones de cuidados 6 del taponamiento Citar para seguimiento con su enfermera en 48h. Si vuelve a sangrar acudir al CDS
- 5. El motivo de la demanda es una HERIDA 1 ACOGIDA 2 La información en la anamnesis: - Antecedentes personales - Fármacos y alergias (sintrom) ANALIZAR LA 1 - Tiempo de evolución DEMANDA - Clinica acompañante - Estado vacunal Td. 3 Valorar los siguientes aspectos: RECOPILAR LA - estado general 2 ANAMNESIS - localización, extensión - Características de la herida Borrrador 19/01/2011 - Signos de infección (dolor, edema, calor y VALORAR 3 exudado purulento Los criterios de exclusión son: 4 Afectación de cara, articulaciones o tendones. - - Hemorragia importante - Precisa parte de lesiones: agresiones, Algún Criterio accidente… de Exclusión 4 Si no criterios de exclusión, 5 stablecer el tratamiento: - Hemostasia si precisa Valoración - Limpieza y desinfección (clorhexidina) Médica - Cura húmeda: - Sutura si precisa: - * Herida abierta de < de 6h.anestesia local y sutura - Si dolor: analgésico habitual a dosis habituales Infección o - Vacunación Td si procede mordedura 6 Si hay signos de infección o en mordeduras además: - No suturar 5 6 - Cura húmeda (apósito plata) - Mordedura murcielago: vacunacion antirábica - Tratamiento antibiótico Amoxi/clavulánico Establecer tratamiento 500/8h o eritromicina 500/6hx 8d según caso Si precisa prescripción farmacéutica SERÁ VALIDADA CON LA FIRMA DEL MÉDICO HOJA INFORMATIVA Hoja informativa 7 Citar para seguimiento con su enfermera en 48-72 h.
- 6. 1 El motivo de la demanda es una ACOGIDA Alteración de la Tensión 2 La información que se ha de recoger en la anamnesis es: ANALIZAR LA 1 DEMANDA - Antecedentes personales - Fármacos y alergias - Factores de Riesgo cardiovascular - Procedimiento de detección del problema. RECOPILAR LA 2 - Clínica acompañante: cefalea brusca, ANAMNESIS visión borrosa, dolor torácico Situaciones asociadas: Borrrador 19/01/2011 - Incumplimiento terapéutico VALORAR 3 Defectos en la técnica de medida 3 Valorar los siguientes aspectos: Algún Criterio - Signos y síntomas de alerta: cefalea de Exclusión 4 brusca, síncope, dolor torácico o abdominal agudo palpitaciones, visión borrosa taquicardia, taquipnea, edemas en eeii. Valoración - Frecuencia cardiaca y respiratoria Médica - Medida de la presión arterial en el brazo control, dos medidas con un intervalo de 2-5 minutos 5 4 Los criterios de exclusión son: Corregir incumplimiento o - TA > de 180/110 errores o técnica - Signos o síntomas de alerta - Hipertensión no conocida TA< 140/90 Citar a controles habituales 5 Si no criterios de exclusión, establecer el tratamiento: TA 140-180 / 90-110 Diagnosticar incumplimiento y tratarlo citar con su Citar a controles por su enfermera según enfermera para cifras de TA y otros factores. confirmar evolución TA > 180/110 sin Si precisa prescripción farmacéutica SERÁ signos de alarma citar VALIDADA CON LA FIRMA DEL MÉDICO con su enfermera en 24-48h.
- 8. 1 MOLESTIAS URINARIAS ACOGIDA 2 La información a recoger en la anamnesis es: - Antecedentes personales ANALIZAR LA 1 - Antecedentes infecciones previas DEMANDA - Fármacos y alergias - Tiempo de evolución del proceso - Clínica acompañante (leucorrea) - Características de las molestias, - Síntomas asociados: fiebre, dolor lumbar RECOPILAR LA 2 ANAMNESIS 3 Valorar los siguientes aspectos: Borrrador 19/01/2011 - estado general - toma de constantes: temperatura, VALORAR 3 - Tira reactiva de orina - Características de la orina 4 4 Los Criterios de exclusión son: - Mas de 7 días de evolución de Criterio SI - Escalofríos o Temperatura >37ºC Exclusión - Embarazo o lactancia - Varón - Mujer > de 65 años o diabética. Valoración - ITU de repetición (>2/seis meses) NO Médica - Recaída de ITU tratada los últimos 15 días - Antecedentes de Pielonefritis en el último año o alteración conocida de vías urinarias ESTABLECER EL - Alteración flujo vaginal 5 - Portador Sonda TRATAMIENTO - Dolor lumbar o nauseas o vómitos - Hematuria franca 5 SiSINTOMAS SIGNOS no presenta criterios de exclusión, HOJAS Disuria Nitritos + establecer el tratamiento según la pauta INFORMATIVAS 6 siguiente: Polaquiuria Leucos + Tenesmo vesical Hematuria + Dolor suprapúbico Orina turbia Si presenta 2 o más signos o síntomas iniciar tratamiento: Recomendaciones higienicas. Informar que si no Orinar cada 2-3 horas mejora en 72 h TTº: Amoxi/Clavulànic 500/125 cada 8 h. x 5 contacte de nuevo d. o Norfloxacino 400/12 h. x 3 d. con el EAP Informar de signos de alarma: Tª > 37º sangre en la orina, dolor lumbar o nauseas. Dar hoja informativa TODA PRESCRIPCIÓN FARMACÉUTICA será validada con la firma del MÉDICO
- 9. Protocolo de enfermería Dolor Torácico Dolor Precordial Retroesternal y opresivo en ocasiones irradiado a miembro superior izquierdo Ver antecedentes Cardiovasculares Minimizar la ansiedad Decúbito Supino Administras O2 2 lpm si Sat <93% Borrrador 19/01/2011 Realizar ECG Toma de TA TA >100 mmHg TA<100 mmHg Cafinitrina 1 comp/sl Avisar al Medico Esperar 5 minutos Cede el dolor No Cede el dolor Dejar en Reposo Cafinitrina 1 comp/sl cada 5 Repetir el ECG min si TA <100mmHg Realizar registro MAX 3 comp Avisar al medico
- 10. 1 El motivo de la demanda es una ACOGIDA QUEMADURA 2 La información que se ha de ANALIZAR LA 1 recoger en la anamnesis es: DEMANDA - Agente causal - Antecedentes personales - Fármacos y alergias (sintrom) - Tiempo de evolución RECOPILAR LA 2 - Estado vacunal Td. ANAMNESIS Borrrador 19/01/2011 3 Valorar los siguientes aspectos: VALORAR 3 - estado general - localización, extensión - Grado de la quemadura - Signos de infección (dolor, edema, calor Algún Criterio y exudado purulento de Exclusión 4 - Quemaduras eléctricas: hacer ECG 4 Los citerior de exclusión son: - Lesiones por inhalación Valoración - 2º grado > 10% Médica - 3º grado > 2% 5 - Cráneo, cara cuello o genitales - Quemaduras electricas - En niños además: Sospecha de malos tratos Establecer tratamiento - 5 Si no criterios de exclusión, establecer el Hoja tratamiento: informativa - Retirar ropa y c. extraños - Lavado y reducción calor local S.F - Alquitrán disolver con aceite de oliva - Si dolor: analgésico habitual a dosis Citar para habituales seguimiento con su - Desbridar flictenas enfermera - Cura húmeda, apósito semi oclusivo - Quemadura solar: crema hidratante - Vacunación Td si procede Si precisa prescripción farmacéutica SERÁ VALIDADA CON LA FIRMA DEL MÉDICO
