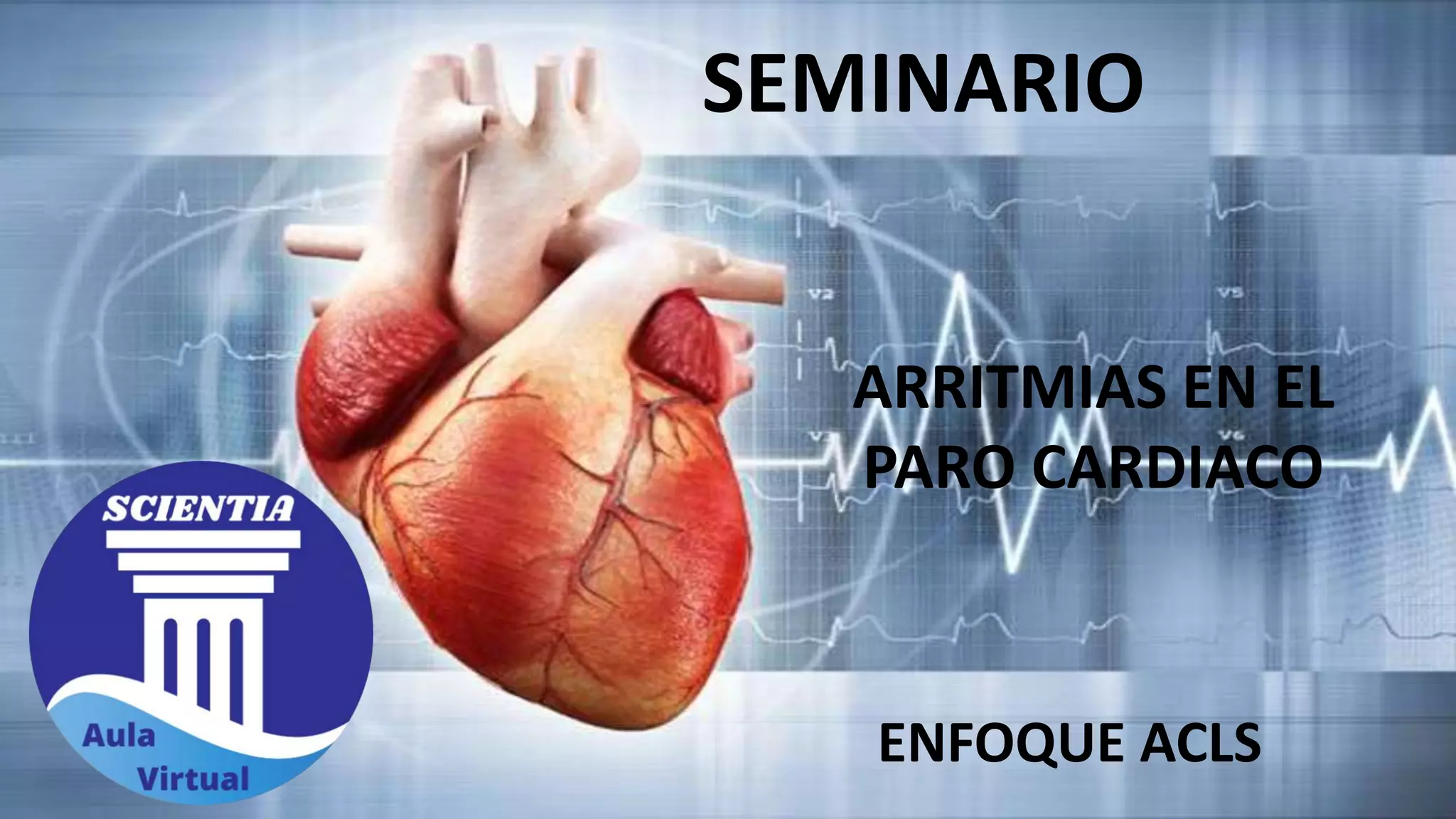
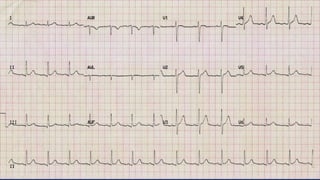
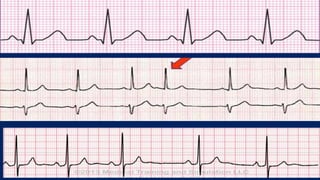
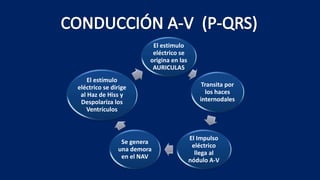
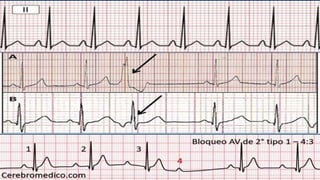
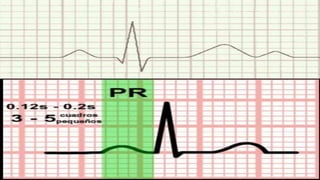
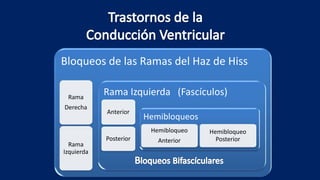
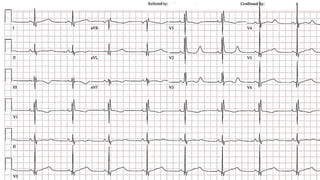
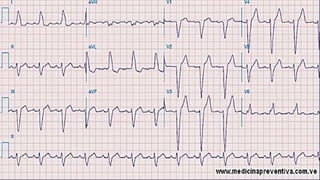
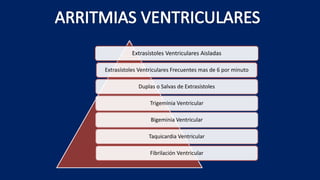
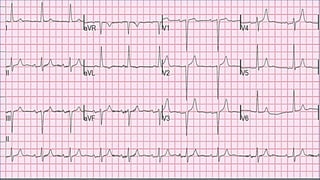
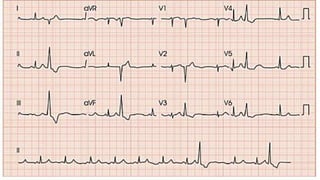
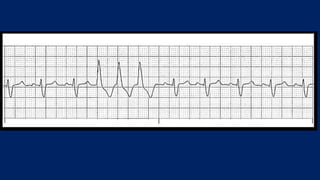
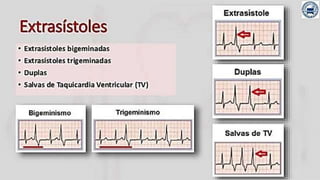
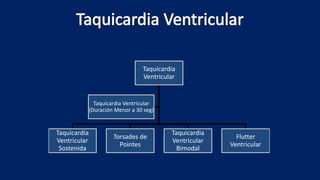
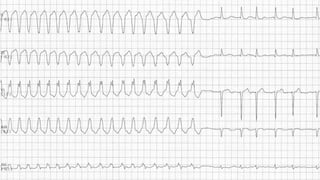
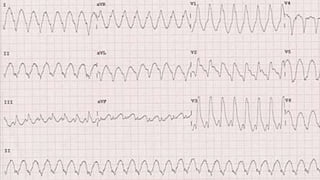
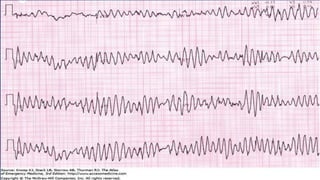
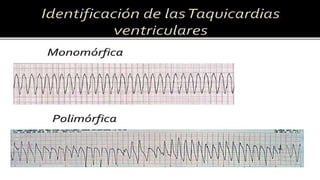
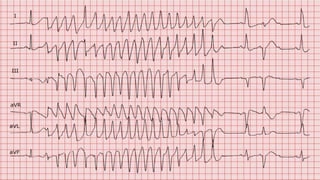
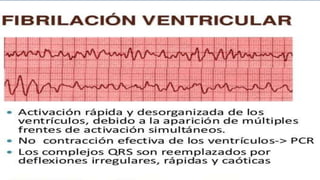
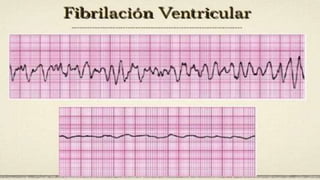
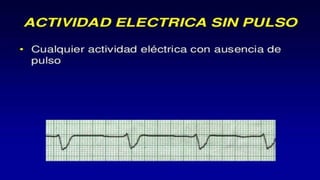
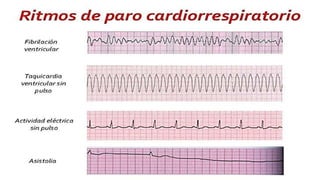
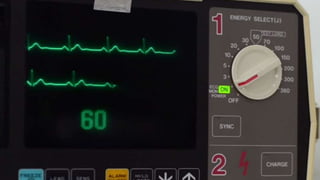
Este documento presenta información sobre arritmias en el paro cardíaco desde el enfoque de ACLS. Explica los diferentes ritmos cardíacos, cómo identificarlos y tratarlos. También detalla las dosis y administración de medicamentos comúnmente usados como adrenalina, lidocaína, atropina y sulfato de magnesio. El objetivo es brindar una guía para el tratamiento de arritmias en situaciones de emergencia.