1) Los antecedentes familiares, la edad, los antecedentes personales de cáncer de seno y alteraciones genéticas aumentan el riesgo de cáncer de seno.
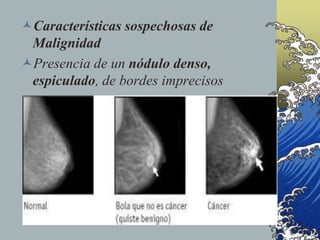
2) La mamografía puede detectar tumores antes de que se palpen y es recomendable para mujeres a partir de los 40 años, con mayor frecuencia a partir de los 50.
3) El tratamiento puede incluir cirugía, radioterapia, quimioterapia y terapia hormonal, dependiendo del estadio y características del tumor.