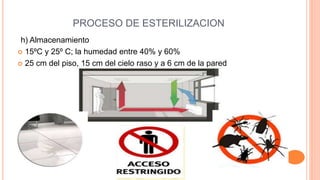
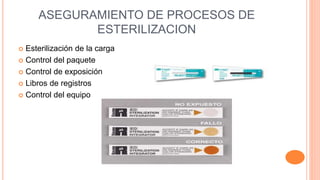
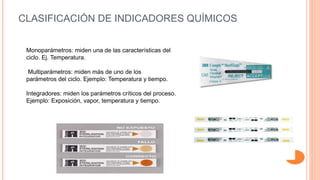
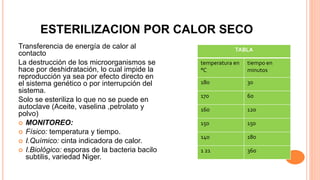
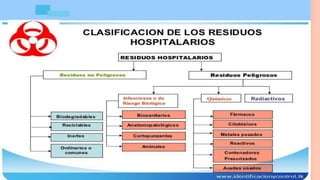
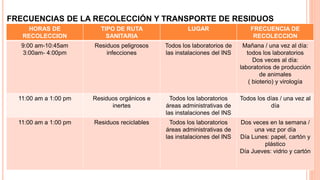
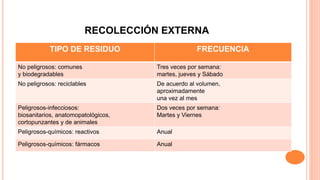
Este documento trata sobre el control de infecciones en los usuarios y su entorno. Resume los principales puntos sobre la esterilización en la central de esterilización, incluyendo el proceso de esterilización, los métodos de esterilización como el vapor y el plasma de peróxido de hidrógeno, y los requisitos para el personal, las instalaciones, los equipos y los procesos para garantizar la esterilización segura de los instrumentos.