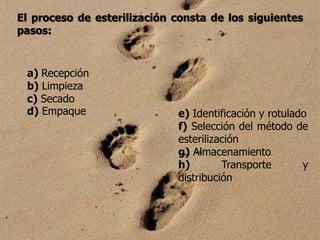
Este capítulo describe el proceso de esterilización de elementos médicos reutilizables, incluyendo los pasos de recepción, limpieza, secado, empaque, identificación, selección del método de esterilización, almacenamiento, transporte y distribución. Explica que el proceso de esterilización debe basarse en la esterilización de la carga, control del paquete, control de exposición y registros para garantizar la esterilidad desde la recepción hasta el uso.