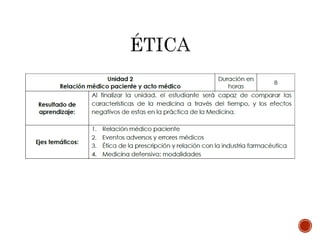
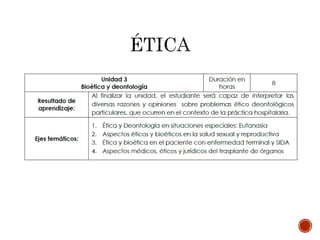
Este documento describe una actividad académica que analiza la normativa legal, el código de ética y las prácticas culturales para comparar principios en conflicto en situaciones dadas. La metodología incluye análisis de casos y problemas, foros de discusión y evaluaciones permanentes a lo largo de 4 unidades.