Organizadores (embriología)
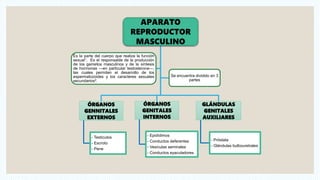
- 1. APARATO REPRODUCTOR MASCULINO ÓRGANOS GENNITALES EXTERNOS - Testículos - Escroto - Pene ÓRGANOS GENITALES INTERNOS - Epidídimos - Conductos deferentes - Vesículas seminales - Conductos eyaculadores GLÁNDULAS GENITALES AUXILIARES - Próstata - Glándulas bulbouretrales Es la parte del cuerpo que realiza la función sexual1. Es el responsable de la producción de los gametos masculinos y de la síntesis de hormonas —en particular testosterona—, las cuales permiten el desarrollo de los espermatozoides y los caracteres sexuales secundarios2. Se encuentra dividido en 3 partes
- 2. ÓRGANOS GENITALES EXTERNOS TESTÍCULOS - Son dos glándulas ovoides, una a cada lado del pene, de unos 5 cm de largo y 2,5 cm de diámetro y con un peso de 10-15 gramos, que están suspendidas dentro del escroto por el cordón espermático3. - Producen las células germinales masculinas o espermatozoides y las hormonas sexuales masculinas o andrógenos3. - Constituyen las gónadas masculinas y tienen el mismo origen embriológico que los ovarios o gónadas femeninas3. ESCROTO - El escroto es un saco cutáneo exterior que contiene los testículos y está situado posteroinferiormente en relación al pene e inferiormente en relación a la sínfisis del pubis3. - Consta de piel rugosa (de color oscuro) y de una fascia superficial o lámina de tejido conjuntivo que divide al escroto en una mitad derecha y otra izquierda y cada una de ellas contiene un testículo. La localización exterior del escroto y la contracción de sus fibras musculares regulan la temperatura de los testículos porque la producción normal de espermatozoides requiere una temperatura inferior en unos 2-3 grados a la temperatura corporal3. PENE - El pene es el órgano de la copulación en el hombre. Sirve de salida común para la orina y el semen o líquido seminal. Consiste en un cuerpo y una raíz3. - En la punta del pene, el cuerpo esponjoso forma el glande que cubre los extremos libres de los cuerpos cavernosos. Cerca del extremo final del glande se encuentra el orificio de la uretra esponjosa u orificio externo de la uretra. La piel y las fascias del pene se prolongan como una doble capa de piel dando lugar al prepucio, que cubre el glande en una extensión variable3.
- 3. ÓRGANOS GENITALES INTERNOS EPIDÍDIMOS Son dos estructuras en forma de coma de unos 4 cm de longitud, cada una de las cuales se encuentra adosada a las superficies superior y posterior-lateral de cada testículo. En donde los espermatozoides son almacenados para pasar las etapas finales de su maduración3. CONDUCTOS DEFERENTES Son 2 tubos musculares de pared gruesa que comienzan en la cola del epidídimo de cada lado y terminan en el conducto eyaculador. Transportan esperma desde el epidídimo al conducto eyaculador de su lado3. VESÍCULAS SEMINALES Son 2 largos tubos de unos 15 cm. de longitud que están enrollados y forman unas estructuras ovaladas en la base de la vejiga, por delante del recto3. CONDUCTOS EYACULADORES Cada uno de los dos conductos es un tubo delgado, mide de 2 a 2,5 cm. de longitud y se forma cerca del cuello de la vejiga por la unión del conducto de la vesícula seminal y el conducto deferente de su lado. Ambos conductos eyaculadores viajan juntos a medida que pasan a través de la próstata y van a desembocar en la uretra prostática en donde expulsan el semen inmediatamente antes de que sea expulsado al exterior desde la uretra3.
- 4. GLÁNDULAS GENITALES AUXILIARES PRÓSTATA Es la mayor glándula accesoria del sistema reproductor masculino con un tamaño similar al de una pelota de golf. Se sitúa en la pelvis por debajo de la vejiga urinaria y detrás de la sínfisis del pubis y rodea la primera porción de la uretra que, por ello, se llama uretra prostática3. GLÁNDULAS BULBOURETRALES Son 2 y tienen el tamaño de un guisante, también reciben el nombre de glándulas de Cowper. Se encuentran debajo de la próstata, póstero - laterales en relación a la uretra membranosa. Durante la excitación sexual secretan un líquido alcalino al interior de la uretra que protege a los espermatozoides3.
- 5. ESPERMATOGÉNESI S A)FASE ESPERMATOGONIAL. B)Es la fase proliferativa. La espermatogonia está en contacto con la membrana basal del túbulo seminífero y se divide por mitosis. Se distinguen dos tipos de espermatogonias: la A que permanece en el compartimento basal del túbulo seminífero y la espermatogonia B que se transforma en espermatocito I preleptoténico4. FASE ESPERMATOCITARIA. Comprende dos divisiones celulares, de espermatocito I a espermatocito II y de este a espermátide. De un espermatocito I que tiene 23 cromosomas bivalentes, es decir con cuatro cromátides cada uno, se forman cuatro espermatozoides. Las divisiones de la etapa espermatocitaria son de tipo reduccional o meióticas. Las células resultantes, las espermátides, tienen una carga cromosómica haploide, solo 23 cromosomas en vez de los 46 cromosomas de las células somáticas4. FASE ESPERMIOGÉNICA. En esta fase no hay división celular, solo diferenciación celular. El espermátide, célula redonda, contiene 23 cromosomas; es por tanto haploide. Procede de la división celular del espermatocito II y se transforma en espermatozoide4. Es la gametogénesis masculina que consiste en la formación de espermatozoides en los testículos a partir de células madre llamadas espermatogonias. Es un proceso continuo que se inicia en la pubertad y no declina con la edad. Se distinguen tres etapas o fases.
- 6. ESPERMATOZOID E CABEZA Contiene el ADN, que, al combinarse con el ADN del óvulo creará un nuevo individuo. La punta corresponde a la porción llamada acrosoma que permite al espermatozoide penetrar en el óvulo5. CUELLO O SEGMENTO MEDIO Contiene la mitocondria que suministra la energía que la cola necesita para moverse5. COLA O FLAGELO Tiene un movimiento en forma de látigo de un lado a otro para impulsar el espermatozoide hacia el óvulo5. Es el gamteo masculino encargado de la fecundación del óvulo. Su estructura consta de 3 partes.
- 7. 1. Anatomía del aparato reproductor masculino [Internet]. FAIRVIEW. [cited 2020 Aug 8]. Available from: https://www.fairview.org/sitecore/content/Fairview/Home/Patient- Education/Articles/Spanish/a/n/a/t/o/Anatomía_del_aparato_reproductor_masculino_84182_español 2. Bizarro, Patricia; Acevedo S. Aparato reproductor masculino | Histología y biología celular, 2e | AccessMedicina | McGraw-Hill Medical [Internet]. Access Medicina. [cited 2020 Aug 8]. Available from: http://accessmedicina.mhmedical.com/content.aspx?bookid=1502§ionid=94737550 3. Reiriz J. SISTEMA REPRODUCTOR MASCULINO: ANATOMÍA [Internet]. Infermera Virtual. [cited 2020 Aug 8]. p. 2–5. Available from: https://www.infermeravirtual.com/files/media/file/104/Sistema reproductor masculino.pdf?1358605633 4. Marina S. Avances en el conocimiento de la espermatogénesis. Implicaciones clínicas. Rev Iberoam Fertil [Internet]. 2003 [cited 2020 Aug 8];Vol. 20(Instituto de Reproducción CEFER. Barcelona):215–7. Available from: http://www.revistafertilidad.org/RecursosWEB/fertilidad/Fert-Jul-Agost03- Trabajo1.pdf 5. Espermatozoide: MedlinePlus enciclopedia médica illustración [Internet]. Medline Plus. 2020 [cited 2020 Aug 9]. Available from: https://medlineplus.gov/spanish/ency/esp_imagepages/19471.htm