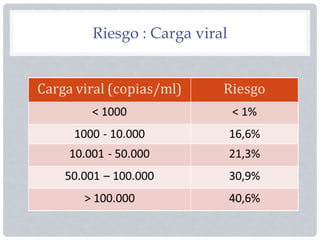
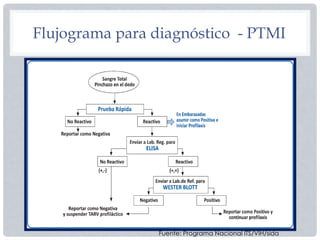
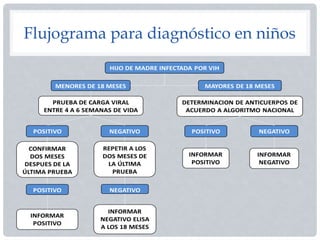
El documento aborda la prevención de la transmisión materno-infantil del VIH, destacando la importancia de las pruebas en mujeres embarazadas y el uso de terapia antirretroviral (TAR) durante el embarazo y el parto. Se mencionan protocolos específicos para el manejo del recién nacido expuesto al VIH, incluyendo la profilaxis con zidovudina y nevirapina. Además, se señala que la lactancia materna no es recomendada para recién nacidos de madres con VIH en el contexto nacional.