CANCER DE CERVIX 2016.ppt
- 1. 25/7/2023 CANCER DE CERVIX ELENA MURIEL GOMEZ
- 2. 25/7/2023 Epidemiologia Es la tercera neoplasia ginecológica más frecuente en los estados unido de Norteamérica (después del cancer del cuerpo uterino y del ovario) Representa la tercera causa de muerte por cancer ginecologico.
- 3. 25/7/2023 Anatomia del Cervix Al nacer, la proporción cuerpo cérvix es prácticamente de uno a uno, pero a medida que la niña crece el cuerpo va aumentando, hasta que en la vida adulta la proporción es de cuatro a uno. El cuello tiene una porción intravaginal, recubierta por el ectocervix, El canal cervical, mediante el cual se comunica la vagina con la cavidad uterina, está a su ver recubierta por el endocervix.
- 4. 25/7/2023 Anatomia El canal cervical está delimitado por abajo por el orificio cervical externo (OCE) y por arriba por el orificio cervical interno (OCI), estrechamente relacionado con el itsmo uterino.
- 5. 25/7/2023 Histologia El epitelio ectocervical poliestratificado o pavimentoso, asienta sobre una membrana basal y está constituido por varias capas.
- 6. 25/7/2023 Histologia El canal cervical está recubierto por un epitelio cilíndrico, que asienta sobre una membrana basal. Las células son alargadas, con diámetro longitudinal de 20 a 35 micras y transverso de 5 a 9 micras, que se disponen en una sola hilera,
- 7. 25/7/2023 Histologia La zona de transformación: En esta zona y sus proximidades es donde se producen frecuentes fenómenos de transformación del epitelio cilíndrico en epitelio pavimentoso, proceso que ha recibido diversas denominaciones y que hoy conocemos habitualmente como metaplasia escamosa.
- 8. 25/7/2023 Etiologia Es evidente la importancia de la infección por el virus del papiloma humano en la etiología del cáncer de cérvix. Estos ADN virus colonizan el epitelio mucoso cutáneo e inducen una hiperproliferación . VPH
- 9. 25/7/2023 VIRUS DEL PAPILOMA HUMANO o PERTENECE AL GRUPO DE VIRUS PAPOVA. o TIENE FORMA ICOESAÉDRICA. o CONSTA DE: CENTROMERA: FORMADA POR DOS CADENAS ENTRELAZADAS DE DNA; Y CAPSIDE: FORMADA POR PROTEÍNAS. o TIENE GENES DE EXPRESIÓN TEMPRANA: E7, E6, E5, E2. GENES DE EXPRESIÓN TARDÍA: L1, L2. o GENES E, L FORMAN EL GENOMA DEL VIRUS
- 10. 25/7/2023 VIRUS DEL PAPILOMA HUMANO EXISTEN MÁS DE 100 TIPOS DE VPH CERCA DE 30 TIPOS AFECTAN LA REGIÓN ANOGENITAL POTENCIAL ONCOGÉNICO BAJO RIESGO: 6, 11, 40, 42, 43, 44, 53, 54, 61, 72, 73, 81 ALTO RIESGO: 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 82 POSIBLE ALTO RIESGO: 26, 66, 73
- 11. 25/7/2023 ONCOPROTEÍNAS E7 Y E6 E7 DISOCIA EL COMPLEJO pRB + FACTOR DE TRANSCRIPCIÓN E2F-1 EN FASE G0- G1 DEL CICLO CELULAR. E6 BLOQUEA Y HACE COMPLEJO CON LA PROTEÍNA CELULAR p53, ENCARGADA DE LA DETENCIÓN Y APOPTOSIS CELULAR, EN FASE G1, E INDUCE SU FRAGMENTACIÓN. LAS DE LOS VPH 16, 18 Y OTROS TIPOS RELACIONADOS SON MÁS EFICACES AL RESPECTO.
- 12. 25/7/2023 VPH CÁNCER Cervix normal INFECCIÓN TRANSITORIA INFECCIÓN PERSISTENTE POR VPH Cervix infectado VPH Lesión preinvasiva Desaparición Regresión Progresión Invasión Anormalidades citológicas leves PASOS A CARCINOGÉNESIS INFECCIÓN INVASIÓN PROGRESIÓN
- 13. 25/7/2023 EPIDEMIOLOGÍA FACTORES DE RIESGO o SEXO A TEMPRANA EDAD o MÚLTIPLES COMPAÑEROS SEXUALES o COMPAÑERO SEXUAL PROMISCUO o MÚLTIPLES EMBARAZOS o TABAQUISMO o ( NIVEL SOCIOECONÓMICO BAJO ) o ( ANTICONCEPTIVOS ORALES )
- 14. 25/7/2023 Presentación Clínica El síntoma inicial más frecuente es el sangrado o la leucorrea anormal. En ocasiones, la secreción es serosanguinolenta o amarillenta, e incluso fétida. En caso de tumores avanzados necroticos que se ven invadidas las raices nerviosas lumbosacra ,ciática y la pared pelviana lateral, habrá dolor crónico en el hueso pelviano que se irradia hacia abajo a través de la pierna, este puede ser muy intenso . En casos avanzado puede haber afectación de vejiga o recto.
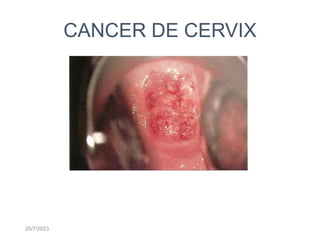
- 15. 25/7/2023 Hallazgos Fisicos masa exófitica que se caracteriza por sangrado a contacto.
- 16. 25/7/2023 Hallazgos Fisicos Los tumores endofiticos pueden desarrollarse enteramente en el canal endocervical, de manera que les aspecto externo de cérvix puede ser normal. En estos casos, la exploración bi manual puede poner de manifiesto la existencia de un cérvix firme, indurado y agrandado,
- 17. 25/7/2023 Hallazgos Fisicos el cáncer de cérvix también puede tener forma de cráter ulcerativo pequeño y ahuecado.
- 18. 25/7/2023 Extensión de la Enfermedad 1) extensión directa: a) extensión paracervical y parametrial: la extensión lateral del carcinoma se produce a través del ligamento cardinal. b) extensión vaginal: es cuando el tumor primario atraviesa los límites de cérvix. La vagina superior se afecta con mucha frecuencia (50% de los casos). c) afectación vesical y rectal: la extensión anterior y posterior del tumor hacia la vejiga y el recto es poco frecuente
- 19. 25/7/2023 Extensión de la Enfermedad 2) extensión linfática: La extensión linfática del carcinoma de cérvix responde a un patrón ordenado y predecible. Los ganglios linfáticos más afectados, en orden decreciente de frecuencia son los obturadores, los ilíacos externos y los hipogástricos.
- 20. 25/7/2023 Clasificacion Clinica 1) métodos de la federación internacional de Ginecología y Obstetricia: en 1995, la FIGO revisó la clasificación clínica del carcinoma de cérvix, los cambios más significativos se realizaron en el estadio IA y IB; se subdividio en estadios IA1 (carcinoma micro invasor), que se define como: una invasión del estroma de menos de 3 mm de profundidad y menos de 7 mm de extensión superficial. IB en IB1 y IB2 deacuerdo con el tamaño de la lesion clinica.
- 21. 25/7/2023 Clasificacion Clinica El sistema de clasificación clínico de la FIGO del carcinoma de cérvix se basa en : exploración física (inspección. palpación, colposcopia), exploración radiológica de pulmones, riñones y esqueleto óseo, legrado endocervical y en las biopsias.
- 22. 25/7/2023
- 23. 25/7/2023 Clasificacion Clinica 2) valoración de la extensión de la enfermedad: inspección y al palpación de cérvix, vagina y pelvis, y por la exploración de las áreas extra pélvicas, especialmente el abdomen y de los ganglios supraclaviculares. Es importante palpar la vagina en toda su extensión para determinar si la enfermedad, está o no limitada al cérvix (IB),
- 24. 25/7/2023 si afecta a los dos tercios superiores de la vagina (IIA) o Si afecta toda la vagina IIIA
- 25. 25/7/2023 La afectación del tejido parametrial (IIB) o de la pared pélvica (IIIB) se aprecia mejor mediante la exploración recto vaginal.
- 26. 25/7/2023 Anatomia Patologica 1) carcinoma micro invasor: el carcinoma micro invasor es una lesión no identificable clínicamente, que se diagnostica por su histológico de una biopsia en cono o de una muestra de histerectomia que contiene la lesión completa. Histólogicamente carcinoma micro invasor se caracteriza por la presencia de evaginaciones epiteliales irregulares que se proyectan desde la base de una lesión intrepitelial hacia el estroma. El sistema de clasificación de la FIGO incluye los carcinomas microinvasor en estadios son IAl y IA2.
- 27. 25/7/2023 Anatomia Patologica 2) carcinoma invasor de células escamosas: Es el tipo histológico más comun del cancer de cérvix, con una frecuencia de entre el 80% y el 90%. a) grados: la diferenciación histológica de los carcinomas escamosos incluye tres grados. Grado 1 están bien diferenciados: La actividad mitótica es baja. Grado 2:Los carcinomas moderadamente diferenciados son lo mas frecuentes, tiene una actividad mitótica mayor y menos madurez celular, Grado 3 son los menos frecuentes y estan compuestos por células basales poco diferenciadas, La actividad mitótica es alta.
- 28. 25/7/2023 b) variantes del carcinoma de células escamosos: el carcinoma verrugoso en una variedad de carcinoma de celulas escamosas muy bien diferenciados. El carcinoma papilar de celulas escamosas es otra variedad. Anatomia Patologica
- 29. 25/7/2023 3) Adenocarcinoma: microscópicamente puede ser una masa pólipoide o papilar exófitica por otro lado, en ocasiones el único signo que advierte de la presencia de una lesión endofitica es la existencia de un engrosamiento cervical difuso. Anatomia Patologica
- 30. 25/7/2023 Histólogicamente, los adenocarcinoma cervicales pueden presentar varios patrones: a) adenocarcinoma mucinoso: es el más frecuente. b) carcinoma endometrioide: constituye el 30% está compuesto por células que recuerda a los adenocarcinoma del cuerpo del útero. c) carcinoma de células claras: constituye 4% son las frecuentes en las menopáusicas. d) adenocarcinoma maligno: es el responsable del 1%, es un tumor bien diferenciado Anatomia Patologica
- 31. 25/7/2023 Tratamiento Las dos modalidades de tratamiento más utilizadas para el carcinoma cervical invasor son la cirugía y la radioterapia: 1) El tratamiento quirúrgico primario está reservado para los estadios I y IIA, la cirugía permite realizar una minuciosa exploración de las cavidades abdominales y pélvica e identificar a las pacientes con disparidad entre el estadio clínico y quirúrgico.
- 32. 25/7/2023 Tratamiento Tipos de Histerectomias: Histerectomía clase I. Es la histerectomía extrafacial abdominal total clásica. Histerectomía de clase II. También llamada histerectomía radical modificada. Esta técnica incluye la disección de los uréteres desde el área parametrial y paracervical hasta la zona de unión ureterovesical. Esto permite extraer todo el tejido parametrial medial a los uréteres, así como la mitad mediales del ligamento úterosacro y los primeros 1 a 2 cm de la vagina.
- 33. 25/7/2023 Tratamineto Histerectomía de clase III o histerectomía abdominal radical o procedimiento clasico de Meigs. Los uréteres se separan por completo del túnel paracervical, movilizando ampliamente el recto y la vejiga. Hay resección completa de los ligamentos úterosacros y la extirpación de 3 cuartas partes superiores de la vagina. La linfadenectomia pélvica bilateral se puede realizar antes o después de la histerectomía radical, quedando a elección del cirujano.
- 34. 25/7/2023 Histerectomía de clase IV y V. Clase 4 o histerectomía radical extensa incluye la extirpación de la arteria vesical superior, el tejido periureteral y hasta los tres cuartos superiores de la vagina Clase 5 o exenteracion parcial, se extirpar la porción terminal de los uréteres y la vejiga. Suelen reservarse para la enfermedad recurrente Estas dos técnicas no se realizan habitualmente hoy en día, suelen ser candidatas a radioterapia primaria.
- 35. 25/7/2023 Tratamiento 2) Radioterapia: Se puede utilizar en todos los estadios de la enfermedad y en la mayoría de los pacientes Produce fibrosis y atrofia vaginal además la mayoría de pacientes tienen una pérdida de la función ovárica. Las fistulas secundarias a radioterapia suelen ser tardías, y son más difíciles de reparar debido a la fibrosis, la vasculitis y la mala vascularización de los tejidos irradicados.
- 36. 25/7/2023 Tratamiento La radioterapia postoperatoria. Se utiliza en pacientes con invasión parametrial microscópica, metástasis en lo ganglios linfático pélvico, infiltración cervical profunda y márgenes quirúrgicos positivos. La dosis total es de 4500 Gy a 5000 GY fraccionada Con la radioterapia postoperatoria reduce las tasas de recidivas tras histerectomías radical en pacientes de alto riesgo
- 37. 25/7/2023 LOS LÍMITES DEL CAMPO DE TRATAMIENTO El limite inferior. Se sitúa en el borde inferior del agujero obturador. El limite superior. Se sitúa entre L4-L5 o a nivel del cuerpo vertebra L5. C. Los limites laterales. Se encuentran al menos un centímetro lateralmente (habitualmente 2 cm) a los huesos de la pelvis, visualizados en una placa simple.
- 38. 25/7/2023
- 39. 25/7/2023 COMPLICACIONES DE LA RADIOTERAPIA Se clasifican en: agudos y crónicas. A. las complicaciones agudas de la radioterapia son las siguientes. 1. Perforación uterina. Puede producirse durante la radioterapia intracavitaria, y en caso de no ser diagnosticada produce sangramiento importante lesiones secundarias a radioterapia y peritonitis. El tratamiento consiste en retirar del implante e iniciar antibióticos de amplio espectro. 2. Proctosigmoiditis. Se produce hasta 8% de las pacientes que reciben radioterapia externa para el cáncer de cérvix por lo general cuando la dosis supera los 5000 cGY. Los síntomas incluyen dolor abdominal, diarrea, náuseas. El tratamiento consiste en antiespasmódicos, dieta baja en gluten y lactosa y enemas de esteroides. En caso graves realizar una colostomía.
- 40. 25/7/2023 3. Cistitis aguda hemorrágica. Aparece en el 3% de los pacientes que reciben radioterapia para el tratamiento de un cáncer del cérvix los síntomas, por lo general, se controlan con irrigaciones vesicales, antiespasmódicos y antibióticos.
- 41. 25/7/2023 B. Complicaciones crónicas de la radioterapia. 1. Estenosis vaginal. hasta un 70% de los pacientes tratados, la utilización de dilatadores vaginales y crema vaginal de estrógenos conjugados. 2. Fístulas rectovaginales y vesicovaginales. Ambas aparece en aproximadamente 1% de las pacientes, Por lo general, en necesario recurrir a una colostomia o a una nefrostomia percutáneas para que la cicatrización sea adecuada (3-6 meses) antes de realizar una reparación quirúrgica.
- 42. 25/7/2023 3. Obstrucción del intestino delgado. Se Producen aproximadamente en 2% de las pacientes Los casos leves o moderados se pueden tratar con métodos conservadores: aspiración nasogastrica, reposición de electrolitos y sangre y nutrición parenteral completa. Los caso graves deben ser intervenido quirúrgicamente.
- 43. 25/7/2023 Tratamiento QUIMIOTERAPIA 1. Monoterapia. Se utilizan en las pacientes con metástasis pélvicas y en los casos de recidiva tumoral que han sido previamente tratados con cirugía o radioterapia y no son candidatos a exenteranacion. El cisplatino ha sido el fármaco mas estudiando, 2. Las combinaciones quimioterapicas más eficaces frente al cáncer de cérvix contienen todas cisplatino. Los agentes más utilizados en combinación con el cisplatino son la bleomicina. 5- fluoracilo, la mitomicina C, metrotexate, ciclofosfamida y la doxorrubicina.
- 44. 25/7/2023 Tratamiento La Quimio-radioterapia ha sido ampliamente reconocido como beneficiosa para la supervivencia en comparación con la radioterapia aislada. En estas condiciones pareciera que el cisplatino se comporta como un radiosensibilizador, proporcionando una gran reducción en las tasas de recurrencia local y una menor reducción en las tasas de metástasis a distancia.
- 45. 25/7/2023 Seguimiento En las pacientes con cáncer de cérvix recurrente : La recurrencia se detecta en el primer año en el 50% del caso. En los dos primeros años en más de un 80%.
- 46. 25/7/2023 Seguimiento Cada 3 meses durante dos años : Se debe realizar una exploración ginecológica y de los ganglios linfáticos, incluyendo los supraclaviculares. Cada 6 meses durante 3 años más: En cada revisión se debe de tomar una citología. Está indicado realizar una radiografía de tórax anual para descartar la extensión de metástasis pulmonares. Si se detecta una masa pélvica o existen síntomas sugerentes de obstrucción urinaria, se debe solicitar una TC de abdomen y pelvis con contraste intravenoso para descartar la existencia de una recurrencia y la afectación de los uréteres.