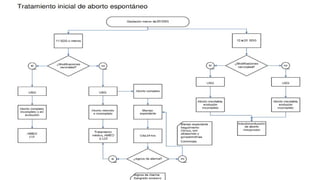
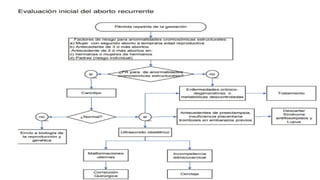
El documento examina el diagnóstico y tratamiento del aborto espontáneo y recurrente, destacando que el aborto espontáneo afecta entre el 50% y 70% de los embarazos, siendo las pérdidas más comunes en las primeras 12 semanas. Identifica factores de riesgo, como anormalidades cromosómicas, diabetes y hábitos de salud, y aboga por un enfoque diagnóstico preciso utilizando ultrasonidos y pruebas hormonales. También se discuten estrategias de manejo, tanto expectantes como médicos y quirúrgicos, y la importancia de la atención adecuada para mujeres con abortos recurrentes.