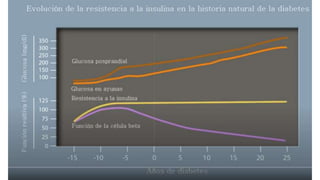
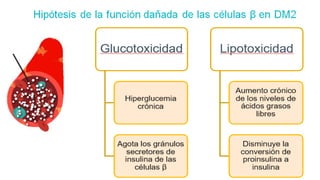
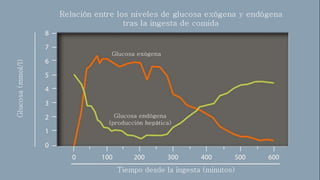
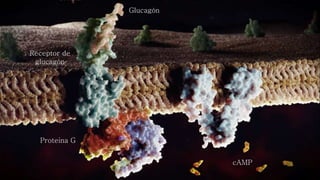
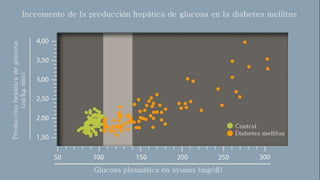
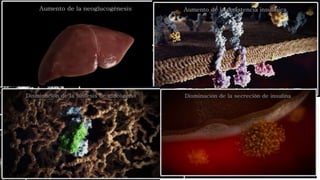
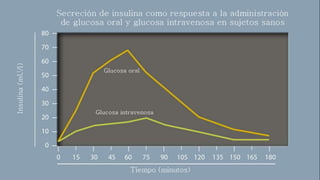
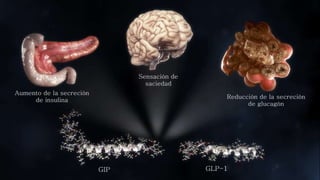
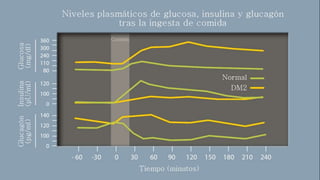
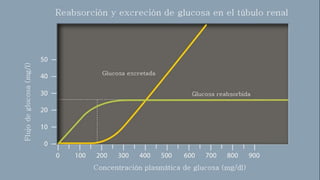
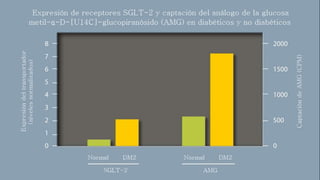
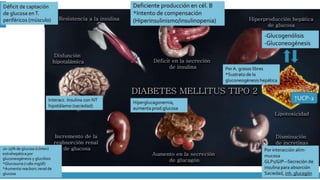
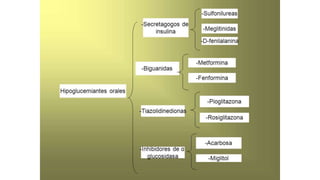
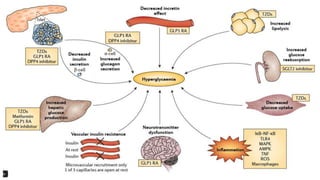
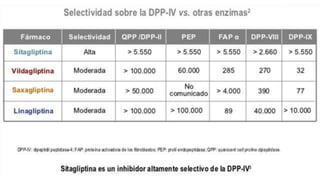
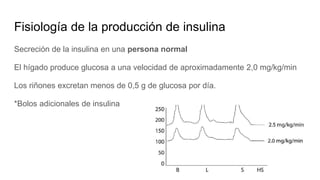
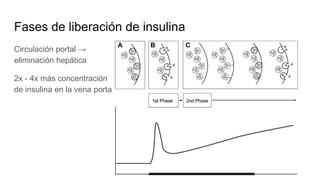
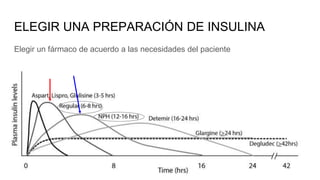
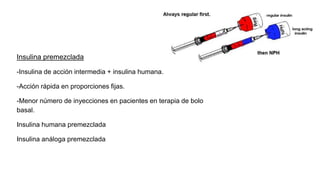
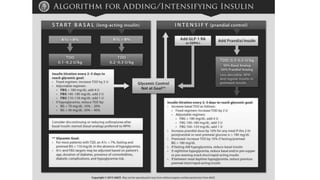
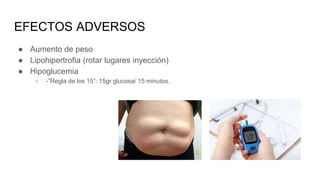
Este documento trata sobre el enfoque fisiopatológico y el tratamiento farmacológico de la diabetes. Explica que la HbA1c, la glucosa en ayunas y la glucosa posprandial son pruebas adecuadas para el diagnóstico. Describe las fases de liberación de insulina y cómo esta secreción se ve afectada en la diabetes tipo 2. Finalmente, detalla los diferentes métodos para iniciar, ajustar y monitorear el tratamiento con insulina, incluidas las preparaciones, dosis y efectos adversos.