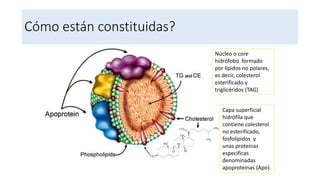
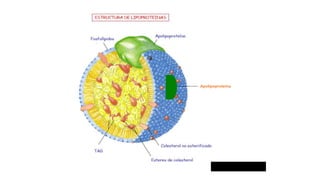
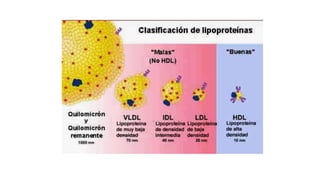
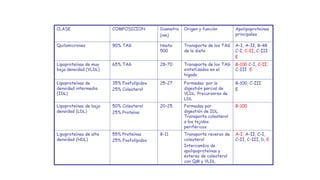
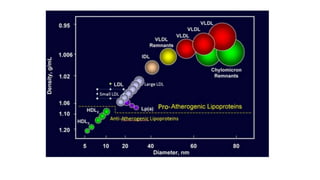
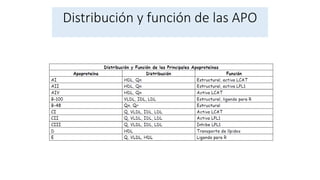
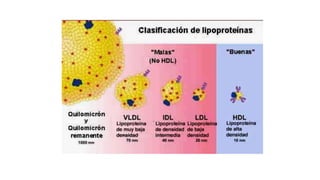
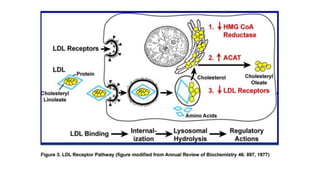
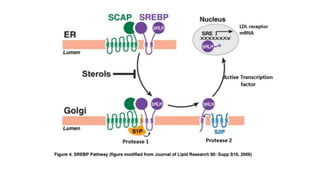
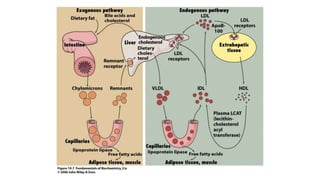
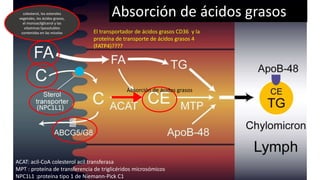
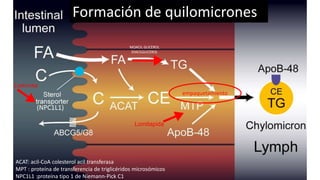
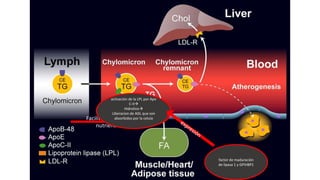
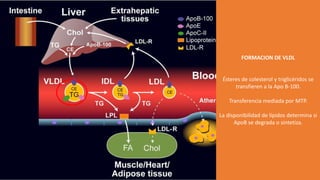
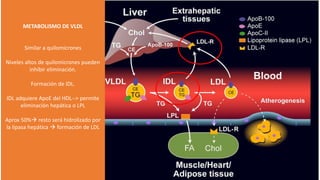
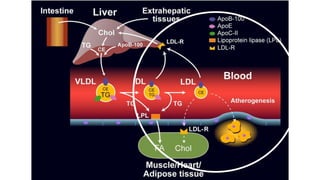
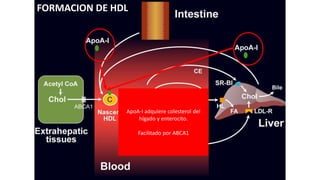
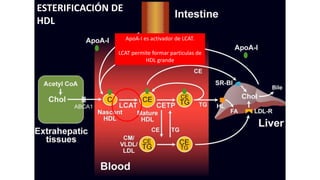
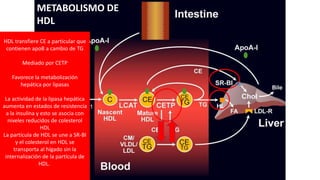
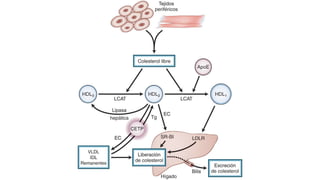
El documento detalla la fisiopatología de los lípidos y lipoproteínas plasmáticas, explicando su función en el transporte de lípidos insolubles en el plasma y su clasificación según la densidad, así como el papel de las apoproteínas en el metabolismo lipídico. Se describen las vías exógena y endógena de transporte de lípidos, y cómo enzimas como la lipoprotein-lipasa intervienen en la metabolización de lipoproteínas. Además, se menciona el transporte inverso del colesterol y las interacciones de las lipoproteínas con los receptores celulares en el hígado y otros tejidos.