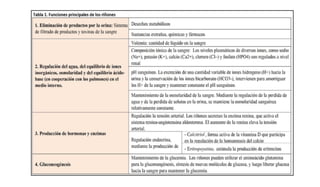
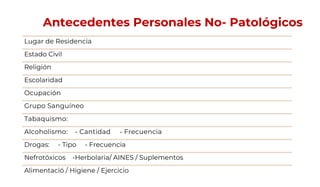
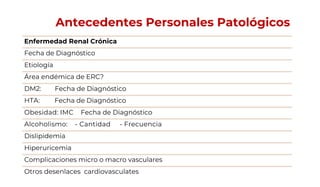
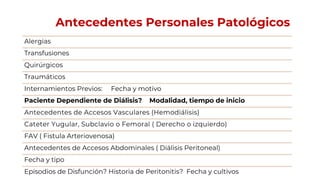
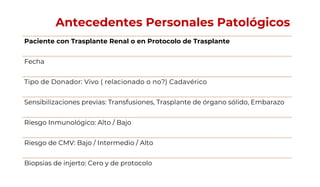
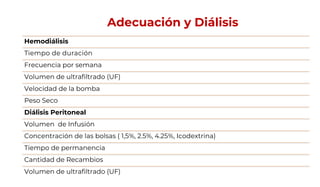
Este documento presenta los apartados que deben incluirse en una historia clínica nefrológica de acuerdo a la Norma Oficial Mexicana, incluyendo la ficha de identificación del paciente, antecedentes hereditarios y personales, exploración física, resultados de estudios, diagnóstico, tratamiento y firma del médico. Se enfoca en recopilar información relevante sobre la salud del paciente y el curso de su enfermedad renal para guiar el tratamiento adecuado.