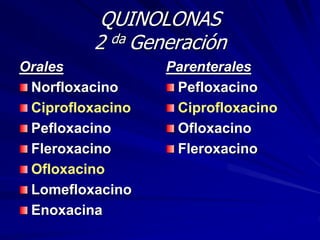
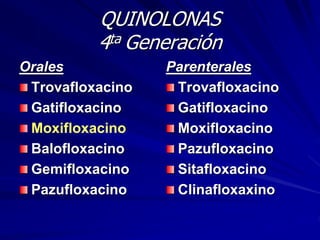
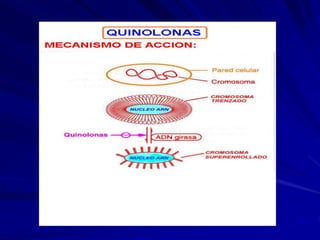
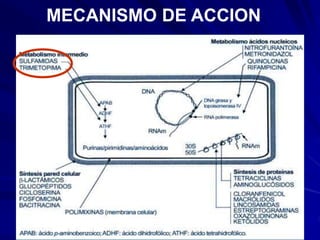
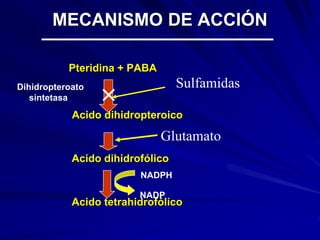
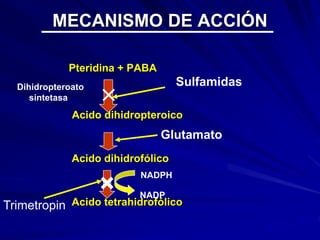
Este documento resume las características de las quinolonas. Se descubrió la primera quinolona, el ácido nalidíxico, en 1960. Las quinolonas se agrupan en generaciones basadas en su espectro bacteriano y fecha de aparición. Tienen una estructura química común y buena actividad antibacteriana, farmacocinética y perfil de toxicidad. Sin embargo, la aparición de resistencias limita su uso en algunos patógenos.